Лечение поражения сосудов при диабете (диабетической ангиопатии)
Начиная с 1990-х гг. лечение сахарного диабета (СД) эволюционировало от акцентирования внимания на гипергликемии к более широкому взгляду, охватывающему все метаболические расстройства, ассоциированные с сахарным диабетом (СД), включая инсулинорезистентность (ИР), дислипидемию (ДЛП), артериальную гипертензию и активацию тромбоцитов. Каждое из этих нарушений играет важную роль в развитии и прогрессировании сердено-сосудистых заболеваний (ССЗ).
а) Изменение образа жизни. Улучшения каждого из дисметаболических компонентов СД можно достичь соответствующими изменениями образа жизни. В программе по профилактике СД 3324 пациента с НТГ были рандомизированы в группы с интенсивным изменением образа жизни и с обычным образом жизни, с плацебо или с метформином. Интенсивное изменение образа жизни и метформин достоверно снижали риск развития СД на 31 и 58% соответственно по сравнению с плацебо.
Интенсивные изменения образа жизни уменьшали также другие ФР ССЗ. За 3 года наблюдения необходимость в фармакологическом лечении АГ была снижена на 27-28%, а ГЛП — на 25%.
б) Профилактика сахарного диабета. Последние клинические исследования продемонстрировали потенциал лекарственной терапии в снижении частоты развития СД-2 у пациентов с ИР. В 2 х 2 факторном рандомизированном исследовании DREAM (Diabetes Reduction Assessment with Ramipril and Rosiglitazone Medication) по оценке снижения частоты возникновения диабета с помощью лечения рамиприлом и росиглитазо-ном исследовали 5269 чел. в возрасте > 30 лет с повышенным уровнем ГПН или НТГ.
Больные были рандомизированы в две группы: пациенты, принимавшие ИАПФ рамиприл до 15 мг/сут, и пациенты, принимавшие росиглитазон по 8 мг/сут. За период наблюдения, медиана длительности которого составила 3 года, росиглитазон достоверно снизил риск развития СД и смертность на 60% (с 26 до 11,6%), в то время как рамиприл не оказал достоверного влияния. Уменьшение степени ожирения с помощью антагонистов каннабиноидных рецепторов типа 1 сопровождалось повышением ЛВП и снижением ТГ. Это позволяет предположить, что снижение МТ за счет изменения образа жизни и лекарственной терапии может снизить уровень прогрессирования СД в группе риска.
Продолжающиеся в настоящее время исследования изучают связь между интенсивными изменениями образа жизни, фармакологическими вмешательствами и жесткими конечными точками, такими как ИМ или смерть.
в) Гипергликемия и инсулинорезистентность. Гипергликемия, фундаментальный компонент СД, отрицательно влияет на сосудистую функцию и прямо коррелирует с частотой сердечно-сосудистого события (СССоб). В проспективном исследовании диабета UKPDS (United Kingdom Prospective Diabetes Study) уровень HbA1c > 6,2% свидетельствовал о повышенном риске макрососудистых заболеваний. При каждом повышении HbA1c на 1% риск коронарных заболеваний повышается на 11%.
Метаанализ почти 100 тыс. пациентов с СД выявил, что повышение концентрации глюкозы коррелирует с ростом сердечно-сосудистым риском (ССР), начиная с концентраций ниже пороговых значений для СД. Данные в отношении НТГ противоречивы. В исследовании UKPDS относительный риск коронарных заболеваний сердца не возрастал, пока уровень HbA1c не превышал 7%, что предполагает наличие порогового уровня.
В нескольких клинических испытаниях были предприняты попытки определить, может ли интенсивный контроль уровня глюкозы в крови снизить риск ССЗ, ассоциированных с СД. В крупномасштабных, адекватно спланированных исследованиях, например UKPDS, была продемонстрирована недостоверная тенденция снижения ИМ при интенсивном контроле уровня глюкозы. В этом исследовании 3867 пациентов с впервые выявленным СД-2 были рандомизированы в группы интенсивной терапии (диета плюс пероральная терапия или инсулин) и обычной терапии. У пациентов, вошедших в исследование, была низкая частота коронарных заболеваний сердца и низкий уровень ФР ССЗ. Период наблюдения составил 10 лет.
В исследовании DCCT (Diabetes Control and Complications Trial) в группе интенсивной терапии были улучшены микрососудистые конечные точки. Кроме того, в группе с интенсивным контролем глюкозы крови наблюдалась тенденция к снижению уровня ИМ (р = 0,052).
Результаты последних исследований подтверждают предположение, что строгий гликемический контроль может снизить уровень ССЗ и смертности. В исследовании Epidemiology of Diabetes Interventions and Complications Study проводили длительное наблюдение за пациентами из исследования DCCT: больным СД-1 было выполнено УЗИ СА через 1-2 года после окончания DCCT и повторно еще через 4 года. У пациентов из группы интенсивного гликемического контроля прогрессирование ТКИМ было достоверно меньше, чем у пациентов из группы обычного контроля уровня глюкозы. За 17 лет наблюдения интенсивная терапия снижала риск любых СССоб на 42% — с 7,1% (52 из 780 пациентов) до 4,4% (31 из 711 пациентов), выявляя наличие умеренной абсолютной длительной пользы строгого контроля.
В исследовании NIDDM (Noninsulin-Dependent Diabetes Mellitus) пациенты с НТГ были рандомизированы в 2 группы: в одной пациенты принимали акарбозу, ингибитор а-глюкозидазы, в другой — плацебо. Период наблюдения в среднем составил 3,3 года. У пациентов, принимавших акарбозу, достоверно реже возникали сердечно-сосудистые события (СССоб) (включая ИМ, впервые возникшую стенокардию, реваскуляризацию, сердечно-сосудистую смерть, ХСН, цереброваскулярные события и ЗПА), чем у пациентов, принимавших плацебо. Текущие клинические исследования с более «агрессивным» гликемическим контролем позволят дать точную оценку гипотезы, предполагающей, что гликемический контроль играет важную роль в профилактике ССЗ.
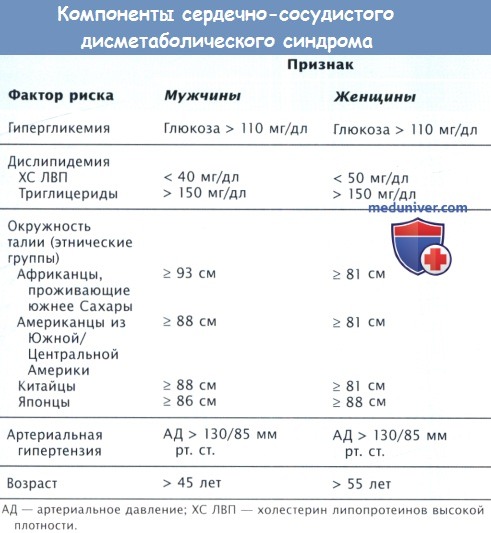
Инсулинорезистентность (ИР) может обеспечивать трагическую связь между гипергликемией и ССЗ. Такому множеству метаболических нарушений у отдельного пациента были даны различные названия — синдром X, синдром ИР и сердечно-сосудистый дисметаболический синдром. Сочетание рисков при метаболическом синдроме (МС) точно отражает повышенный ССР, который изменяется в зависимости от этнического фактора. Является ли такое повышение риска при сочетании компонентов результатом простого сложения или отражает реальную синергию между ними, остается дискуссионным вопросом. Существует мнение, что МС обеспечивает полезную основу для оценки состояния и лечения пациента, т.к. подчеркивает многогранность ФР в ежедневной практике и необходимость изменений образа жизни и глобальной стратегии модификации риска для оптимальной профилактики.
По данным ряда исследований, инсулинорезистентность (ИР) служит независимым предиктором риска сердечно-сосудистых заболеваний (ССЗ). В большой триэтнической популяции, включающей одинаковое число пациентов с СД, гипергликемией и нормальной толерантностью к глюкозе, наличие ИР коррелировало с атеросклерозом, оцениваемым по ТКИМ СА. Поскольку ИР обычно предшествует развитию гипергликемии, эти данные частично могут объяснить повышенный риск коронарной болезни сердца у пациентов с впервые диагностированным СД-2. На самом деле тяжесть ИР прямо коррелирует с частотой ИМ, МИ и ЗПА. В исследовании UKPDS улучшение ИР с помощью метформина снижало частоту макрососудистых событий. Этот результат оказался противоречивым, т.к. добавление метформина к препаратам сульфонилмочевины повышает ССР.
Тиазолидиндионы (ТЗД) обеспечивают второй подход к улучшению инсулин-чувствительности и гликемического контроля. ТЗД связывают и активируют PPARy — ядерный рецептор, участвующий в дифференцировке адипоцитов и изменяющий функции сосудистых клеток, связанные с атерогенезом. Кроме улучшения инсулин-чувствительности, агонисты PPARy обладают противовоспалительной активностью и напрямую задерживают атерогенез. ТЗД также могут снижать концентрацию мелких плотных частиц ЛНП и повышают сопротивляемость окислению ЛНП. Однако концентрации ОХС, ХС ЛНП и ЛВП повышаются, делая чистый эффект ТЗД на липидный профиль неясным.
ТЗД оказывают комплексное воздействие, т.к. активация PPARy может способствовать аккумуляции липидов макрофагами. У пациентов с СД-2 росиглитазон после 4 мес терапии улучшал эндотелиальную функцию и переносимость физической нагрузки (ФН) по сравнению с плацебо. В другой работе пиоглитазон снижал ИР и ТКИМ СА у пациентов с СД-2 по сравнению с глимепиридом, препаратом сульфонилмочевины. В проспективном клиническом исследовании PROACTIVE (Prospective Pioglitazone Clinical Trial in Macrovascular Events), в котором были рандомизированы 5238 пациентов с СД-2 и макрососудистым заболеванием, проводили титрование пиоглитазона (15-45 мг/сут) или назначали плацебо. Наблюдение в течение в среднем 34,5 мес продемонстрировало недостоверную тенденцию к снижению на 10% относительного риска и на 2% — абсолютного риска первичных конечных точек (нефатальный ИМ, ОКС, коронарная или периферическая реваскуляризация, надлодыжечная ампутация, летальный исход).
Вторичная конечная точка, объединяющая общая смертность (ОС), нефатальный ИМ и МИ, достоверно снизилась на 16% (с 14,0 до 11,9%). Незаконченные в настоящее время клинические исследования должны определить, сможет ли улучшение ИР с помощью ТЗД или других лекарств снизить ССЗ и смертность у пациентов с СД или с риском развития СД.
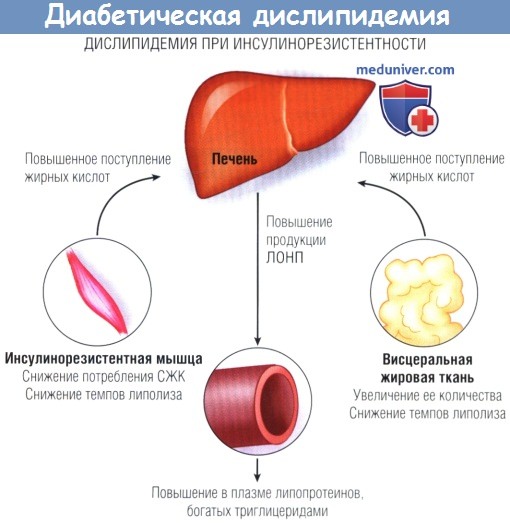
Повышенное образование липопротеинов очень низкой плотности (ЛОНП) печенью является результатом увеличенной доставки жирных кислот из-за снижения
их потребления мышцами и усиленной доставки жирных кислот из висцерального абдоминального жира в печень через портальный кровоток.
Сниженный катаболизм постпрандиальных, богатых триглицеридами частиц, вызванный снижением активности липопротеиновой липазы, усиливает диабетическую дислипидемию.
СЖК — свободные жирные кислоты.
г) Дислипидемия. Несмотря на то что обычно у пациентов с СД уровни ХС ЛНП имеют средние значения, у них часто повышен уровень ТГ, снижено содержание ХС ЛВП и мелких плотных частиц ЛНП. Повышенная доставка СЖК в печень, вызванная выделением их жировой тканью и нарушенным потреблением скелетными мышцами, увеличивает выработку печенью ЛОНП и синтез сложных ЭХС. Избыточная выработка богатых ТГ липопротеинов и нарушенный клиренс липопротеинлипазой приводят к ГТГ при СД.
Концентрация триглицеридов (ТГ) имеет тенденцию к изменению обратно пропорционально уровням ЛВП, т.к. белок, переносящий ЭХС, обеспечивает преобразование ХС ЛВП в форму ЛОНП. У пациентов с диабетом и КБС комбинация повышенных ТГ и низких уровней ЛВП — обычное явление по сравнению с повышением ОХС и ЛНП. Наряду с патологическими изменениями концентрации наличие функциональных дефектов ЛВП и сниженная возможность предотвращения окисления ЛНП у пациентов с СД также способствуют атерогенезу. Повышенная концентрация мелких плотных частиц ЛНП у человека с СД приводит к нарушению переноса ХС и ТГ между ЛОНП и ЛНП и зависит от повышенных концентраций ЛОНП, особенно если концентрация ТГ > 130 мг/дл. Мелкие плотные частицы ЛНП проатерогенны.
Они легко связываются с протеогликанами интимы, что повышает задержку мелких плотных частиц в интиме, вызывая их окислительную модификацию и последующее потребление макрофагами и ГМК.
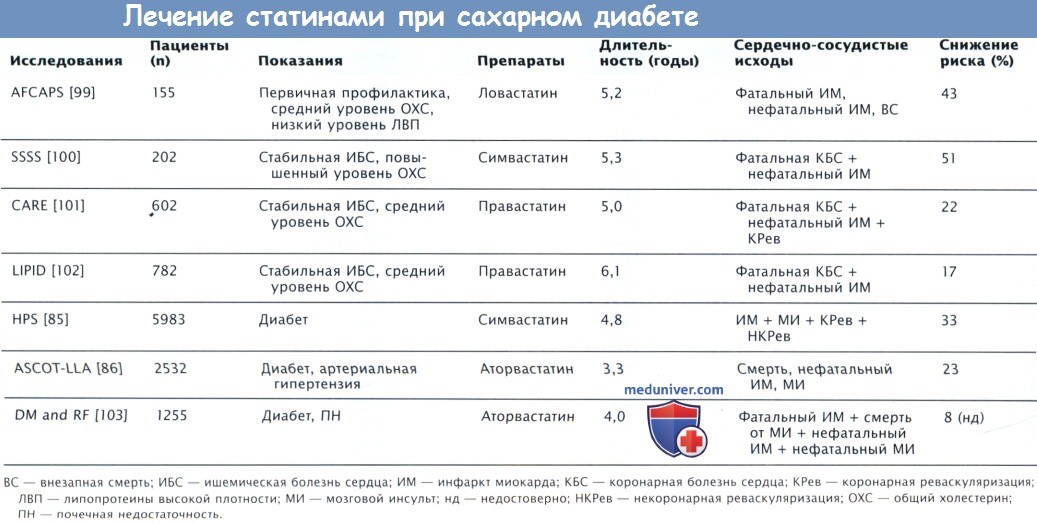
Изменение образа жизни должно быть первым шагом в лечении ДЛП как у пациентов с СД и МС, так и в других популяциях. Каждый компонент диабетического дисметаболизма улучшается при снижении МТ, физических тренировках и изменении питания. В крупномасштабных клинических исследованиях была продемонстрирована эффективность фармакологических вмешательств. Липидснижающая терапия, особенно ГМГ-КоА-редуктазы (статинами), снижает ССР у пациентов с СД сильнее, чем у пациентов без СД.
В исследовании HPS снижение риска также распространялось на пациентов, у которых до лечения уровни ХС ЛНП были ниже 100 мг/дл. В липидснижающей части исследования ASCOT-LLA (Anglo-Scandinavian Cardiac Outcomes Trial-Lipid-Lowe-ring Arm) у 2532 пациентов с АГ и СД-2 аторвастатин снижал риск крупных СССоб на 23% (с 11,9 до 9,3%) по сравнению с плацебо. В другом исследовании у пациентов с СД-2, находящихся на диализе, аторвастатин не снижал показатели смертности, нефатального ИМ и МИ, отражая отрицательное влияние терминальных стадий поражения почек, несмотря на лечение статинами.
Фибраты предназначены в первую очередь для коррекции повышенной концентрации ТГ и пониженного уровня ЛВП, характерных для диабетической ДЛП. В интервенционном исследовании VA-HIT лечение гемфиброзилом на 24% снизило риск ИМ у больных СД, которые составляли 25% от включенных в исследование пациентов; результат сопоставим с результатами в популяции без СД.
В исследовании DAIS (Diabetes Atherosclerosis Intervention Study) но данным ангиографии фенофибрат ограничивал прогрессирование повреждений КА в группе больных СД, но снижение событий не достигло уровня статистической значимости из-за малого размера группы.
Результаты были уточнены в исследовании FIELD, в котором 9795 пациентов с СД-2 в возрасте 50-75 лет получали фенофибрат или плацебо. За 5 лет наблюдения в группе фенофибрага были отмечены недостоверное снижение коронарных событий и тенденция к повышению смертности. У фибрагов могут быть антиатерогенные эффекты, которые не зависят от снижения уровня липидов. Фибраты связываются с PPARa, который оказывает противовоспалительное действие, включающее снижение активации эндотелиальных клеток провоспалительными цитокинами и снижение продукции тканевого фактора макрофагами человека. Использование фибрагов в качестве лекарственных препаратов первой линии у пациентов с СД ограничено, что было показано в исследованиях VA-HIT и FIELD. Эти лекарственные средства могут стать вторичными антилипидными препаратами у пациентов с СД, стойко повышенным уровнем ТГ и низким уровнем ЛВП.
Гипотеза проходит проверку в исследовании ACCORD. Комбинация статинов и фибратов, особенно гемфиброзила, требует тщательного наблюдения за состоянием мышц. Терапия никотиновой кислотой у пациентов с СД может повышать уровень ЛВП, несмотря на ухудшение гликемического контроля.
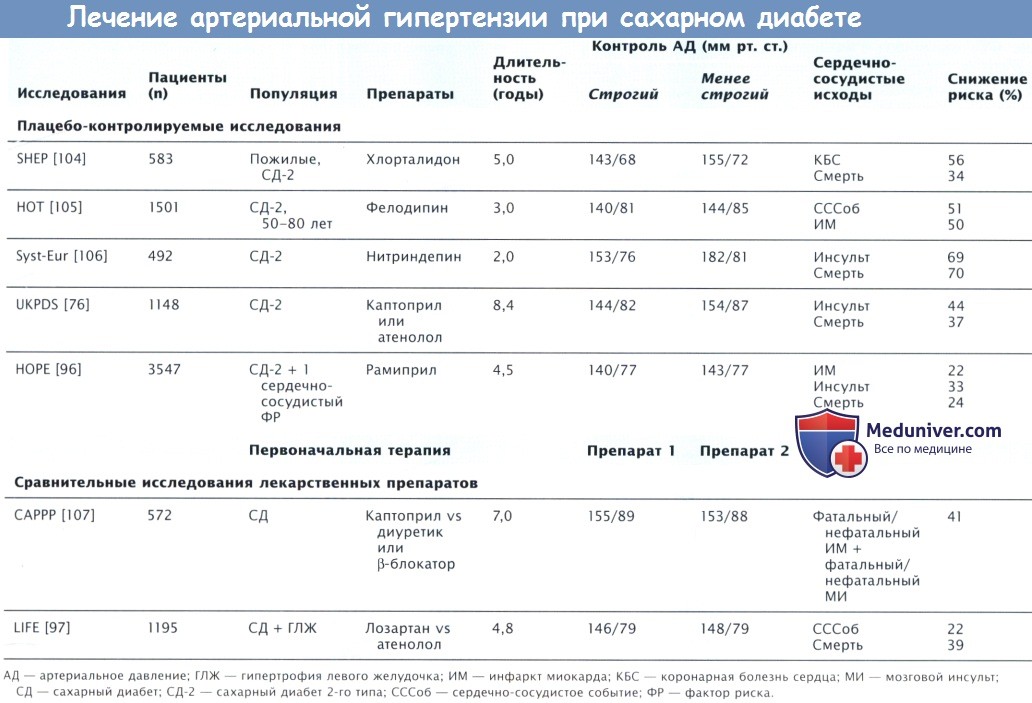
д) Артериальная гипертензия. Артериальная гипертензия (АГ) и инсулинорезистентность (ИР) сопутствуют друг другу как часть метаболического синдрома. Присоединение АГ к клинической картине СД усиливает уже существующий ССР у этих пациентов. «Агрессивный» контроль АД предотвращает СССоб у пациентов с СД в большей степени, чем у пациентов без СД. В исследовании ABCD (Appropriate Blood-Pressure Control in Diabetes) изучали воздействие «агрессивного» контроля АД у пациентов с СД-2 и ЗПА. В группе «агрессивного» контроля (целевое АД 128/75 мм рт. ст.) за 4 года наблюдения не отмечалось повышения риска сердечно-сосудистых событий (СССоб).
Роль определенных классов АГП по уменьшению ССЗ и смертности у пациентов с СД вызывает споры. Исследования UKPDS и Syst-Eur выявили у пациентов с СД пользу от назначения как ИАПФ, так и блокаторов кальциевых каналов (табл. 43-4). Кроме того, в UKPDS 1148 пациентов с АГ и СД-2 одинаково хорошо реагировали на каптоприл и атенолол при условии достижения контроля АД: было отмечено одинаковое снижение риска макрососудистых заболеваний. «Агрессивное» снижение АД любыми препаратами достоверно снижало риск МИ или смерти, вызванных СД. Частота ИМ снизилась на 21% в рандомизированной труппе со строгим контролем АД, но эти изменения не были статистически достоверны.
Хотя АД в исследовании UKPDS со строгим контролем АД было оптимальным (в среднем 144/82 мм рт. ст.), результаты исследований Syst-Eur и НОТ (Hypertension Optimal Treatment) показали, что достижение более низких значений АД с помощью антагонистов кальция сильнее снижает риск ССО по сравнению с умеренным контролем АД. Для достижения целевых значений АД, предложенных American Diabetes Association (130/80 мм рт. ст.), почти всегда необходимо назначение более одного препарата.
Влияние на ренин-ангиотензиновую систему особенно важно у пациентов с СД. ИАПФ тормозят нефропатию и терминальные стадии почечных заболеваний у пациентов с СД-1, а БРА снижают риск микрососудистых нарушений у пациентов с СД-2. В исследовании НОРЕ рамиприл достоверно снижал риск ИМ, МИ и смерти у пациентов с СД и средним АД 140/80 мм рт. ст.. В исследовании LIFE участвовали 1195 пациентов с СД, что составляло только часть общей группы. У них была АГ и признаки гипертрофии миокарда левого желудочка. Одна группа пациентов получала БРА лозартан, а вторая группа — [S-АБ атенолол. Несмотря на эквивалентное снижение АД, у пациентов из группы лозартана было отмечено снижение общей смертности (ОС) на 39%, сердечно-сосудистой смертности — на 37% и МИ — на 21%.
е) Модификация общих факторов риска. «Агрессивное» изменение каждого из ФР позволит, возможно, достичь более значительного суммарного результата, чем можно было бы ожидать от воздействия на каждый ФР по отдельности. В исследовании Steno-2 (Effect of a multifactorial intervention on mortality in type 2 diabetes) были рандомизированы 160 пациентов; одна группа — с интенсивным многофакторным изменением ФР, включая изменение питания (потребление жиров < 30% от общей калорийности), легкую или умеренную ФН 3-5 раз в неделю, курсы по отказу от курения, ИАПФ, поливитамины, аспирин, интенсивный контроль уровня глюкозы, изменение уровня липидов; в другой группе проводили традиционную терапию. Комбинация различных вмешательств достоверно и значительно снижала риск СССоб с 85 событий у 35 пациентов на традиционной терапии до 33 событий у 19 пациентов из группы интенсивного изменения ФР. «Агрессивное» лечение, направленное на изменение риска ССЗ, позволяет снизить клиническую манифестацию ангиопатий, поэтому его проводить необходимо.
У пациентов с СД атеросклероз и его осложнения часто вызывают инвалидность и являются причиной большинства летальных исходов.
Интенсивная терапия всего спектра метаболических нарушений, а не только гипергликемии достоверно снижает уровень неблагоприятных сердечно-сосудистых событий (СССоб). Поскольку частота распространения пациентов с СД возрастает, то стратегии, гарантирующие активное изменение образа жизни и правильное применение лекарственной терапии, будут помогать сдерживать волну инвалидности и смертности в этой популяции.
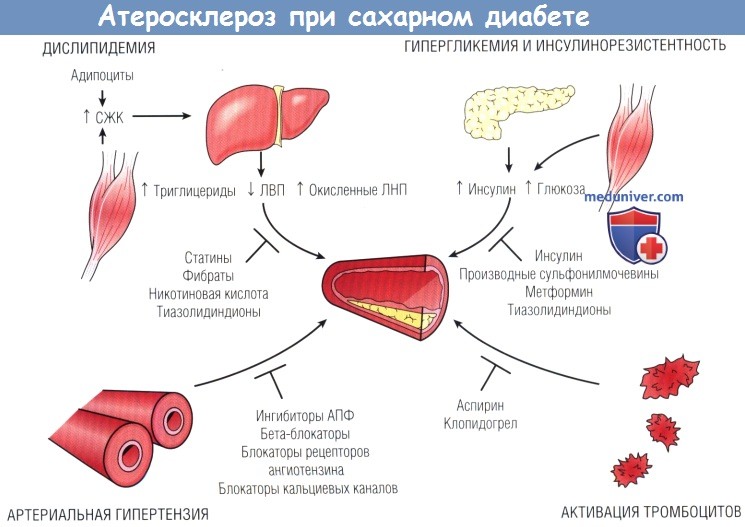
Чтобы задержать начало или прогрессирование атеросклероза, пациентам с диабетом необходима терапия каждого из метаболических нарушений.
Статины улучшают липидный профиль и снижают риск инфаркта миокарда и смерти, но данные о сердечно-сосудистой пользе фибратов неоднозначны.
Первое клиническое исследование по изучению сердечно-сосудистых исходов при приеме тиазопидиндионов завершено. Оно продемонстрировало, что их прием может оказаться полезным.
Печение артериальной гипертензии снижает риск инфаркта миокарда и инсульта при сахарном диабете.
Для достижения микрососудистого и, возможно, атеросклеротического улучшения лечение должно включать ингибиторы ангиотензинпревращающего фермента (АПФ) и блокаторы рецепторов ангиотензина.
Повышенный тромботический потенциал при сахарном диабете подтверждает необходимость использования таких антагонистов тромбоцитов, как аспирин и клопидогрел.
Хотя «агрессивное» лечение гипергликемии достоверно не снижает частоту инфаркта миокарда и смерти,
но улучшение микрососудистых исходов само по себе служит оправданием стремления к тщательному гликемическому контролю при диабете.
ЛВП — липопротеины высокой плотности; ЛНП — липопротеины низкой плотности; СЖК — свободные жирные кислоты.
- Возврат в раздел сайта "кардиология"
Оглавление темы "Болезни сосудов при сахарном диабете (СД)":