Структура и этапы программы кардиореабилитации
Программы кардиореабилитации обычно разделяют на 3 или 4 этапа в соответствии с клиническим статусом пациентов. Этап 1 включает программы, проводимые в стационаре вскоре после острого коронарного события или вмешательства. Программы кардиореабилитации этапа 1 в настоящее время не очень распространены из-за короткого времени пребывания больных в стационаре, однако в некоторых европейских странах до сих пор проводят стационарные программы кардиореабилитации, которые могут длиться несколько недель.
Даже с учетом короткой продолжительности госпитализации кардиологических больных программы кардиореабилитации этапа 1 остаются полезными для активизации пожилых пациентов после осложненных кардиальных событий и у многих пациентов после кардиальной хирургии. Программы кардиореабилитации этапа 1 в США часто выполняют физиотерапевтические отделения больниц или специальный персонал, обученный принципам кардиореабилитации. Этап 1 также является превосходным периодом для ознакомления пациента с концепцией кардиореабилитации и облегчения вовлечения его в данную программу.
Этап 2 включает амбулаторные программы кардио-реабилитации в присутствии врача. Контроль со стороны врача и ЭКГ-контроль в этих программах — обязательные условия, предъявляемые большинством страховых компаний при выдаче компенсаций. Исторически сложилось, что больные в программах этапа 2 тренируются 3 раза в неделю в течение 3 мес.
Другие подходы к кардиореабилитации включают простые самоконтролируемые домашние программы, домашние программы с посещением медсестры и домашние программы с телефонным ЭКГ-контролем. Было проведено сравнение этих подходов в рамках научных исследований и стандартной медицинской практики. Оказалось, что физическая работоспособность больных улучшается больше при физических тренировках (ФТ) в домашних условиях, хотя подобное улучшение может быть связано с тенденцией выявить положительные результаты.
Изучали и другую длительность программ реабилитации, например 1 занятие в неделю на протяжении 1 года. Такая программа может повысить физическую работоспособность больных и способствовать адаптации к продолжающейся физической реабилитации, однако стандартные 12-недельные программы наиболее распространены, т.к. страховые компании покрывают расходы только на эти программы.
Программы этапа 3 кардиореабилитации проводят без врачебного и ЭКГ-кот роля. Эти программы являются поддерживающими, их предоставляют те же учреждения, что и программы этапа 2. Некоторые страховые компании частично возмещают расходы на проведение программ этапа 3.
Программы этапа 4 кардиореабилитации осуществляют без медицинского наблюдения (обычно в клубах здоровья и фитнес-центрах). В США расходы на программы этапа 4 страховые компании не возмещают.

а) Персонал. Стандартная программа кардиореабилитации имеет руководителя (директора), который является врачом. В состав реабилитационной команды входят также штатная медицинская сестра и другие медицинские сестры или персонал, обученный проведению и контролю ФТ и проведению обучения больных. В соответствии с требованиями страховых компаний в США программы этапа 2 кардиореабилитации проводят только в присутствии врача. Кроме того, для получения страховых выплат пациентам во время каждого посещения программы необходимо выполнять ЭКГ, которую следует фиксировать и интерпретировать.
Определение понятия «присутствие врача во время ФТ» отсутствует, но обычно имеется в виду, что врач должен находиться где-то рядом, чтобы иметь возможность оказать помощь в острых ситуациях. Весь штат программы должен быть обучен правилам проведения сердечной реанимации. Во время ФТ медсестра также должна быть рядом, чтобы вмешаться в острых состояниях и применить лекарственные препараты. Рекомендованная укомплектованность персоналом: 1 сотрудник на 5 больных в программах этапа 2 и 1 сотрудник на 10-15 больных в программах этапов 3-4.
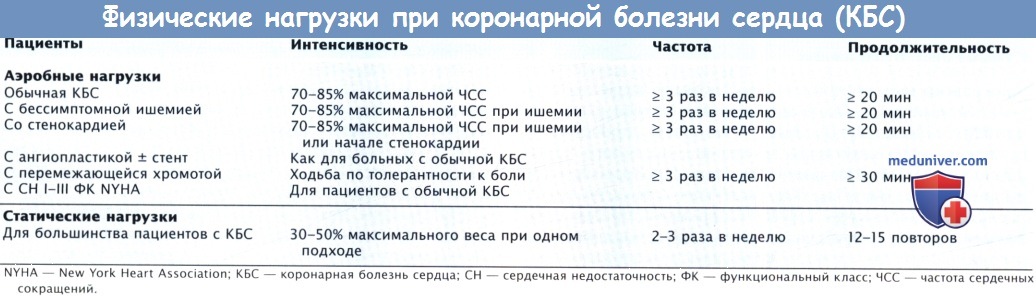
б) Дизайн и выбор программы физических тренировок. До начала реабилитации больные должны пройти тест с физической нагрузкой с целью исключить симптомы ишемии или аритмии, для устранения которых могут понадобиться специальные вмешательства перед началом физической нагрузки. Нагрузочный тест также позволяет установить начальную ФН и определить максимальную ЧСС для тренировок. Эти тесты обычно выполняют на фоне назначенной лекарственной терапии, чтобы получить ту ЧСС, которая вероятнее всего и будет во время ФН.
Обычно физические тренировки (ФТ) при кардиореабилитации имеет 3 фазы: разминка (5 мин), тренировка (20 мин) и завершение (5-15 мин). Разминка состоит из растяжки и легкой гимнастики. Некоторую статическую нагрузку, предусматривающую использование легких отягощений или силовых тренажеров, выполняют, как правило, после аэробной нагрузки как часть третьей фазы (завершение). Такие упражнения, как качание бицепса, вытяжение трицепса, отжимание (для пациентов без проблем в плечевом поясе), жим плечами, наклоны и полуприседания, увеличивают работоспособность пациентов по выполнению рабочих задач и ежедневных нагрузок, в которых часто требуются подъем и перенос тяжестей.
Аэробные физические тренировки (ФТ) обычно выполняют на уровне 60-70% от VO2max, что соответствует 70-80% максимальной частотой сердечных сокращений (ЧСС). Некоторым пациентам рекомендуются ФН с более низкой интенсивностью. Хотя 20-минутные ФТ считаются стандартом, полезны даже более короткие тренировки, а более длительные нагрузки почти наверняка обеспечивают дополнительный эффект. Большинство программ кардиореабилитации рекомендуют и другие виды ФА: работу в саду и ходьбу в дни, когда пациенты не посещают контролируемые ФТ.
Рекомендуется проведение нагрузочной пробы до начала кардиореабилитации, однако не у всех пациентов выполним тест с физической нагрузкой, особенно после недавно перенесенного ИМ. Пациенты, которые не прошли нагрузочную пробу перед включением в программу, могут тренироваться с ЧСС на 20 уд/мин выше, чем в покое. Другой подход: тренироваться на уровне ЧССпокоя плюс дополнительный % от ЧСС|юкоя-Например, 1 мес пациент тренируется на уровне ЧССпокоя плюс 20-30% ЧССпокоя; 2 мес — ЧССпокоя плюс 20-40% ЧССпокоя; 3 мес — ЧССпокоя плюс 20-50% ЧССпокоя.
В качестве альтернативы пациенты могут тренироваться до легкой одышки и поддерживать этот уровень в течение занятия. Как говорилось ранее, начало одышки приблизительно соответствует дыхательному порогу и является адекватным ориентиром для нагрузки. Наконец, пациенты могут тренироваться на довольно высоком уровне, используя количественные шкалы ФН, специально разработанные для оценки интенсивности ФН, например модифицированную шкалу Borg.
в) Неконтролируемые физические тренировки. Многие пациенты не могут посещать контролируемые физические тренировки (ФТ), т.к. программа кардиореабилитации им недоступна или им неудобно посещать контролируемые физические тренировки (ФТ). Несмотря на это, всем больным ИБС следует рекомендовать тренировки для улучшения сердечно-сосудистого прогноза.
Пациентам без ортопедических проблем нижней конечности должна быть рекомендована быстрая ходьба как метод ФТ. Пациенты в рамках неконтролируемых программ должны тренироваться до появления у них легкой одышки. Такой подход избавляет их от необходимости контролировать пульс. Многие пациенты или не могут точно контролировать свою ЧСС, или становятся чрезмерно озабоченными перебоями пульса, вызванными предсердными или желудочковыми экстрасистолами. Пациентам, тренирующимся самостоятельно, можно рекомендовать для оценки интенсивности ФН использовать «разговорный тест» (т.е. тренироваться с такой нагрузкой, которая позволяет комфортно беседовать). Этот уровень нагрузки соответствует тренировочному, рекомендованному для кардиологических пациентов.
г) Другие компоненты комплексной кардиореабилитации. В 1994 г. American Heart Association рекомендовала расширение программ кардиореабилитации с включением других стратегий, направленных на снижение сердечнососудистого риска. В их числе диетологическое, психологическое и социально-трудовое консультирование, а также коррекция таких ФР, как ДЛП, повышенное АД и курение. Эти компоненты вторичной профилактики КБС, несомненно, очень важны. Неоднократно было показано, что снижение уровней липидов при лечении статинами приводит к снижению частоты повторных кардиальных событий у пациентов с коронарной болезнью сердца (КБС). Обзор 20 проспективных когортных исследований показал: у больных КБС, отказавшихся от курения, на 36% снижается общая летальность.
Включение в программы кардиореабилитации перечисленных аспектов требует сбалансированности роли персонала программы кардиореабилитации и роли врача поликлиники. Персонал программы кардиореабилитации обычно проводит консультирование по управлению ФР, а также предоставляет информацию по интерпретации результатов лабораторных исследований и инструкций врача. В отношении коррекции уровней липидов персонал программы может оценить результаты лабораторных тестов и предложить пациенту попросить лечащего врача о более жесткой тактике для достижения целевого уровня ХС.
Программы кардиореабилитации различаются по методам консультирования и обучения больных. Оценка способности больных к обучению может повысить потенциал образовательных программ. Во многих программах аэробную часть ФТ, когда пациент находится на тренажере, используют для обучения. В некоторых программах больным просто предоставляют печатные материалы. Другие программы используют телевизоры и специальные видеопрограммы, предоставляющие информацию по ФР и снижению риска. Но в некоторых программах ФТ заменили образовательными программами. Мы выступаем против такого подхода, учитывая положительные физиологические эффекты физических тренировок (ФТ).
Программы обучения могут творчески видоизменяться в зависимости от потребностей больных, но должны служить дополнением к ФТ. В идеале компоненты образовательной программы по питанию, коррекции липидов, прекращению курения и психологическим проблемам должны предоставлять специалисты соответствующих областей медицины, но обычно все компоненты образовательной программы предоставляет больным персонал программы реабилитации.
д) Страховое обеспечение. Страховое обеспечение программ кардиореабилитации очень важно для пациентов. С 2006 г. система страхования Medicare в США начала покрывать затраты на реабилитацию пациентам, которые:
1. Перенесли ОИМ в течение предшествующих 12 мес.
2. Перенесли операцию КШ.
3. Имеют стабильную стенокардию.
4. Перенесли операцию по установке или замене клапана сердца.
5. Перенесли ЧТКА.
6. Перенесли трансплантацию сердца или комплекса сердце-легкие.
В самой последней версии перечень лиц, получающих страховое обеспечение, был дополнен пунктами 3-6, которые ранее отсутствовали. Это крайне важно для США, т.к. многие частные страховые компании страны руководствуются политикой Medicare. Кардиореабилитация больных СН не обеспечивается системой Medicare, но в ней участвуют некоторые страховые компании. Страховое обеспечение реабилитации в других странах ГП 46 сильно отличается.
е) Современные проблемы кардиореабилитации. В настоящее время основная проблема кардиореабилитации, основанной на физических тренировках (ФТ), — ее ограниченное использование. Только 25-30% мужчин и 11-20% женщин, нуждающихся в реабилитации, участвуют в таких программах. Настоятельные рекомендации врача о необходимости участия в программах кардиореабилитации служат одним из самых важных предикторов участия больных. Непонятно, почему врачи не направляют всех пациентов на реабилитацию. Среди возможных причин — недооценка врачами эффективности ФТ, недостаточная их информированность относительно реабилитации, а также отсутствие лиц, заинтересованных в ФТ, например представителей фармацевтических компаний.
Все врачи должны направлять на реабилитацию пациентов, которым она показана. Даже в случаях, когда врач не уверен, что реабилитация будет эффективна для данного пациента, пациент чаще всего расценивает свое участие в программе как полезный и обнадеживающий опыт. Один из самых эффективных способов преодоления такого отношения врачей к направлению пациентов на реабилитацию — включение кардиореабилитации в стандарты оказания помощи соответствующим категориям кардиологических пациентов.
ж) Будущее кардиореабилитации. В идеале программы кардиореабилитации, основанные на физических тренировках (ФТ), будут использоваться шире с целью улучшения ЭД, лечения стенокардии, стабильной КБС, что будет уменьшать потребность в проведении таких дорогостоящих вмешательств, как ЧТКА и КШ. Даных, что ЧТКА спасает жизнь пациенту, недостаточно, но есть доказательства, полученные в небольших контролируемых исследованиях, что ФТ у некоторых пациентов со стенокардией уменьшают частоту СССоб по сравнению с ЧТКА. Этот факт нуждается в подтверждении крупномасштабными исследованиями.
В продолжающихся в настоящее время исследованиях сравнивают эффективность кардиореабилитации со стандартным наблюдением в поликлинике. Даже если эти исследования не подтвердят необходимость рутинного применения ФТ у кардиологических пациентов, необходимы дополнительные исследования для сравнения эффективности интенсивной реабилитации и самой современной лекарственной терапии у больных КБС, перенесших ЧТКА или КШ.
Доказательства того, что коронарное шунтирование (КШ) превосходит лекарственную терапию у некоторых пациентов с КБС, являются устаревшими и не могут рассматриваться далее как валидные в связи с широким использованием статинов и других высокоэффективных лекарственных средств. Грамотно разработанные исследования могли бы показать, что комплексная кардиореабилитация, включающая ФТ и «агрессивную» коррекцию образа жизни и ФР с помощью препаратов, снижает потребность в хирургических вмешательствах.
- Читать "Задачи дополнительной и альтернативной медицины (ДАМ) в кардиологии"
Оглавление темы "Альтернативная медицина в кардиологии":- Структура и этапы программы кардиореабилитации
- Задачи дополнительной и альтернативной медицины (ДАМ) в кардиологии
- Народные методы лечения стресса при сердечно-сосудистых заболеваниях
- Народные методы снижения давления. Чеснок при артериальной гипертензии
- Народные методы снижения холестерина. Жевательная резинка Guggulipid
- Народные методы лечение периферических сосудов и венозной недостаточности
- Народные методы лечения сердечной недостаточности
- Влияние БАД на антикоагулянты и свертываемость крови
- Ноэтик терапия при катетеризации сердца
- Альтернативная медицина в отделении интенсивной терапии (ОРИТ)
