Лекарства для лечения гипотиреоза и гипотиреоидной комы
Таблетки тироксина содержат очищенную натриевую соль L-тироксина и могут использоваться для лечения гипотиреоза (препараты из высушенных щитовидных желез животных устарели, так как они ненадежны и на таблетках может расти плесневый грибок).
Начальная доза для приема внутрь составляет 50—100 мкг/сут, но лицам пожилого возраста при заболеваниях сердца или гипертензии дозу следует увеличивать постепенно для снижения риска сердечно-сосудистых осложнений. В этих случаях начинают с 25 мкг/сут в течение первых 2 — 4 нед и затем увеличивают дозу на 25 — 50 мкг каждые 2 нед до уменьшения симптомов, обычно до 100 — 200 мкг/сут однократно.
Этого количества, как правило, достаточно для нормализации уровня тиреотропного гормона (ТТГ) в плазме, что является наилучшим показателем адекватности лечения. Отсутствие надлежащего эффекта обычно указывает на то, что больной нерегулярно принимает препарат.
Максимальный эффект развивается приблизительно через 10 дней и исчезает через 2 — 3 нед после прекращения лечения. Тироксин всасывается полнее и равномернее, если его принимают в промежутке между приемами пищи.
Таблетки, содержащие физиологические смеси тироксина и лиотиронина, не отличаются какими-либо преимуществами.
При гипотиреозе переносимость лекарственных средств снижается, так как их метаболизм замедлен.
Таблетки лиотиронина. Лиотиронин — самый быстродействующий гормон щитовидной железы. Максимальный эффект после однократного приема развивается в пределах 24 ч и исчезает через 24 — 48 ч. Препарат в основном используется при гипотиреоидной коме и психозе, состояниях, редко встречающихся на практике.
При обычных формах гипотиреоза лиотиронин не применяется, так как его быстрое действие может вызвать сердечную недостаточность, но при указанных выше состояниях, в частности при коме, когда в отсутствие лечения неизбежен летальный исход, риск может быть оправдан.
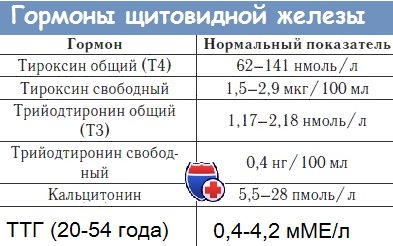
Гормональная диагностика гипотиреоза

Гипотиреоидная кома развивается при длительном общем дефиците гормона и представляет собой неотложное состояние. В отсутствие лечения больной умирает от гипотиреоза, а при слишком интенсивном лечении смерть наступает от сердечно-сосудистого коллапса, обусловленного повышенным обменом веществ.
Таким образом, врач должен лавировать между Сциллой недостаточного лечения и Харибдой избыточного лечения; то и другое чревато летальным исходом. В этих случаях рекомендуется внутривенно ввести тироксин (Т4). Биологически малоактивный Т4 постепенно превращается в высокоактивный Т3.
После однократного введения тироксина в дозе 500 мкг концентрация Т4 в плазме повышается, достигая примерно половины нормального уровня, и остается достаточной в течение недели; после этого можно использовать пероральный препарат в поддерживающей дозе. При неотложных состояниях принятый внутрь Т4 действует слишком медленно.
Альтернативным решением (а иногда и дополнительной мерой) может быть введение через желудочный зонд (или внутривенно) быстродействующего Т3 в низких дозах, 5—10 мкг, с интервалом 8—12 ч. Максимальная доза в первые 24 ч не должна превышать 50 мкг, так как 100 мкг представляют собой полную замещающую дозу. Через 3 дня дозу можно увеличить, а после улучшения состояния больного переводят на лечение тироксином.
Больному необходимо, кроме того, внутривенное введение гидрокортизона, так как при длительном состоянии гипотиреоза развивается гипофункция надпочечников. Гидрокортизон позволяет организму справиться с увеличивающимся обменом веществ.
Побочные эффекты тиреоидного гормона пропорциональны повышению скорости метаболизма. Симптомы и проявления те же, что и при гипертиреозе, за исключением экзофтальма. Приступы стенокардии и сердечная недостаточность могут быть спровоцированы слишком интенсивным лечением или у больных с выраженной ишемической болезнью сердца, которые не в состоянии перенести даже оптимальную терапию.
В этих случаях тироксин необходимо отменить по меньшей мере на неделю и затем вновь начать лечение, но уже с меньших доз. У больных в возрасте старше 60 лет даже при незначительной передозировке может наступить фибрилляция предсердий.
Беременная с гипотиреозом должна находиться под особенно тщательным наблюдением. Может потребоваться небольшое увеличение дозы тироксина. Грудное вскармливание не противопоказано, но необходимо следить за состоянием щитовидной железы ребенка.
Помимо препаратов, обладающих антитиреоидным действием, гипотиреоз могут вызывать следующие лекарственные средства: ПАСК (противотуберкулезное средство), фенилбутазон (противоревматический препарат), йодид (см. ранее), соли кобальта (противоанемические средства), производные сульфонилмочевины (противодиабетические средства), резорцинол (применяется при трофических язвах ног), препараты лития (обладают антиманиакальным и антидепрессивным действием), амиодарон (антиаритмический препарат). После отмены препаратов состояние больного, как правило, нормализуется.
- Рекомендуем вам также статью "Карбимазол, мерказолил (метимазол) для лечения гипертиреоза"
Оглавление темы "Клиническая фармакология щитовидной железы":- Физиология гормонов щитовидной железы и их обмен
- Тиреоидный гормон (ТТГ) при гипотиреозе
- Лекарства для лечения гипотиреоза и гипотиреоидной комы
- Карбимазол, мерказолил (метимазол) для лечения гипертиреоза
- Контроль лечения гипертиреоза антитиреоидными лекарствами
- Адреноблокаторы для лечения гипертиреоза
- Препараты йода для лечения гипертиреоза
- Радиоактивный йод (131I) для лечения гипертиреоза
- Подготовка к операции на щитовидной железе при гипертиреозе
- Выбор метода лечения гипертиреоза
