Причины и механизмы развития инвазивной протоковой карциномы молочной железы
Инвазивная протоковая карцинома (или инвазивная карцинома неспецифического типа) является наиболее распространенной опухолью (80%).
Морфология. При макроскопическом исследовании большинство опухолей плотные или твердые, с неровными краями.
Разрезание или скобление опухоли обычно сопровождается характерным звуком, что объясняется мелкими, центрально расположенными фокусами или полосками ярко-белой эластической стромы и мелкими очагами некроза и кальцификатов. Реже карциномы имеют хорошо отграниченные края и мягкую консистенцию.
Морфологические проявления весьма разнообразны. Высокодифференцированные инвазивные протоковые карциномы представлены преимущественно тубулярным компонентом — клетками с мелким округлым ядром и редкими фигурами митоза.
Умеренно дифференцированные опухоли могут содержать тубулярные структуры и участки солидного строения, также присутствуют солидные кластеры или единичные инфильтрирующие опухолевые клетки.
В этих опухолях более выражен ядерный плеоморфизм, присутствуют митозы. Низкодифференцированные опухоли нередко представлены гнездами или солидными тяжами, состоящими из клеток с ядрами разных размеров. Характерны высокая пролиферативная активность и очаги некроза.
Методы исследования ДНК, РНК и белков карциномы обеспечили основу для новой молекулярной классификации инвазивной протоковой карциномы молочной железы.
Генетический профиль, который определяют по относительному количеству мРНК для каждого гена, имеет 5 основных категорий экспрессии генов в соответствующих группах инвазивной протоковой карциномы: люминальный тип А, люминальный тип В, нормальный тип, базальноподобный тип, НЕR2-позитивный тип. Эти молекулярные классы коррелируют с прогнозом и ответом на терапию, поэтому имеют важное клиническое значение.
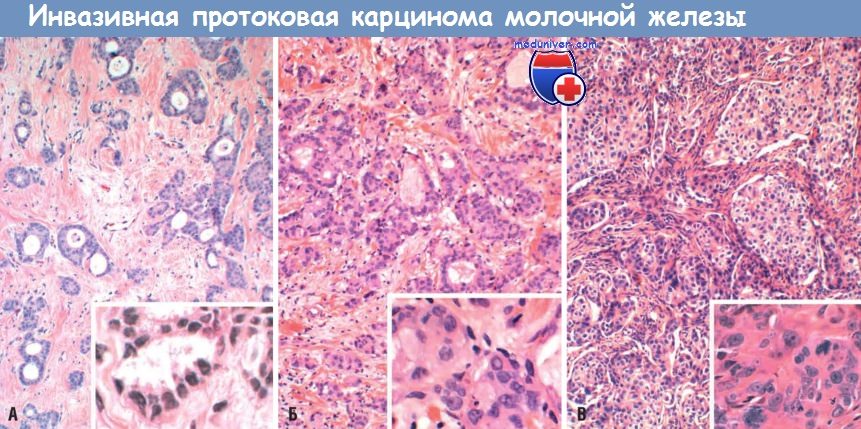
формирующими протоки или криброзные структуры.
(Б) В умеренно дифференцированной карциноме тубулярных структур меньше, больше солидных полей, ядерный плеоморфизм выше.
(В) Низкодифференцированная инвазивная протоковая карцинома представлена тяжами,
состоящими из плеоморфных клеток с множественными фигурами митоза и очагами центрального некроза.
а) Люминальный тип А (40-55%). Это самая большя группа, в которую входят ER-позитивные и HER2-нeгативные опухоли. Профиль экспрессии генов характеризуется преобладанием десятков генов, контролируемых ER. ER-позитивные карциномы также характеризуются повышенной транскрипцией генов, нормальных для люминальных клеток.
Большинство опухолей высокодифференцированные или умеренно дифференцированные, чаще наблюдаются в постменопаузе. Опухоли этой группы обычно растут медленно и хорошо реагируют на гормональное лечение. С другой стороны, только небольшое количество этих опухолей реагирует на стандартную химиотерапию. Разработаны системы для определения этого и других молекулярных классов опухолей.
Кроме того, проводят клинические исследования по поиску вариантов или комбинаций химиотерапевтических препаратов, эффективных при ER-позитивных карциномах.
б) Люминальный тип В (15-20%). Эти опухоли также ER-позитивные, но обычно менее дифференцированны, имеют большую пролиферативную активность и часто HER2-позитивны. Иногда опухоли этой группы являются тройными позитивными. Они составляют большую группу ER-позитивных опухолей с большой вероятностью развития метастазов в лимфатических узлах и хорошей реакцией на химиотерапию.
в) Нормальный тип (6-10%). Эти опухоли обычно ER-позитивные и HER2-негативные и имеют сходный с нормальной тканью молочной железы генотип.
г) Базальноподобный тип (13-25%). Эти опухоли выявляются по отсутствию экспрессии ER, PR, HER2/Neu, типичных маркеров миоэпителиальных клеток (например, базальных кератинов, Р-кадгерина, р63, ламинина), клеток-предшественников или плюрипотентных стволовых клеток (например, цитокератина 5 и 6). Эта группа выделяется генетическим профилем. Базальноподобные карциномы — ER-негативные, PR-негативные и НЕR2-негативные опухоли (тройных негативных опухолей).
В эту группу входят медуллярная карцинома, метапластическая карцинома (например, веретеноклеточная карцинома или матрикспродуцирующая карцинома) и карциномы с центральным фиброзом.
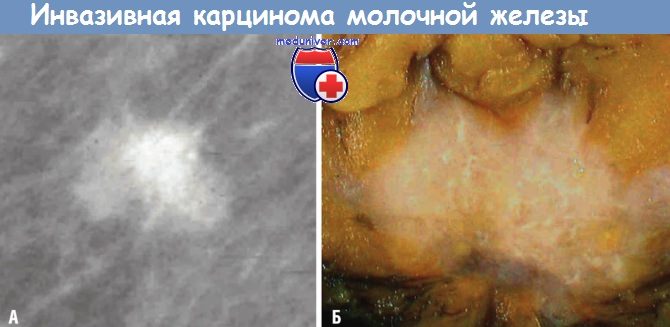
(А) Инвазивная карцинома с характерными неровными краями (рентгенограмма).
(Б) При макроскопическом исследовании неравномерная плотная опухоль,
содержащая ярко-белые участки эластической стромы, распространяется в окружающую жировую ткань.
Базальноподобные карциномы представляют особенный интерес из-за их генетических и эпидемиологических характеристик. Многие карциномы, развивающиеся у женщин с мутацией BRCA1, относятся к этому типу. Также отмечено повышение частоты этих опухолей в определенных этнических группах и у молодых женщин.
Эти злокачественные опухоли обычно низкодифференцированные, обладают высокой пролиферативной активностью, ассоциируются с агрессивным течением, частым метастазированием во внутренние органы и головной мозг и неблагоприятным прогнозом. Однако в 15-20% наблюдений достигается полный морфологический регресс опухоли после химиотерапии, т.е. лечение этих опухолей возможно.
д) HER2-позитивный тип (7-12%). К этой группе относятся ER-негативные опухоли с гиперэкспрессией HER2/Neu. В > 90% НЕВ2-позитивных опухолей гиперэкспрессия обусловлена амплификацией сегмента ДНК на хромосоме 17q21, который содержит ген HER2/Neu и сопутствующие гены. Этот ампликон является доминирующим в генетическом профиле этой группы опухолей.
Методы исследования статуса HER2/Neu, которые включают подсчет копий гена методом флуоресцентной гибридизации in situ, определение мРНК с помощью генетического анализа, определение белка при иммуногистохимическом исследовании, позволяют выявить гиперэкспрессию белка в большинстве опухолей. В редких наблюдениях гиперэкспрессия HER2/Neu вызвана механизмами, отличными от амплификации. НЕВ2-позитивные опухоли обычно низкодифференцированные, имеют высокую пролиферативную активность и ассоциируются с высокой частотой метастазов в головной мозг.
Трастузумаб (Герцептин) — гуманизированные моноклональные антитела к HER2/Neu. При лечении карцином с гиперэкспрессией HER2/Neu комбинация трастузумаба и химиотерапии очень эффективна. Трастузумаб — первый из генетически таргентных препаратов для солидных опухолей. Результаты применения препарата вызвали большой ажиотаж среди ученых и врачей, занимающихся лечением онкологических больных.
К сожалению, трастузумаб не проникает через гематоэнцефалический барьер, поэтому данный препарат бесполезно использовать для лечения метастазов в головном мозге. Новые препараты, например двойной ингибитор тирозинкиназы лапатиниб, который воздействует на рецептор эпидермального фактора роста (EGFR) и HER2/Neu, позволят преодолеть это ограничение. На чувствительность опухоли к этим препаратам могут влиять амплификации других генов того же сегмента ДНК.
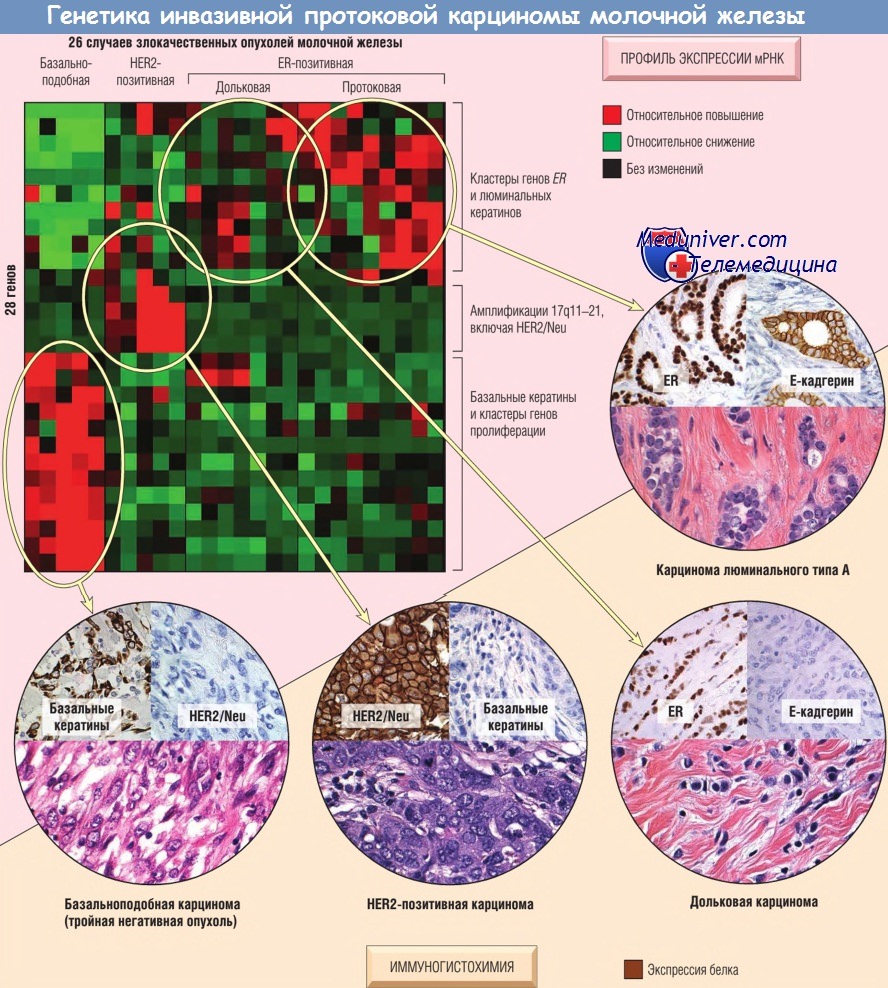
Повреждения ДНК, состояние матричной рибонуклеиновой кислоты (мРНК) и экспрессия белка позволяют определить тип карциномы молочной железы,
ранее установленной при микроскопическом исследовании (например, дольковая карцинома),
и выделить новые типы (люминальный тип А, НЕВ2-позитивный тип и базальноподобный тип).
ER — рецептор эстрогена.
- Читать "Причины и механизмы развития инвазивной дольковой карциномы молочной железы"
Оглавление темы "Патогенез рака молочной железы":- Классификация рака молочной железы
- Причины и механизмы развития протоковой карциномы молочной железы in situ
- Причины и механизмы развития дольковой карциномы молочной железы in situ
- Причины и механизмы развития инвазивной карциномы молочной железы
- Причины и механизмы развития инвазивной протоковой карциномы молочной железы
- Причины и механизмы развития инвазивной дольковой карциномы молочной железы
- Причины и механизмы развития медуллярной карциномы молочной железы
- Причины и механизмы развития муцинозной карциномы молочной железы
- Причины и механизмы развития тубулярной карциномы молочной железы
- Причины и механизмы развития инвазивной папиллярной карциномы молочной железы
