Лечение обострений ХОБЛ. Принципы, лекарства
Обострения ХОБЛ характеризуются высокой нетрудоспособностью, смертностью и, следовательно, затратами здравоохранения на профилактику заболевания. В целом, обострения ХОБЛ становятся чаще тяжелее, поскольку повышается тяжесть самой ХОБЛ. Однако одни пациенты оказываются более чувствительными к этим событиям, чем другие. Пациенты, страдающие частыми обострениями (два курса антибиотиков и кортикостероидов в год и более), имеют более быстрое снижение функции легких, плохое качество жизни и выше смертность. Особенно важно нацеливать таких пациентов на профилактическое лечение, описанное ниже.
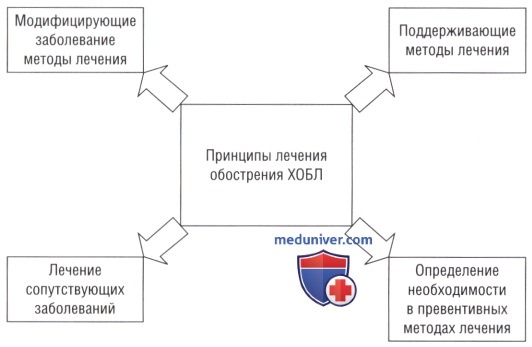
а) Общие принципы лечения обострений ХОБЛ:
• Поставить диагноз. Обострение ХОБЛ — это клинический диагноз исключения — не имеется диагностического исследования. Важно рассмотреть и, где это необходимо, исключить другие возможные причины одышки у пациента с ХОБЛ, например пневмонию, тромбоэмболию легочной артерии, пневмоторакс и сердечную недостаточность.
• Оценить тяжесть ХОБЛ. Пока не существует единого принятого метода определения тяжести обострения, клиническая оценка играет важную роль в решении вопроса интенсивности лечения и необходимости в госпитализации. В общем, наличие внезапно возникшей дыхательной недостаточности, необходимость в лечении, недоступном на дому, многочисленные сопутствующие заболевания или отсутствие соответствующей социальной поддержки указывают на необходимость консультации специалистов и возможной госпитализации.
• Установленное лечение. Терапия проводится поэтапно, как описывается ниже, и придерживается базовых принципов. Они включают модифицирующее заболевание лечение, вмешательства, направленные на поддержание дыхательной функции, пока такие модифицирующие заболевание методы лечения начнут действовать, определение и лечение сопутствующих заболеваний, и создание соответствующих превентивных стратегий, снижающих риск следующих обострений.
б) Исследования при обострении ХОБЛ. Задача исследований при обострении ХОБЛ — предоставить дополнительную информацию, чтобы исключить другие диагнозы, выявить сопутствующие заболевания и оценить тяжесть обострения.
В больничных учреждениях, как правило, применяются следующие исследования.
• Полный анализ крови.
• Мочевина и электоролиты.
• Глюкоза крови (стероидассоциированная гипергликемия).
• СРБ. Хотя СРБ не используется для подтверждения диагноза, он помогает мониторировать ответ на терапию.
• ЭКГ в 12 отведениях.
• РОГК. Она не должна отличаться от рентгенограммы пациента в стабильном состоянии, но обнаруживает такие признаки ХОБЛ, как перерастяжение и увеличение легочной артерии.
Основная причина для выполнения рентгенографии — исключить альтернативные причины одышки у пациентов с ХОБЛ.
• Газовый состав артериальной крови. Следующие исследования обычно являются бесполезными;
• посев мокроты, поскольку наличие бактерий в мокроте не выявляет причину. У многих пациентов в мокроте обнаруживаются те же виды бактерий даже при клинической стабильности заболевания, — феномен, называемый «бактериальной колонизацией». Наиболее частые штаммы — Haemophilus influenzae, Streptococcus pneumoniae и Moraxella catarrhatis;
• легочные функциональные тесты, включая серийную пикфлоуметрию, поскольку изменения у отдельных пациентов являются незначительными, а тесты трудными для выполнения пациентами с выраженной одышкой.
в) Терапия. На рисунке ниже приводятся модифицирующие заболевание и поддерживающие методы лечения при обострениях ХОБЛ. описанные подробно в следующих разделах. Важно подчеркнуть необходимость в немедленном лечении: это сокращает длительность обострения, являющуюся одним из критериев тяжести обострения.
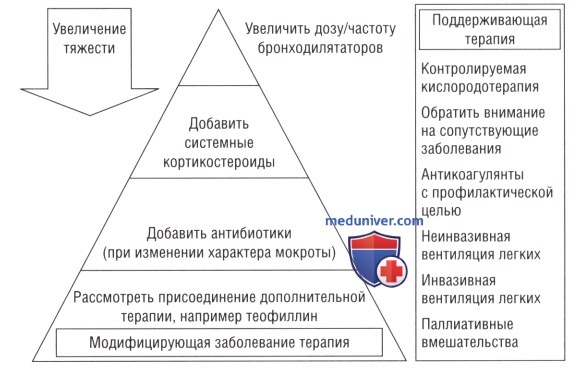
Модифицирующая заболевание терапия ХОБЛ
а) Бронходилататоры при обострении ХОБЛ:
• Обострения отвечают на повышение частоты применения бронходилататоров, включая β2-агонисты и антихолинергические препараты. Это и лежит в основе терапии обострений. Эти препараты действуют на вторичную бронхоконстрикцию и перераздувание при обострениях, являющиеся результатом воспаления дыхательных путей.
• Предпочтительнее применение короткодействующих b2-агонистов, поскольку они имеют более быструю скорость действия, чем короткодействующие антихолинергические препараты.
• Хотя большинство рекомендаций предлагает применение препаратов обоих классов одновременно при неадекватной реакции на один из них, фактически нет данных, что это превосходит применение одних β2-агонистов.
• Также нет данных, что небулайзер превосходит ингалятор и спейсер. Применение небулайзера предпочтительнее у пациентов с остро возникшей одышкой. Следует предлагать небулайзер, вытесняющий газ. Это обычно воздух с дополнительной подачей кислорода отдельно.
• Длительно действующие бронходилататоры не имеют большого значения, но пациенты, принимающие длительно действующие b2-агонисты в стабильном состоянии должны продолжать их прием. Не рекомендуется пациентам одновременно принимать длительно- и короткодействующие антихолинергические препараты, но преимуществ одной терапии над другой не зарегистрировано.
• Нет данных в пользу применения внутривенного сальбутамола при обострении ХОБЛ.
б) Системные кортикостероиды при ХОБЛ:
• Эти препараты следует добавлять при обострениях, не реагирующих на увеличение дозы бронходилататоров. Основанием для этого является то, что они уменьшают дополнительное воспаление в дыхательных путях, возникающее во время обострений и вызывающее симптоматическое и физиологическое ухудшение.
• Согласно достоверным данным, эти препараты ускоряют восстановление функции легких, но эффекты на другие меры исходов более вариабельные, и нет данных касательно их влияния на смертность.
• Большинство рекомендаций советует 30-40 мг преднизолона в течение 10-14 дней, более длительные курсы (и постепенное уменьшение дозы) не оказывают дополнительного эффекта, но связаны с большим риском побочных эффектов, особенно гипергликемии.
• Считается, что небулизированный будесонид в такой же степени эффективен, как и его пероральная форма, но является более дорогостоящим.
• Ингаляционные кортикостероиды играют важную роль в профилактике обострений, рассмотренной ниже. Пациенты, принимающие эти препараты в обычном состоянии, должны продолжать их прием во время обострений, но нет необходимости начинать терапию ингаляционными кортикостероидами в экстренной ситуации.
в) Антибиотики при ХОБЛ:
• Приблизительно у 50% пациентов со среднетяжелой/тяжелой ХОБЛ во время обострений из мокроты выделяются патогенные бактерии. Несмотря на это, антибиотики имеют ограниченную эффективность. Это отчасти свидетельствует о наличии бактериальной колонизации, описанной выше. На сегодняшний день считается, что обострения являются результатом изменений в колонизирующих штаммах, хотя ситуация является сложной, поскольку не все изменения в штамме вызывают обострения и не все обострения являются результатом изменения штамма.
• Респираторные вирусы, в особенности риновирусы, также часто выделяются во время обострения, и это еще одна причина, почему антибиотики оказывают ограниченный эффект.
• Гнойная мокрота — надежный признак наличия бактерий. Вообще антибиотики показаны только при изменении объема мокроты или при ее гнойном характере.
• Аминопенициллин, тетрациклин или хинолоны являются целесообразным эмпирическим выбором, хотя следует учитывать варианты местной резистентности.
• Внутривенная терапия требуется редко.
• Обычно достаточно 7-10-дневной терапии.
г) Дополнительное лечение ХОБЛ:
• Метилксантины, обычно внутривенный аминофиллин, применяются у пациентов, не реагирующих на описанные меры, хотя отсутствуют доказательства эффекта от этих препаратов. Считается, что теофиллины оказывают разнообразные эффекты на дыхательную, сердечно-сосудистую и иммунную системы, принося потенциальную пользу во время обострений. В противоположность, узкий терапевтический индекс, побочные эффекты и лекарственные взаимодействия затрудняют их применение.
• Благодаря НВЛ сокращается применение стимуляторов дыхательного центра. До сих пор иногда используется доксапрам как поддерживающая мера до НВЛ, при несоответствующей НВЛ или при ее отсутствии или (по рекомендации специалиста) одновременно с НВЛ.
• На сегодняшний день не установлена роль муколитиков во время обострений ХОБЛ.
• Имеющиеся данные не поддерживают методы удаления мокроты и небулизированныи солевой раствор, поэтому их не рекомендуется применять повсеместно.
• Нет убедительных данных в пользу применения антагонистов лейкотриеновых рецепторов, внутривенной магнезии или гелиокса (гелий и кислород) во время обострений ХОБЛ.
д) Контролируемая подача кислорода при ХОБЛ. Кислородотерапия показана при всех обострениях, сопровождающихся дыхательной недостаточностью. Она является результатом тяжелого обострения у пациентов со среднетяжелым основным заболеванием или уже имеется до обострения у пациентов с запущенной ХОБЛ. Поскольку у части пациентов с ХОБЛ имеется высокий риск развития гиперкапнии при подаче высокого потока кислорода, следует подавать кислород на минимальной концентрации, поддерживающей сатурацию на 90-92%. Невозможность добиться этого без повышения РаСО2 или снижения рН указывает на необходимость респираторной поддержки.
Примечание автора. Обратите внимание на сопутствующие заболевания: они часто встречаются при ХОБЛ, и необходимо рассматривать и оптимизировать сосуществующие медицинские состояния.
- Читать "Профилактика обострений ХОБЛ. Методы"
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Немедикаментозное лечение ХОБЛ. Шкалы диспноэ
- Физические упражнения при ХОБЛ. Тренировка
- Обучение больных ХОБЛ. Содержание
- Реабилитация при ХОБЛ. Задачи, программа
- Повышение работоспособности при ХОБЛ. Питание
- Программы самолечения при ХОБЛ. Принципы
- Лечение обострений ХОБЛ. Принципы, лекарства
- Профилактика обострений ХОБЛ. Методы
- История хирургического лечения ХОБЛ. Принципы
- Хирургическое лечение буллезной эмфиземы. Отбор пациентов, показания
