Причины и механизмы развития меланомы
Меланома встречается достаточно часто и, если ее не обнаруживают на ранних стадиях, становится фатальной опухолью. Большинство меланом локализуются на коже. Также меланомы могут поражать слизистые оболочки полости рта, пищевода и аногенитальной области, мозговые оболочки и глаза. Далее рассмотрим меланомы кожи.
Всеобщая настороженность в последние годы в отношении кожных признаков меланомы позволила распознавать большинство этих опухолей на ранней стадии и удалять хирургически. Тем не менее заболеваемость меланомой продолжает увеличиваться: на 2008 г. в США прогнозировали более 60 тыс. случаев заболеваний меланомой и более 8 тыс. смертей, связанных с этой опухолью.
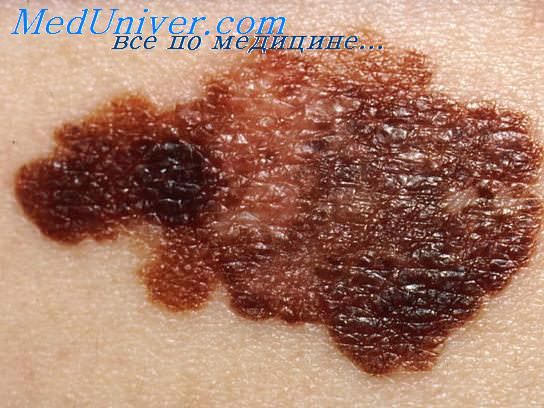
а) Клинические признаки. В связи с тем что локализованные формы меланомы с течением времени трансформируются в агрессивные опухоли, которые метастазируют и не поддаются лечению, крайне важны их раннее выявление и радикальное удаление. Меланома кожи сначала обычно бессимптомна. Первыми проявлениями опухоли могут быть боль и зуд. Большинство меланом на момент постановки диагноза превышают 10 мм в диаметре.
Наиболее распространенными клиническими симптомами являются изменение цвета, размера и формы пигментированного образования. Меланомы могут иметь черный, коричневый, красный, темно-голубой или серый цвет. Иногда вследствие фокальной регрессии опухоли появляются белые или блестящие гипопигментированные участки. Если меланоцитарные невусы гладкие, округлые и ровные, то меланома обычно имеет неровные, часто зазубренные границы. Таким образом, наиболее важными симптомами меланомы являются:
(1) асимметричность;
(2) неровные контуры,
(3) неоднородный цвет (правило ABC: Asymmetry, irregular Borders, variegated Color).
Кроме этого, должны насторожить врача размер образования более 6 мм в диаметре, любое изменение его внешнего вида и появление зуда или боли.
б) Морфология. Ключевым аспектом в понимании прогрессирования меланомы является концепция фазы радиального роста и фазы вертикального роста. Фаза радиального роста характеризуется горизонтальным распространением опухолевых клеток в толще эпидермиса и верхних слоев дермы.
Во время этой начальной фазы опухолевые клетки, вероятно, не способны к метастазированию. Меланомы в фазу радиального роста подразделяют на несколько клинико-патологических видов: злокачественное лентиго (обычно локализуется на лице у пожилых людей и является вялотекущим образованием, которое может находиться в фазе радиального роста несколько десятилетий); поверхностно распространяющаяся меланома (наиболее частый вид меланомы, особенно на открытых участках кожи); акральная лентигинозная меланома и меланома слизистых оболочек (не зависят от воздействия солнечных лучей).
Через неопределенный период времени меланома переходит из фазы радиального роста в фазу вертикального роста, в течение которой происходит инвазия опухолевых клеток в глубже лежащие слои дермы. Фаза вертикального роста часто сопровождается появлением узлового образования и склонности опухоли к метастазированию. В отличие от меланоцитарного невуса клеточная дифференцировка в глубоких слоях меланомы отсутствует. Вероятность ме-тастазирования таких новообразований коррелирует с глубиной инвазии, а именно расстоянием от зернистого слоя эпидермиса до внутридермальных опухолевых клеток. Это расстояние называют толщиной Бреслоу. Еще два гистологических признака, от которых зависит прогноз, — количество митозов и наличие изъязвления.
Клетки меланомы обычно значительно крупнее неизмененных меланоцитов или клеток меланоцитарного невуса. Клетки меланомы содержат большое ядро с неправильными контурами, глыбки хроматина на периферии ядерной мембраны и выраженные красные (эозинофильные) ядрышки. Опухолевые клетки имеют одинаковый внешней вид в обе фазы роста. Большинство невусов и меланом легко различить по внешним признакам, но есть несколько атипических образований, которые гистологически находятся между невусами и меланомами и носят название меланоцитарных опухолей с неопределенным потенциалом озлокачествления [13, 19]. Необходимы полное хирургическое удаление таких образований и клиническое наблюдение пациентов после вмешательства.
в) Прогностические факторы. Определить вероятность метастазирования меланомы после ее удаления и сделать прогноз возможно по следующим признакам:
(1) глубине инвазии опухоли (толщине Бреслоу);
(2) количеству митозов;
(3) наличию или отсутствию рецидива опухоли (оценивают во взаимосвязи с иммунным статусом);
(4) наличию и количеству инфильтрирующих опухоль лимфоцитов;
(5) полу;
(6) локализации (туловище или конечности).
Признаками более благоприятного прогноза являются глубина инвазии менее 1,7 мм, отсутствие или небольшое количество митозов, отсутствие рецидива опухоли, большое количество инфильтрирующих опухоль лимфоцитов, женский пол и локализация на конечностях. По данным ретроспективного многомерного исследования AJCC, толщина опухоли и наличие или отсутствие изъязвления имеют прогностическое значение независимо от клинической стадии. Так, большинство меланом сначала метастазируют в регионарные лимфоузлы, поэтому биопсия сторожевого лимфоузла (который располагается первым на пути лимфооттока из опухоли) может дать дополнительную информацию.
Как и при раке молочной железы, эта процедура подразумевает идентификацию, удаление и тщательное исследование лимфатического узла (или узлов). Микроскопическое поражение сторожевого лимфоузла даже малым количеством клеток меланомы (микрометастазы) свидетельствует о плохом прогнозе. Степень поражения и общее количество пораженных лимфоузлов четко коррелируют с общей выживаемостью.
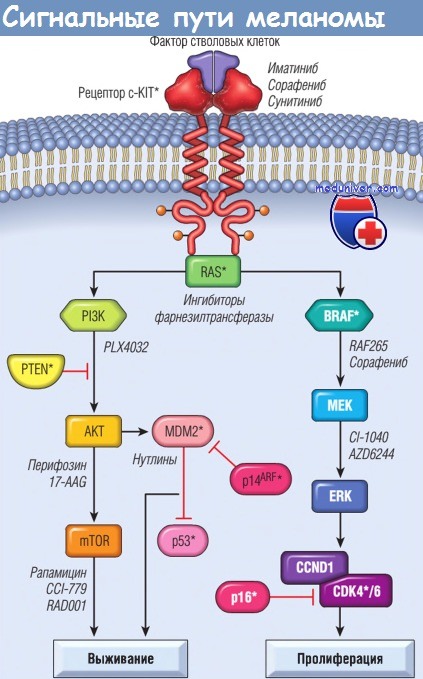
С помощью путей PI3K/PTEN/AKT и BRAF/ERK осуществляется регуляция выживания клеток и их пролиферации.
Белки, изменяющиеся при меланоме, отмечены звездочкой.
Изучают возможности ингибирования этих путей с помощью различных терапевтических агентов (выделены курсивом).
г) Патогенез. Выделяют два наиболее важных предрасполагающих фактора: генетическую предрасположенность и степень инсоляции. Меланомы чаще локализуются на открытых участках кожи, особенно на верхней части спины у мужчин и на спине и нижних конечностях у женщин. Люди со слабо пигментированной кожей относятся к группе повышенного риска по сравнению с людьми с кожей, имеющей повышенную пигментацию. Однако в отличие от других опухолей кожи (см. далее) нет прямой связи между развитием меланомы и длительностью пребывания на солнце.
По данным некоторых исследований, наибольшему риску подвержены любители загара в молодом возрасте. Солнечные лучи определенно не являются единственным предрасполагающим фактором, поскольку меланома встречается также у лиц с темным цветом кожи и на закрытых от солнца участках. Другие факторы окружающей среды тоже могут повышать риск развития меланомы.
Установлено, что в 10-15% случаев меланома является наследственной, и большинство из них трансформировались из диспластических невусов. Несколько генов-супрессоров опухолей, отвечающих за развитие семейной меланомы, также подвергаются мутациям в спорадических опухолях (см. далее). Есть и другие гены, отвечающие за образование меланина и определяющие риск у людей со слабой пигментацией кожи. Эти гены имеют небольшое влияние, лишь незначительно увеличивая риск. К ним относятся гены: MC1R, который кодирует рецептор меланокортина 1; ASIP (ген сигнального белка агути), который кодирует регулятор рецептора меланокортина; TYR, который кодирует тирозиназу — меланоцит-специфический фермент, необходимый для синтеза меланина.
В случае и семейной, и спорадической меланомы определяются мутации, подавляющие активность белков семейства RB. Мутантный ген CDKN2A (см. ранее) обнаруживают в 40% семей с меланомой, наследуемой по аутосомно-доминантному типу. CDKN2A — это комплексный локус, который кодирует три разных белка — p15/INK4b, p16/INK4a и p14/ARF. Доказана утрата p16/INK4a при меланоме человека, а роль утраты pl4/ARF подтверждена экспериментально, р16/ INК4а повышает активность белков семейства RB путем ингибирования CDK4 и CDK6, в то время как p14/ARF повышает активность р53 путем ингибирования активности онкопротеина MDM2.
CDKN2A мутирует в 10% случаев спорадической меланомы, а мутации нарушают образование р16/ INК4а и иногда оказывают воздействие на p14/ARF. Однако предполагают, что мутации CDKN2A являются вершиной «онкогенного айсберга» и приводят к молекулярным изменениям, отражающимся на функционировании белков семейства RB. Например, в 30-70% меланом отсутствует экспрессия pl6/INK4a по различным причинам, а редкие случаи семейной и спорадической меланом содержат мутации CDK4, которые предотвращают его ингибирование р16/INК4а. Конечный результат всех этих изменений — повышенная пролиферация меланоцитов и препятствие индуцированному онкогенами апоптозу.
Вторая по распространенности группа молекулярных нарушений при спорадической меланоме приводит к аномальному усилению передачи сигналов между RAS и PI3K/AKT, способствующих росту клеток и их выживанию. Активирующие мутации гена BRAF, который кодирует серин/треонинкиназу, определяются в 60-70% случаев меланомы, в то время как активирующие мутации NRAS встречаются в 10-15% опухолей. По непонятным причинам в меланомах, локализующихся на закрытых от солнца участках кожи, часто присутствуют активирующие мутации рецептора тирозинкиназы c-KIT. Ген-супрессор опухолей PTEN, который подавляет передачу сигналов PI3K/AKT, в 20% случаев меланомы является «молчащим» на эпигенетическом уровне.
Перечисленные молекулярные нарушения, вероятно, необходимы, но недостаточны для развития меланомы. Как уже было сказано, меланоцитарные невусы содержат такие же активирующие мутации NRAS и BRAF, как при меланоме, но при этом малигнизируются очень редко, возможно из-за того, что активированный сигнальный путь RAS приводит к старению клеток. Индуцированное онкогенами клеточное старение также может вызвать р16/INК4а. При отсутствии клеточного старения пролиферация продолжается, что повышает риск трансформации меланоцитов в опухолевые клетки. Диспластические невусы характеризуются нарушениями как p16/INK4a, так и RAS или BRAF и трансформируются в развитую меланому чаще, чем пограничные невусы.
Конечно, в процессе злокачественной трансформации задействовано много еще не установленных сигнальных путей.
Открытие этих молекулярных изменений легло в основу множества попыток лечения меланомы с помощью терапевтических агентов, мишенями которых являются сигнальные пути RAS и PI3K/AKT. Такой подход крайне необходим, т.к. меланома на стадии метастазирования нечувствительна ни к традиционной химиотерапии, ни к лучевой терапии. Планируется использовать таргетные препараты в различных комбинациях в зависимости от представленных в данной опухоли онкогенов. Например, для опухоли с активирующей мутацией c-KIT необходимо использовать другие ингибиторы, чем для опухолей с активирующими мутациями RAS или BRAF.
Значительный интерес, который подогревается отчасти наблюдениями спонтанной ремиссии метастатической меланомы, вызывает использование при меланоме иммунотерапии, т.к. известно, что при иммунном ответе организма пациента с меланомой лимфоциты способны распознавать и убивать опухолевые клетки. Однако эффективность иммунотерапии наблюдается не всегда, поэтому необходимы дополнительные исследования этого вида лечения.
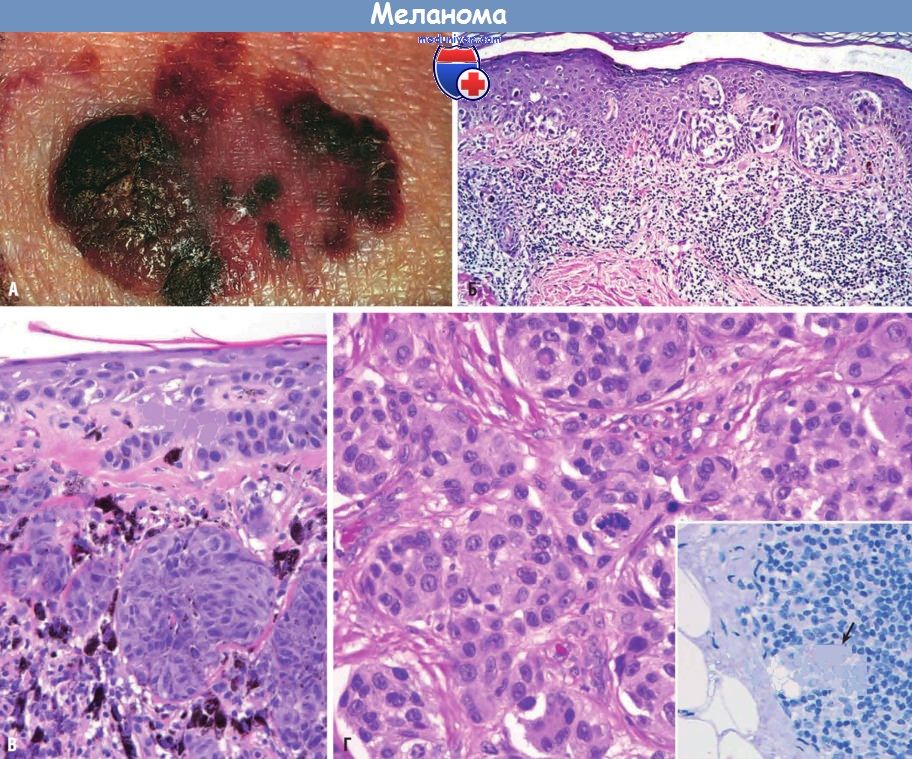
(А) Характерные неровные контуры и неоднородная пигментация.
В фазу радиального роста определяются плоские участки, а в фазу вертикального роста наблюдаются выпуклые участки,
которые обычно соответствуют скоплениям злокачественных клеток, формирующих узлы.
(Б) Фаза радиального роста: неравномерный рост опухолевых клеток в виде гнезд или отдельно расположенные клетки в толще эпидермиса и картина реактивного воспаления в подлежащей дерме.
(В) Фаза вертикального роста: узловые образования из инфильтрирующих клеток.
(Г) Клетки меланомы при большом увеличении.
Врезка: сторожевой лимфатический узел с участком скопления клеток меланомы (стрелка), экспрессирующих меланоцитарный маркер НМВ-45.
Наличие даже небольшого количества клеток меланомы в сторожевом лимфатическом узле свидетельствует о неблагоприятном прогнозе.
- Читать "Причины и механизмы развития себорейного кератоза"
Оглавление темы "Патогенез болезней кожи":- Причины и механизмы развития веснушек
- Причины и механизмы развития лентиго
- Причины и механизмы развития родинки
- Причины и механизмы развития диспластического невуса
- Причины и механизмы развития меланомы
- Причины и механизмы развития себорейного кератоза
- Причины и механизмы развития черного акантоза
- Причины и механизмы развития фиброэпителиального полипа (папилломы кожи)
- Причины и механизмы развития эпителиальной кисты кожи
- Причины и механизмы развития опухолей придатков кожи
