Алгоритм диагностики причины кровохарканья
а) Клинический случай. Мужчина, 55 лет, кашляет кровью в течение одного дня. До этого приступа у него не было никаких симптомов кашля, потери массы тела, лихорадки или одышки. Он заядлый курильщик (30 условных лет курения). Как бы вы устранили его кровохарканье?
Кровохарканье — это отхаркивание крови из нижних дыхательных путей. Это могут быть как небольшое количество мокроты с прожилками крови при пневмонии, так и массивное кровохарканье, требующее интубации. Основными причинами кровохарканья являются новообразования, инфекции (бактериальные, туберкулезныеи грибковые), бронхоэктазы, аутоиммунные заболевания и нарушения легочных сосудов.
б) Клинический подход:
1. Это истинное кровохарканье? Кровохарканье — это откашливание крови из дыхательных путей. Его следует отличать от гематемезиса (кровь, вырванная из верхней части ЖКТ) и эпистаксиса (кровотечение из носа), которые могут имитировать кровохарканье.
2. Кровохарканье массивное? Массивное кровохарканье (>500 мл в течение 24 ч или >100 мл/ч) — это состояние, требующее неотложной медицинской помощи, с высокой смертностью. Пациенты умирают от обструкции дыхательных путей, а не от обескровливания. Далее представлен подход в такой ситуации.
• Реанимация. Выполните интубацию для защиты дыхательных путей.
• Остановка кровотечения. Обычно путем ангиографии бронхиальных артерий и эмболизации (большинство массивных кровотечений артериальные, а не венозные). Многие врачи проводят бронхоскопию до эмболизации; это помогает локализовать место кровотечения (что облегчает последующую ангиографию) и позволяет обеспечить гемостаз.
• Поиск основной причины.
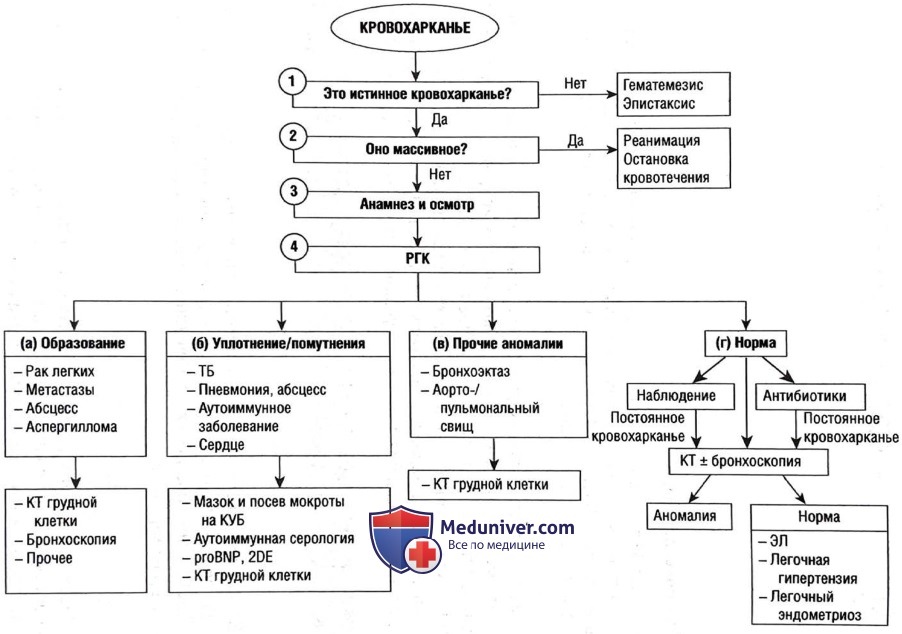
3. Начальный анамнез и осмотр. Соберите анамнез и осмотрите пациента, ориентируясь на широкие группы: новообразования, инфекция, бронхоэктаз, аутоиммунные и сосудистые нарушения.
• Инфекция. Лихорадка, прожилки крови, смешанные с гнойной мокротой.
• Системные симптомы. Хронический кашель, потеря массы тела, ночная потливость (предполагают ТБ или злокачественную опухоль), хроническое образование мокроты (бронхоэктаз).
• Аутоиммунные состояния. Другие аутоиммунные проявления, включая почечную недостаточность, синусит, отит, сыпь, пурпуру, невропатии и т.д.
• Сердечные этиологии. Застойная перегрузка жидкостью, шумы при обследовании.
• Травмы. Травма груди, вдыхание инородного тела, вдыхание кокаина, ятрогенные повреждения (например, катетеризация легочной артерии и осложнение трахеостомии) или химиотерапия или трансплантация костного мозга, связанные с лейкемией.
4. Выполнение рентгена грудной клетки и анализ этиологий. Первоначальные исследования включают полный анализ крови, анализ почечной функции, печеночные пробы, коагулограмма и рентген грудной клетки. Причины кровохарканья можно разделить на основе рентгенограммы грудной клетки: а) новообразование; б) уплотнение или помутнения; в) другие определенные аномалии или г) нормальный рентген грудной клетки. Самые распространенные причины отмечены звездочкой (*). Во многих случаях предлагается дальнейшее исследование путем КТ ± бронхоскопии.
А. Рентген грудной клетки: новообразование или узелок:
• Рак легких. Один новый или увеличивающийся узелок, особенно если он крупный и неправильной формы, у хронического курильщика предполагает наличие первичного рака легких. У молодых некурящих пациентов следует предполагать бронхиальный карциноид, у пациентов с синдромом приобретенного иммунодефицита — саркому Капоши и учесть метастазы в качестве отличительного признака.
Исследования:
— КТ грудной клетки.
— Бронхоскопия и биопсия или трансторакальная биопсия под визуальным контролем.
• Метастазы в легких. Если имеется несколько узелков или клинический анамнез, соответствующий другим раковым заболеваниям, следует предполагать метастазирование.
Исследования:
— Найдите основное поражение.
• Инфекция. Она может имитировать рак. Легочные абсцессы появляются в виде полостей с газожидкостными уровнями, у пациентов могут быть лихорадка и кашель. Аспергилломы выглядят как округлые образования в легочной полости; симптом полумесяца или ореола — это классические проявления, более заметные при КТ.
Исследования:
— КТ грудной клетки.
— Маркеры воспаления, посевы крови, посев мокроты и окрашивание мокроты по Граму.
— Уровни антител IgG к грибам Aspergillus.
Б. Рентген грудной клетки: уплотнение или помутнения. Диффузные помутнения на рентгенограмме грудной клетке могут быть вызваны водой, гноем или кровью. Определенные проявления могут указывать на определенную этиологию. В целом следует предполагать следующее.
• Инфекция:
- ТБ. Относительно распространенная причина кровохарканья, когда гранулемы проникают в бронхиальные артерии. Может наблюдаться хронический кашель, потеря массы тела и ночная потливость. На рентгеновском снимке грудной клетки, как правило, видны полости в верхней доле или фиброз.
Исследования:
— Мазок и посев мокроты на кислотоустойчивые бактерии, туберкулезная полимеразная цепная реакция (ПЦР).
• Бактерии. Например, бронхит, некротизирующая пневмония и абсцесс легкого. Могут наблюдаться лихорадка, кашель, одышка и гнилостная или кислая мокрота в абсцессах легких. Многие врачи эмпирически лечат пациентов с небольшим кровохарканьем (без других явных причин заболевания), назначая им курс антибиотиков.
Исследования:
- Посев мокроты и крови.
- Назначьте КТ грудной клетки.
- Бронхоскопия может быть полезной.
• Прочее. Грибы (например, аспергиллома и др.) и паразиты (например, парагонимоз и лептоспироз).
Исследования:
— По клиническому подозрению.
— Назначьте бронхоскопию и бронхоальвеолярный лаваж, особенно если имеются кавитационные помутнения.
• Аутоиммунное заболевание. Может вызвать диффузное альвеолярное кровоизлияние, которое можно увидеть на рентгенограмме грудной клетки как инфильтраты в легких. К ним относятся васкулиты, вызванные АНЦА (например, гранулематоз с полиангиитом, т.е. гранулематоз Вегенера), болезнь анти-БМК —антител (синдром Гудпасчера) и другие (в том числе волчанка, склеродермия и т.д.). Эти расстройства, как правило, поражают несколько органов; например гломерулонефрит (ГН) при болезни анти-БМК-антител или синусит, отит среднего уха, сыпь, пурпура и невропатия при гранулематозе Вегенера.
Исследования:
— UFEME при гематурии.
— Аутоантитела: антинуклеарные антитела (АНА), АНЦА, анти-БКМ, антитело против двуспиральной дезоксирибонуклеиновой кислоты.
— Проведите анализ поражений других органов: анализ почечной функции, печеночные пробы, коагулограмма.
— Другие испытания по показаниям: биопсия кожи или почек, бронхоскопия.
Примечание. Анти-БМК — антитела к базальной мембране клубочка.
• Причины, связанные с сердцем. Картина отека легких на рентгеновском снимке грудной клетки см. побуждает рассмотреть этиологии, связанные с сердцем. Повышенное легочное капиллярное давление может привести к разрыву альвеолярных капилляров и розовому пенистому кровохарканью. Причины включают митральный порок сердца, особенно митральный стеноз, и острую сердечную недостаточность (кровохарканье менее вероятно при хронической сердечной недостаточности, позволяющей легочной сосудистой системе адаптироваться). Выполните аускультацию, чтобы определить шумы в сердце.
Исследования:
— NT-proBNP.
— Эхокардиография.
В. Рентген грудной клетки: прочие аномалии. На рентгенограмме грудной клетки можно выявить другие аномалии.
• Бронхоэктаз. Хронический продуктивный кашель, грубые хрустящие хрипы, утолщения концевых фаланг пальцев и расширенные утолщенные дыхательные пути на рентгенограмме грудной клетки («трамвайные пути», круговые затемнения). При бронхоэктазе из-за расширения дыхательных путей бронхиальные артерии приближаются к поверхности слизистых оболочек; эрозия сети капилляров приводит к образованию мокроты с прожилками крови, а разрыв бронхиальной артерии — к массивному ярко-красному кровохарканью.
Исследования:
- КТ грудной клетки высокого разрешения.
• Аневризма аорты с аортолегочным свищом. Следует подозревать, если средостение расширено.
Исследования:
— КТ грудной клетки или КТ-ангиография.
Г. Рентген грудной клетки: норма. Нормальная рентгенограмма грудной клетки не полностью исключает злокачественную опухоль. Необходимо принять клиническое решение о том, следует ли проводить дальнейшее исследование: КТ высокого разрешения и/или бронхоскопию. Рассмотрите следующие сценарии.
• Пациент с первым случаем кровохарканья без факторов риска развития злокачественной опухоли: наблюдение или расследование было бы оправданно; обсудите это с пациентом.
• Пациент с симптомами инфекции, указывающими на бронхит: разумно лечить инфекцию и отложить дальнейшее расследование, если кровохарканье не будет продолжаться.
• Кровохарканье у заядлого курильщика или пациента с отягощенным семейным анамнезом рака легких: выполните КТ высокого разрешения и/или бронхоскопию.
• Постоянное кровохарканье: выполните КТ высокого разрешения и/или бронхоскопию. Постоянное кровохарканье при нормальных показателях КТ. В этом сценарии возможны такие этиологии.
- Эмболия легких. Кровохарканье — нераспространенное проявление.
- Легочная гипертензия.
- Легочный эндометриоз. Ежемесячное кровохарканье у женщины репродуктивного возраста.
- Системная коагулопатия. Обычно не вызывает кровохарканье самостоятельно.
P.S. Используя полученные знания, запишите свой подход к клиническому случаю в начале данной статьи, ПРЕЖДЕ ЧЕМ читать дальнейшее обсуждение.
в) Обсуждение случая. Это курильщик с первым случаем кровохарканья и без других симптомов. Сначала убедитесь, что у него кровохарканье, а не гематемезис или эпистаксис. Количественно определите объем кровохарканья. При массивной кровопотере пациенту могут потребоваться интубация для защиты дыхательных путей, бронхоскопия и эмболизация бронхиальных артерий.
Если кровохарканье не массивное, начните с анамнеза, осмотра и рентгена грудной клетки. Если на рентгенограмме грудной клетки виден фиброз верхних долей, указывающий на ТБ, изолируйте пациента и получите мокроту для мазков и посевов на кислотоустойчивые бактерии и туберкулезной ПЦР. Если на рентгенограмме грудной клетки виден узелок, оцените его с помощью КТ грудной клетки и назначьте бронхоскопическую или трансторакальную биопсию. Даже при нормальных показателях рентгенограммы грудной клетки он подвержен высокому риску развития злокачественных опухолей; вы можете предложить КТ грудной клетки с повторной оценкой после курса эмпирических антибиотиков.
г) Основные концепции:
1. Массивное кровохарканье угрожает проходимости дыхательных путей. Пациенты должны быть интубированы и подвергнуты эмболизации бронхиальных артерий ± бронхоскопии.
2. Наиболее распространенными причинами кровохарканья являются рак, ТБ, бронхит и бронхоэктаз. Рентген грудной клетки помогает определить возможные причины кровохарканья.
3. Многие случаи кровохарканья требуют дальнейшего исследования с помощью КТ грудной клетки или бронхоскопии.
д) Часто возникающие ошибки:
1. Постановка диагноза «гематемезис» вместо «кровохарканье».
2. Непонимание того, что нормальные показатели на рентгенограмме грудной клетки не исключают злокачественную опухоль.
е) Вопросы:
1. ДУМАЙТЕ! Вы сталкивались с пациентом с кровохарканьем? Как вы поняли, что его дыхательным путям что-то угрожает?
2. ИССЛЕДУЙТЕ! Каковы риски эмболизации бронхиальных артерий? Почему она выполняется только при массивном кровохарканье, в то время как при немассивном кровохарканье не обсуждаются методы гемостаза?
3. ДВИГАЙТЕСЬ ДАЛЬШЕ! У пациентов с кровохарканьем, как правило, следует исследовать легочные узлы. Всегда ли бессимптомные легочные узлы требуют дальнейшего исследования?
- Читать далее "Алгоритм диагностики причины боли в животе"
Редактор: Искандер Милевски. Дата публикации: 21.4.2022
