Влияние надпочечников на почки
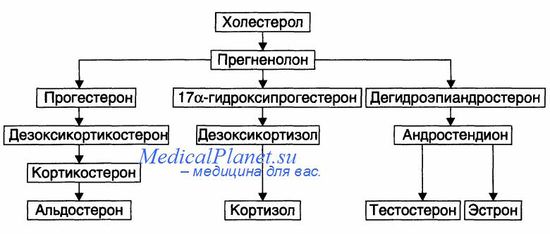
Все вещества, выделяемые надпочечниками, оказывают сильное воздействие на почки как при физиологических, так и при патологических состояниях. Стероидные гормоны, то есть ГКС, минералокортикоиды и половые гормоны, синтезируются корой надпочечников и участвуют в метаболизме, процессах воспаления и поддержания гомеостаза жидкости.
В мозговом веществе надпочечников в основном синтезируются катехоламины, которые, имея различное происхождение, также отличаются по функциям и структуре. Катехоламины (адреналин и норадреналин) влияют на артериальное давление, регуляцию кровотока и частоту дыхания. В основе взаимодействия почек и минералокортикоидов лежит РААС. Ангиотензиноген вырабатывается печенью, а образование ангиотензина I катализируется ренином (ангиотензиногеназой).
Ренин высвобождается из юкстагломерулярных клеток почек и обладает аутокринным и паракринным действием. Регуляция выработки ренина основана на активности барорецепторов, которые улавливают изменение артериального давления; на поступлении натрия в дистальные канальцы, воспринимаемого плотным пятном; и на изменении активности симпатической нервной системы. Затем ангиотензин I под действием АПФ превращается в вазоактивный пептид ангиотензин II. АПФ обнаруживается в легких, а также в щеточной кайме почечного эпителия канальцев.
Рецептор ангиотензина II типа 1 экспрессируется в почках и других тканях, тогда как рецептор ангиотензина II типа 2 обнаруживается в мозговом веществе надпочечников, головном мозге и половых железах. Секреция минералокортикоида альдостерона, который является стероидным гормоном, в основном активируется выработкой ангиотензина II, вызванной гипотензией, а также при повышении уровня калия в плазме. Альдостерон повышает артериальное давление, благодаря своему антинатрийуретическому действию, способствуя задержке натрия и воды, воздействуя на рецепторы дистального канальца и собирательных трубочек нефрона.
Он также стимулирует секрецию калия, тем самым удаляя его избыток в случае гиперкалиемии, и выведение водорода.
При повышении уровня минералокортикоидов происходит увеличение объема внеклеточной жидкости, развивается гипокалиемия и алкалоз. Напротив, гипокортицизм вызывает уменьшение внеклеточного объема жидкости с развитием гипонатриемии и гиперкалиемии.
ГКС и минералокортикоиды выполняют разные функции. ГКС увеличивают почечный кровоток, скорость клубочковой фильтрации и диурез. Кортизол способствует задержке натрия и выведению калия, не влияя на выведение водорода. Препараты кортикостероидов часто используются при лечении заболеваний почек, вызывая при этом такие осложнения, как нефрокальциноз и образование камней в почках.
Первичная надпочечниковая недостаточность (болезнь Аддисона) возникает из-за разрушения надпочечников во время инфекции (сепсис, туберкулез, вирус иммунодефицита человека), аутоиммунных нарушений и нарушений коагуляции (вызывающих кровоизлияние в надпочечники). При вторичной недостаточности надпочечников снижение продукции адренокортикотропного гормона гипофизом вызывает недостаточность кортизола надпочечников при отсутствии изменений в регуляции альдостерона, тогда как при первичной недостаточности надпочечников нарушается выработка как кортизола, так и альдостерона. Продукция альдостерона также может подавляться по разным причинам.
При врожденной гиперплазии надпочечников дефицит кортизола часто сочетается с гипоальдостеронизмом. Изолированный гипоальдостеронизм — еще одна редкая причина недостаточности надпочечников, которая имеет аутосомно-рецессивный тип наследования. Исключение диагноза первичной надпочечниковой недостаточности следует проводить всем пациентам с наличием клинической симптоматики. Золотым стандартом в этом случае является проба с кортикотропином короткого действия.
Ряд препаратов влияет на активность альдостерона, вызывая гиперкалиемию, особенно у пациентов с ХБП. Использование циклоспорина сопряжено со снижением активности ренина, но также снижает выведение калия. Гепарин натрия (Гепарин) снижает выработку альдостерона, действуя непосредственно на надпочечники, но не вызывает гиперкалиемии.
У пациентов с СД гиперкалиемия часто возникает вследствие гипоальдостеронизма с низким уровнем ренина в крови. Гипоальдостеронизм следует заподозрить у пациентов со стойкой гиперкалиемией без видимой причины (например, почечная недостаточность, прием добавок с калием или калийсберегающих диуретиков). Гипорениновый гипоальдостеронизм является основной причиной вторичной недостаточности минералокортикоидов и включает случаи, связанные с СД, медикаментозным ингибированием ангиотензина II, использованием калийсберегающих диуретиков и нестероидных противовоспалительных препаратов или ингибиторов кальциневрина (Sousa и соавт., 2016).
Но обычно возникает у пациентов в возрасте около 60 лет, чаще женщин, с ДН и/или хроническим тубулоинтерстициальным заболеванием, микрососудистыми осложнениями, почечной недостаточностью легкой или средней степени (Rodriguez, 2002). Гипорениновый гипоальдостеронизм также может быть ассоциирован с интерстициальным заболеванием, таким как амилоидоз, моноклональные гаммапатии и интерстициальный нефрит, ассоциированный с приемом нестероидных противовоспалительных препаратов. При гипоальдостеронизме также развивается умеренный гиперхлоремический метаболический ацидоз. Для постановки диагноза необходимо измерение активности ренина плазмы, уровня альдостерона и калия сыворотки крови.
Хотя иАПФ и БРА являются основой лечения диабета, при их использовании необходим тщательный контроль, поскольку они могут вызвать гиперкалиемию у пациентов с недиагностированным гипорениновым гипоальдостеронизмом (Sousa и соавт., 2016). Псевдогипоальдостеронизм характеризуется резистентностью к минералокортикоидам. Псевдогипоальдостеронизм 1-го типа подразделяется на системную форму, которая связана с мутациями в кодирующих эпителиальный натриевый канал генах, и почечную, при которой происходит мутация гена NR3C2, кодирующего рецептор минералокортикоидов.
Почечная форма имеет более легкое течение и характеризуется хроническим обезвоживанием и легкой гиперкалиемией, тогда как при системной форме у пациентов обнаруживается явное обезвоживание, гипонатриемия и тяжелая гиперкалиемия. В ответ на резистентность происходит повышение ренина и альдостерона плазмы. При псевдогипоальдостеронизме 2-го типа, или синдроме Гордона, у пациентов наблюдается гиперкалиемия, гиперхлоремия, метаболический ацидоз, гипертензия, низкая фракционная экскреция натрия, нормальная функция почек, низкая активность ренина плазмы и различные концентрации альдостерона.
Это состояние вызвано мутациями в генах WNK1 и WNK4 семейства серин-треониновых киназ, которые обычно ингибируют тиазид-чувствительный Na—Cl котранспортер в дистальных канальцах, а при наличии мутации вызывают повышенную активность котранспортера, что приводит к чрезмерной реабсорбции хлоридов и натрия, а также повышению объема. Псевдогипоальдостеронизм 3-го типа — это транзиторные состояния потери соли, вызванные, например, инфекциями мочевыводящих путей и обструктивными уропатиями. Снижение СКФ обнаруживается только при псевдогипоальдостеронизме 3-го типа (Riepe, 2013).
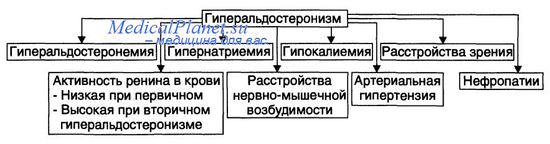
Гиперальдостеронизм может быть первичным или вторичным (Weiner и Wingo, 1997). Первичный гиперальдостеронизм (синдром Конна) вызывается односторонней аденомой надпочечников, двусторонней микро- и макронодулярной гиперплазией надпочечников, односторонней гиперплазией надпочечников, адренокарциномой или эктопической секрецией альдостерона. Всем пациентам с первичным гиперальдостеронизмом необходимо проведение компьютерной томографии, чтобы исключить адренокортикальную карциному. Пациентам с односторонним первичным альдостеронизмом следует провести лапароскопическую адреналэктомию, тогда как пациентам с двусторонней гиперплазией коры надпочечников или при отсутствии показаний следует назначать антагонисты минералокортикоидных рецепторов.
Клинические признаки и симптомы включают метаболический алкалоз, гипокалиемию и гипертензию. Поскольку ангиотензин II регулирует синтез альдостерона, при состояниях, связанных с повышением уровня ангиотензина II, обычно развивается гиперальдостеронизм. Это может наблюдаться, например, при синдромах Барттера и Гительмана, которые вызваны нарушением реабсорбции натрия. В первом случае дефект располагается на восходящей толстой части петли Генле, тогда как во втором поражается дистальный каналец. В обоих случаях наблюдается легкое истощение объема, вызванное нарушением реабсорбции хлорида натрия, что приводит к повышенному высвобождению ренина и альдостерона и, как следствие, потере калия и водорода, а также к метаболическому алкалозу. Синдром Барттера также связан с повышенной секрецией простагландинов и нарушением концентрационной функции почек.
Синдром Гительмана также называют семейной гипокалиемией-гипо-магниемией. Это тубулопатия, которая сопровождается потерей соли, гипокалиемическим метаболическим алкалозом, гипомагниемией и гипокальциурией. Распространенность колеблется от 1 до 10 на 40 000 человек. Геном, участвующим в патогенезе, является SLC12A3, который кодирует чувствительный к тиазидам котранспортер хлорида натрия, расположенный на апикальной мембране клеток в дистальных извитых канальцах.
Синдром Гительмана можно заподозрить при наличии гипокальциурии и гипомагниемии; однако дифференциальный диагноз является непростой задачей.
Мутации в гене CLCNKB, кодирующем хлоридный канал C1C-Kb, который также расположен в дистальном извитом канальце, вызывают фенотип, сходный с синдромом Гительмана. Заболевание обычно диагностируется в подростковом или взрослом возрасте и может протекать бессимптомно или характеризоваться незначительной легкой симптоматикой, однако имеются фенотипическая изменчивость и сообщения о тяжелых проявлениях. Симптомы включают тягу к соли, судороги, слабость, жажду, никтурию, парестезию, низкое кровяное давление и связанные с ними проявления, обмороки, полиурию, боль в суставах, удлинение интервала Q—T и приступы лихорадки. Иногда заболевание начинается рано (<6 лет) и может быть связано с задержкой роста и полового созревания.
Диагноз основывается на следующих критериях: хроническая гипокалиемия (<3,5 ммоль/л) с почечной потерей калия (отношение калия к креатинину в разовой порции мочи >2,0 ммоль/ммоль или >18 ммоль/г), метаболический алкалоз, гипомагниемия (<0,7 ммоль/л или <1,70 мг/дл) с почечной потерей магния, гипокальциурия, высокая активность или уровень ренина в плазме и отсутствие изменений при ультразвуковом исследовании почек. Диагноз, заподозренный по клинике и показателям биохимического анализа, должен быть подтвержден генетическим тестом, показывающим инактивирующие мутации SLC12A3 в обоих аллелях.
Ведение синдрома Гительмана основано на обильной солевой диете (неограниченное потребление натрия) с применением добавок магния и калия. Важно сначала восполнить уровень магния, так как это восстановит баланс калия, а также снизит риск тетании. При приеме добавок калия и магния в большинстве случаев отмечается улучшение состояния пациентов. Поскольку хлорид выводится с мочой, приводя к алкалозу, следует применять добавки калия в форме хлорида (KCl). Они могут вызвать раздражение желудка, поэтому их следует принимать после еды. В случае серьезного дефицита калия, вызывающего сердечные и респираторные симптомы, его следует вводить внутривенно. Пероральный прием магния предпочтителен в форме органических солей, таких как аспартат, цитрат и лактат. Дозировку следует подбирать в зависимости от наличия кишечных осложнений, так как возможно развитие диареи.
Другие варианты лечения включают применение калийсберегающих диуретиков, ингибиторов ангиотензинпревращающего фермента, блокаторов рецепторов ангиотензина и нестероидных противовоспалительных средств, но не обладают достаточной доказательной базой. Эти препараты используются, когда не удается скорректировать хроническую симптоматическую гипокалиемию добавками или при возникновении побочных эффектов на фоне их приема.
Кроме того, у пациентов с синдромом Гительмана следует тщательно оценивать применение различных препаратов, поскольку они могут усугубить гипокалиемию, сердечные осложнения или гипомагниемию. Например, агонисты β2-рецепторов, инсулин, верапамил, натрия гидрокарбонат (натрия бикарбонат), слабительные и диуретики вызывают гипокалиемию, тогда как ингибиторы протонной помпы, аминогликозиды, противовирусные препараты, диуретики и иммунодепрессанты, такие как циклоспорин, такролимус и микофенолата мофетил, вызывают гипомагниемию. Пациентам с синдромом Гительмана рекомендуется проводить ежегодный контроль функции почек. Гипокалиемия и гипомагниемия прогрессируют во время беременности, поэтому в этот период необходимо тщательное наблюдение. Блокаторы рецепторов ангиотензина и ингибиторы ангиотензинпревращающего фермента при этом следует отменить.
Гипокалиемия и гипомагниемия усиливают действие анестетиков, поэтому эти состояния должны быть скорректированы перед хирургическими вмешательствами.
Вторичный гиперальдостеронизм с последующей гипокалиемией и метаболическим алкалозом также может быть вызван активацией РААС при злокачественной гипертензии, реноваскулярной гипертензии и ренин-секретирующих опухолях.
Синдром Лиддла — редкое аутосомно-доминантное заболевание, клинически характеризующееся тяжелой артериальной гипертензией, гипокалиемией, метаболическим алкалозом, низким содержанием ренина и альдостерона в плазме (Palmer и Alpern, 1998). Это вызвано гиперактивностью амилорид-чувствительных натриевых каналов (ENaC) основных клеток кортикального отдела собирательных канальцев.
В редких случаях гиперпродукция альдостерона вызвана геномными дефектами. При ГПГА секреция альдостерона регулируется только АКТГ, а не РААС и калием, как в обычных условиях. У таких пациентов наблюдается артериальная гипертензия от умеренной до тяжелой степени и нормокалиемия (Dluhy и Lifton, 1999).
Пациенты с ГПГА должны получать самую низкую дозу ГКС для подавления выработки гипофизом АКТГ по механизму обратной связи и нормализации уровня артериального давления и калия. При невозможности необходимого контроля артериального давления на этой терапии первой линии возможно использование комбинации с антагонистом минералокортикоидных рецепторов.
В редких случаях ГКС могут проявлять минералокортикоидную активность, вызывая гипокалиемию и гипертензию. Фермент 11-β-гидроксистеро-иддегидрогеназа отвечает за инактивацию кортизола до кортизона, который не связывается с минералокортикоидным рецептором. Некоторые препараты, такие как глицирретиновая кислота (содержится в карбеноксолоне, жевательном табаке и солодке), ингибируют этот фермент, позволяя кортизолу вызывать минералокортикоидные эффекты в дистальных отделах нефрона.
В тяжелых случаях болезни Кушинга или при синдроме эктопической секреции АКТГ уровень циркулирующего кортизола может превышать метаболическую способность 11-β-гидроксистероиддегидрогеназы и вызывать гипокалиемию и метаболический алкалоз.
а) Заболевания мозгового слоя надпочечников. Феохромоцитомы и параганглиомы — это опухоли надпочечников, которые вырабатывают катехоламины, вызывая пароксизмальную гипертензию, головную боль, учащенное сердцебиение, раздражительность и потливость. В качестве первичной диагностики феохромоцитомы и параганглиомы рекомендуется исследование уровня фракционированных метанефринов в моче или свободных метанефринов крови. В качестве первичного визуализирующего исследования выполняется компьютерная томография. Однако при наличии метастазов предпочтительно использование ядерно-магнитного резонанса и также возможно проведение сцинтиграфии с 123I-метайодобензилгуанидином.
Чтобы предотвратить периоперационные осложнения, всем пациентам с феохромоцитомами и параганглиомами необходимо выполнить предоперационную блокаду, в том числе включая подготовку с применением диеты с высоким содержанием натрия и жидкости. В большинстве случаев при феохромоцитоме проводится минимально инвазивная адреналэктомия, тогда как в случае параганглиомы рекомендовано проведение открытой резекции, а у отдельных пациентов можно рассмотреть возможность выполнения частичной адреналэктомии. Феохромоцитома является причиной гипертонии только в 0,1—0,2% случаев. Почки также играют ключевую роль в регулировании артериального давления и могут вызывать вторичную гипертензию из-за различных состояний, таких как паренхиматозные заболевания почек, стеноз почечной артерии (реноваскулярная гипертензия), гиперальдостеронизм, поликистоз почек и хронический пиелонефрит.
- Читать "Влияние гипофиза на почки"
Редактор: Искандер Милевски. Дата публикации: 9.1.2023
- Влияние глюкокортикоидов на кровеносные сосуды
- Влияние гормона роста (соматотропного гормона) на кровеносные сосуды
- Влияние гиперпаратиреоза и недостаточности витамина D на кровеносные сосуды
- Влияние половых гормонов на кровеносные сосуды
- Влияние сахарного диабета на почки
- Влияние ожирения на почки
- Влияние паращитовидных желез на почки
- Влияние щитовидной железы на почки
- Влияние надпочечников на почки
- Влияние гипофиза на почки
