Анализы и обследования у пациента с потерей сознания - обмороками (синкопе)
а) Анализ крови при потерях сознания. Анализы крови, позволяющие определить электролитный состав, кардиоспецифические ферменты, уровень гликемии и гематокрит имеют небольшую диагностическую ценность, поэтому рутинные лабораторные тесты при обследовании пациента с синкопальными состояниями не рекомендованы.
В редких случаях некоторые особенности клинической картины предполагают, что анализы крови могут иметь диагностическую ценность.
б) Тест на tilt-столе. Тест на tilt-столе (tilt-тест) является стандартным и широко применяемым диагностическим исследованием для оценки пациентов с синкопальными состояниям. В связи с тем что тест на tilt-столе доказывает наличие синкопе нейрогенного гене-за, его считают «золотым стандартом» диагностики синкопальных состояний. Такой тест обычно выполняют в течение 30-45 мин под углом стола 60-80° (обычно 70°).
Чувствительность этого теста может быть повышена (со снижением специфичности) при увеличении его продолжительности и угла наклона, а также использовании провоцирующих фармпрепаратов, например изопротеренола или нитроглицерина. Если в качестве провоцирующего препарата используют изопротеренол, рекомендуется его инфузировать, постепенно повышая дозу от 1 до 3 мкг/мин до увеличения ЧСС на 25% от исходного уровня.
При использовании нитроглицерина в качестве провокационного средства применяют нитроглицерин в виде спрея сублингвально в фиксированной дозе 400 мкг, назначаемой пациенту, находящемуся в вертикальном положении. Диагностическая ценность результатов провокационных проб идентична. При отсутствии фармакологической провокации специфичность теста составляет 90%. Однако необходимо помнить о том, что при применении провокационных препаратов специфичность tilt-теста значительно снижается.
Общепризнанно, что tilt-тест показан пациентам с рецидивирующими синкопальными состояниями, с высоким риском однократного синкопе при отсутствии признаков структурных изменений сердца или в случаях, когда другие виды синкопе исключены, а также больным, у которых причина синкопе уже установлена (например, асистолия), но наличие нейрогенного компонента при ортостатической пробе может повлиять на выбор тактики лечения. Существует общее мнение, что после однократного синкопе, характеризующегося четкими признаками нейрогенного синкопального состояния, во время которого не произошло выраженных травм, назначение tilt-теста не требуется.
в) Эхокардиография при обмороках. При обследовании пациентов с синкопальными состояниями часто используют ЭхоКГ. Тем не менее назначать ЭхоКГ всем пациентам с синкопе не рекомендуется. Действующие в настоящее время рекомендации предлагают выполнять ЭхоКГ пациентам, у которых можно предположить синкопе кардиального генеза, например возникших во время ФН или в положении пациента лежа на спине, при наличии семейного анамнеза ВС и/или при синкопе с внезапным началом.
Ценными диагностическими и прогностическими признаками при ЭхоКГ служат: наличие патологии клапанов, миксома предсердия, нарушение функции желудочков, признаки перегрузки правого желудочка и признаки легочной гипертензии (ТЭЛА) или наличие ГКМП. ЭхоКГ — ценный скрининговый метод, выявляющий предрасполагающие заболевания сердца, включая пороки клапанов и ГКМП.

г) Стресс-тесты и катетеризация сердца. Ишемия миокарда редко бывает причиной синкопе; если она присутствует, то сопровождается стенокардией. Использование стресс-тестов актуально в тех случаях, когда синкопе либо пресинкопе происходит после ФН или во время нее, сопровождается болью в области сердца или если пациент находится в группе риска ишемической болезни сердца. Следует отметить, что даже среди пациентов с синкопальными состояниями во время фихической нагрузки (ФН) стресс-тест с большой степенью достоверности может не вызвать повторного эпизода.
Пациентам, у которых выражены признаки стеноза АК, и пациентам с ГКМП стресс-тесты с ФН проводить не следует, поскольку тест может вызвать остановку сердца. Коронароангиография показана пациентам с синкопе, предположительно связанным (прямо или опосредованно) с ишемией миокарда.
д) Электрокардиография при обмороках. ЭКГ в 12 стандартных отведениях — другой важный компонент обследования пациента с синкопальными состояниями. Результаты исходной ЭКГ позволяют установить диагноз в 5% случаев и предположить его наличие еще в 5% случаев. Специфические признаки, способные стать причиной синкопе, — удлинение интервала QT (синдром удлиненного интервала QT) или наличие укороченного интервала PR и дельта-волны (синдром Wolff-Parkinson-White), блокада правой ножки пучка Гиса с подъемом сегмента ST (синдром Brugada), АВ-блокада высокой степени или инверсия зубца Т в правых грудных отведениях (аритмогенная правожелудочковая КМП) и наличие признаков острого инфаркта миокарда.
Все изменения на исходной ЭКГ являются независимыми предикторами кардиогенных синкопе или повышенного риска смерти и требуют углубленного исследования для исключения кардиальных причин синкопе. Большинство пациентов с синкопальными состояниями имеют нормальную ЭКГ. Это является важным диагностическим критерием, т.к. с большой вероятностью отвергает кардиальную причину синкопального состояния, что одновременно служит признаком благоприятного прогноза у пациентов, особенно молодого возраста. Несмотря на не очень высокую диагностическую ценность ЭКГ, преимущество исследования заключается в его низкой стоимости и безопасности, поэтому ЭКГ рассматривают как обязательную часть стандартного обследования пациента с синкопальным состоянием.
1. Сигнал-усредненная ЭКГ — неинвазивный метод, используемый для оценки низкоамплитудных сигналов конечной части комплекса QRS (поздние потенциалы), которые являются субстратом для возникновения желудочковых аритмий. Роль СУЭКГ в обследовании пациентов с синкопальными состояниями точно не установлена, и рекомендаций по его назначению в качестве стандартного метода оценки пациентов с синкопе в настоящее время не существует. Фактически одним из нескольких состояний, при котором СУЭКГ обладает диагностической ценностью, является состояние, когда предполагают диагноз аритмогенной дисплазии ПЖ.
2. Холтеровское мониторирование ритма. Продолжительное мониторирование ЭКГ с использованием телеметрии или мониторирования по Холтеру либо того и другого обычно назначают пациентам с синкопальными состояниями, однако этот метод не позволяет выявить причину синкопе. Информация, получаемая с помощью ЭКГ во время синкопе, очень ценная, т.к. помогает установить или исключить аритмию как причину возникновения синкопе. Однако диагностическая ценность мониторирования по Холтеру у пациентов с синкопе и пресинкопе крайне низка в связи с тем, что они возникают достаточно редко и носят спорадический характер. Важным клиническим показателем является отсутствие нарушений ритма во время синкопе. Такие находки наблюдаются у 15% пациентов, которым проводят длительное ЭКГ-мониторирование.
Необходимо отметить, что отсутствие аритмии во время продолжительного ЭКГ-мониторирования не позволяет полностью исключить аритмогенный вариант синкопе. Пациентам, у которых этот вариант синкопальных состояний возможен, необходимо в комплекс обследования включать электрофизиологическое исследование или ЭКГ-мониторирование. Действующие сейчас рекомендации регламентируют применение мониторирования по Холтеру у пациентов с клиническими признаками или такими особенностями ЭКГ, которые позволяют предположить аритмогенные синкопе при наличии повторяющихся эпизодов этого состояния с травматизацией или при подозрении на аритмогенные синкопе перед назначением такого обследования, как ЭФИ. Ценность мониторирования по Холтеру повышается у пациентов с частыми (например, ежедневными) синкопальными и пресинкопальными состояниями.
3. Регистрация эпизода. Телефонное мониторирование событий осуществляется с помощью портативного записывающего ЭКГ-устройства, которое имеет небольшой размер. Пациент носит его продолжительное время и включает для регистрации сердечного ритма. Данные можно сохранить и передать по телефону после произошедшего события. Некоторые мониторы осуществляют непрерывную запись, что в процессе длительного ношения устройства обеспечивает ретроспективные и проспективные записи ЭКГ, в то время как другие типы мониторов ведут регистрацию только после включения его пациентом.
При обследовании пациентов с синкопальными состояниями предпочтительнее мониторы с непрерывной записью. Эти устройства обычно запрограммированы на 4 мин ретроспективной памяти и 1 мин проспективной памяти с момента включения. Мониторирование событий используют при обследовании больных с нечастыми, но повторяющимися пресинкопальными и синкопальными состояниями, особенно в тех случаях, когда исключены злокачественные причины возникновения синкопальных состояний. В тех случаях, когда такое оборудование применяют для исследования популяционной выборки больных, диагностическая ценность исследования достигает 25%, однако резко снижается в отсутствие тщательного отбора больных.
4. Имплантируемые регистраторы. У некоторых пациентов синкопальные состояния происходят крайне редко (1-2 раза в год). В таких случаях для диагностики не могут быть использованы традиционные мониторы в связи с необходимостью чрезвычайно длительного периода регистрации. Для решения этой проблемы были созданы имплантируемые регистраторы (Medtronic Reveal, Minneapolis). Они имеют малый вес, небольшие размеры (61 х 19 х 8 мм) и два электрода, которые и имплантируют под кожу на груди. Эти регистраторы могут работать в течение 18-24 мес.
При необходимости можно дополнительно имплантировать ИВР или ИКД. ЭКГ-сигналы сохраняются в циклическом буфере, способном регистрировать сердечный ритм в течение > 42 мин. Устройство может быть запрограммировано как на автоматическое включение согласно заданным критериям, так и на ручное с помощью активатора.
Диагностическая ценность имплантируемого регистратора хорошо изучена. Действующие в настоящее время рекомендации предлагают проводить исследование в тех случаях, когда патогенез синкопе остается неясным после всестороннего обследования, а также при обследовании больных с клиническими или ЭКГ-признаками, позволяющими заподозрить аритмогенный этиопатогенез, или имеющих в анамнезе рецидивирующие синкопальные состояния, приводящие к травмам.
По данным одного из исследований, ранняя имплантация регистратора пациентам с рецидивирующими тяжелыми синкопе, предположительно нейрогенного генеза, приводит к успешной идентификации пациентов, которым необходимо специальное лечение (например, установка ИВР — при асистолии, катетерная аблация — при НЖТ), что приводит к уменьшению процента рецидивов синкопе в течение года.
Действующие в настоящее время рекомендации предлагают устанавливать имплантируемые регистраторы на начальной стадии обследования больных с синкопе вместо проведения общепринятых обследований пациентов с сохраненной функцией сердца, у которых имеются клинические или ЭКГ-признаки аритмогенных синкопальных состояний. Имплантируемый регистратор также может быть использован для определения брадикардии до того момента, когда решение об имплантации постоянного ИВР будет принято больным с возможными или установленными синкопальными состояниями нейрогенного происхождения, имеющим частые или травматичные синкопальные эпизоды в анамнезе.
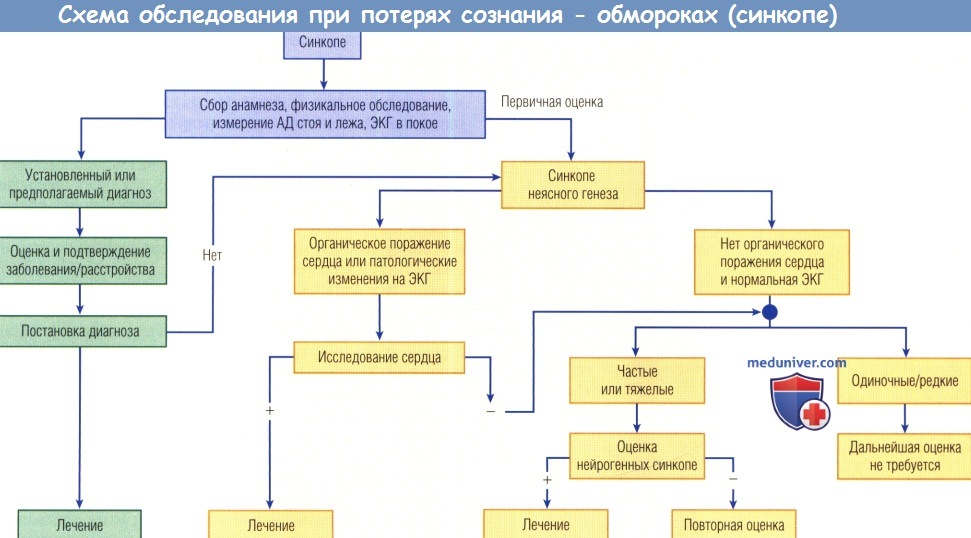
е) Электрофизиологическое исследование (ЭФИ) при потери сознания. ЭФИ позволяет получить важную диагностическую и прогностическую информацию у пациентов с синкопальными состояниями. Результаты ЭФИ могут быть полезными при постановке диагноза синдрома слабости СУ, гиперчувствительности каротидного синуса, блокады сердца, НЖТ или ЖТ. Показания к применению ЭФИ для оценки пациентов с синкопе были опубликованы в American College of Cardiology/Ameri-can Heart Association Statement on Evaluation of Syncope. Эти показания в дальнейшем были расширены в European Guidelines on Management of Syncope.
По общепринятым правилам ЭФИ показано больным в том случае, если первичное обследование дает основание заподозрить аритмию как причину синкопе, но не показано пациентам с уже установленной причиной синкопе, у которых результаты ЭФИ не повлияют на выбор терапии. ЭФИ применяют также для определения причины возникновения уже установленной аритмии, вызывающей синкопальное состояние. ЭФИ выполняют пациентам, профессия которых сопряжена с высоким риском последствий или в других ситуациях, когда любые методы исследования для исключения кардиогенных синкопе оправданы, несмотря на низкую диагностическую ценность ЭФИ в таком случае.
При ЭФИ оценивают функцию СУ, в первую очередь путем установления периода восстановления синусового узла. Дисфункцию СУ в качестве причины синкопального состояния с помощью ЭФИ редко удается определить (< 5%). Отсутствие признаков дисфункции СУ во время выполнения ЭФИ не исключает возможность брадиаритмии в качестве причины синкопального состояния. В процессе ЭФИ оценивают АВ-проводимость для исключения АВ-блокад как возможной причины синкопе.
По результатам исследований с использованием ЭФИ у пациентов с синкопальными состояниями АВ-блокада как причина синкопе была установлена в 10-15% случаев. Donateo Р. и соавт. опубликовали результаты системного обследования больных с синкопальными состояниями с признаками блокады ножек пучка Гиса на фоновой ЭКГ. Исследованы 347 пациентов, страдающих синкопальными состояниями, из них у 55 была блокада ножек пучка Гиса на ЭКГ. Общее обследование, включающее ЭФИ, позволило установить кардиальную причину синкопе у 25 больных (45%), из них — АВ-блокаду — у 20, синдром слабости СУ — у 2, ЖТ — у 1, стеноз АК — у 2 пациентов. Нейрогенные синкопе были диагностированы у 22 пациентов (40%), а у 8 (15%) причина синкопальных состояний не была верифицирована.
В редких случаях НЖТ является причиной синкопе до тех пор, пока у больного не развивается патология сердца, появляется чрезвычайно высокий сердечный ритм или склонность к развитию нейрогенных синкопе. В типичном случае наблюдается пресинкопе или синкопальное состояние в момент начала наджелудочковой аритмии в связи со снижением АД. Пациент приходит в сознание, несмотря на продолжающуюся аритмию вследствие влияния компенсаторных механизмов. ЭФИ позволяет точно диагностировать большинство типов наджелудочковых аритмий, которые могут привести к развитию синкопального состояния. Для повышения чувствительности ЭФИ его необходимо повторить при инфузии изопротеренола, особенно в случае необходимости подтверждения ЖТ или АВ-узловой реципрокной тахикардии.
Наджелудочковую аритмию диагностируют как возможную причину возникновения синкопе менее чем в 5% случаев у пациентов, прошедших ЭФИ при синкопальных состояниях неясной этиологии.
ЖТ — более частый вид аритмии, выявляемой при ЭФИ у пациентов с синкопе. По результатам исследований с использованием ЭФИ при обследовании больных, страдающих синкопальными состояниями, ЖТ как причину синкопе определяли в 20% случаев. Ранее результаты ЭФИ оценивали как положительные в тех случаях, когда возникала устойчивая мономорфная ЖТ. Появление полиморфной ЖТ определяли как неспецифический ответ на ЭФИ. Диагностическая и прогностическая значимость возникновения полиморфной ЖТ или ФЖ остается неизученной.
Согласно пересмотру European Guidelines on Management of Syncope, ЭФИ признают диагностически значимым методом обследования для установления причины синкопе в тех случаях, когда обнаружен ы следующие признаки:
(1) синусовая брадикардия и удлинение корригированного времени восстановления СУ;
(2) бифасцикулярная блокада и исходный интервал проведения от пучка Гиса к желудочкам (интервал HV) > 100 мсек или наличие блокады II, III степени пучка Гиса-Пуркинье во время учащающей стимуляции предсердий или спровоцированной инфузией прокаинамида;
(3) индукция устойчивой мономорфной ЖТ;
(4) индукция быстрой наджелудочковой аритмии, вызывающей гипотензию или спонтанные симптомы.
В соответствии с этими рекомендациями результатами ЭФИ с несколько меньшей диагностической значимостью являются длительность интервала HV > 70 мсек, но < 100 мсек и индукция полиморфной ЖТ или ФЖ у пациентов с синдромом Burgada, или аритмогенной правожелудочковой КМП, или у больных, переживших остановку сердца. В рекомендациях также отмечается, что индукция полиморфной ЖТ или ФЖ у пациентов с ишемической КМП или ДКМП имеет низкую диагностическую ценность в плане дальнейшего прогноза. В целом 30% пациентов, направленных на ЭФИ в связи с синкопе неясной этиологии, получают верификацию диагноза.
д) Скрининг для установления неврологических причин синкопе. Синкопе как единственный симптом редко является следствием патологии нервной системы, поэтому оправдано широкое и частое использование тестов для скрининга неврологических заболеваний. Во многих центрах компьютерную томографию, электроэнцефалографию (ЭЭГ) и каротидное дуплексное сканирование используют неоправданно широко и проводят у > 50% пациентов с синкопальными состояниями. Диагноз практически никогда не устанавливают, если не возникает подозрение после тщательного сбора анамнеза и неврологического тестирования. Транзиторные ишемические атаки, связанные с патологией СА, не сопровождаются потерей сознания.
Ни одно из проводимых исследований не подтвердило диагностическую значимость допплерографии СА у пациентов с синкопальными состояниями. ЭЭГ следует выполнять только при высокой вероятности эпилепсии. Назначение КТ и магнитно-резонансной томографии пациентам с неосложненными синкопальными состояниями следует избегать.
- Читать "Советы по оценке пациентов с обмороками (синкопе)"
Оглавление темы "Обмороки":- Классификация причин обморка - синкопе
- Причины и механизмы потери сознания при ортостатической гипотензии
- Причины и механизмы рефлекторного обморока - синкопе
- Беседа и осмотр пациента с потерей сознания. Анамнез при обмороках
- Анализы и обследования у пациента с потерей сознания - обмороками (синкопе)
- Советы по оценке пациентов с обмороками (синкопе)
- Сделать ЭКГ сердца с расшифровкой при синкопе. Зачем нужно делать ЭКГ сердца с расшифровкой при потерях сознания?
