Прекращение лечения и жизнеобеспечения неизлечимо больного сердечно-сосудистыми заболеванием
I. Прекращение жизнеобеспечения неизлечимо больного. Веками считалось этичным прекращение мероприятий, поддерживающих жизнь человека. Для недееспособных больных и умирающих, которые не в состоянии выразить свои пожелания, подобные указания могут давать ближайшие родственники. Однако подобные пожелания могут быть не разрешены в некоторых штатах США в зависимости от того, насколько убедительными являются предпочтения пациента. Противовесом праву пациента на отказ от медицинской помощи могут быть 4 позиции:
(1) сохранение жизни;
(2) предотвращение суицида;
(3) защита третьих лиц, например детей;
(4) сохранение престижа медицинской профессии.
На практике эти позиции практически никогда не перевешивают пожеланий даже не всегда компетентного пациента, если тот ясно выразил свою позицию. Что касается недееспособных пациентов, пожелания которых не до конца ясны, то в определении тактики ведения могут помочь два основных критерия. Первый вариант — руководителю медицинской команды нужно попытаться представить, чего бы хотел пациент, если бы он был дееспособным.
Здесь высок риск субъективизма, т.к. даже близкие родственники больного не всегда способны это сформулировать.
Второй вариант — предоставить такую возможность близким родственникам. Как правило, врачи полагаются па решение семьи, даже если семья настаивает на продолжении лечения, которое врач считает бесперспективным.
II. Врачебные указания о реанимации. В проекте SUPPORT лишь 25% госпитализированных пациентов с СН помнили об обсуждении с врачом вопросов по поводу реанимационных мероприятий в случае необходимости. Даже если пациент является подходящим кандидатом для выбора Do Not Resuscitate (DNR) («не приведение в сознание»), он заслуживает полноценного обсуждения планов и задач по уходу за ним.
Использование таких вопросников, как Physicians Orders for Life-Sustaining Treatments, в отношении DNR-пациентов существенно помогает в планировании ухода за ними. В целом выбор DNR в отсутствие других поддерживающих жизнь директив может быть расценен как старт к планированию паллиативной помощи больному с детализацией лечения, направленного на достижение поставленных целей.
III. Имплантируемые дефибрилляторы неизлечимо больным. С расширением показаний к имплантации дефибрилляторов пациентам с дисфункцией левого желудочка количество использующих их пациентов в будущем существенно увеличится. Этическая проблема состоит не столько в определении показаний к имплантации автоматического дефибриллятора, сколько в определении показаний к их деактивации. Это также требует обсуждения с пациентом и его семьей.
Более того, подобные дискуссии должны быть неотъемлемой частью общего планирования оказания паллиативной помощи. Имеется даже исследование, посвященное данной проблеме. Среди семей 100 умертттих пациентов с автоматическим имплантируемым дефибриллятором только в 27 случаях обсуждали возможность деактивации устройства в последние дни жизтти больного.
IV. Искусственная вентиляция легких (ИВЛ). Наиболее сложный вопрос — о прекращении искусственной вентиляции легких (ИВЛ). Здесь используют два подхода: терминальная экстубация, когда извлекают эндотрахеальную трубку, и терминальное отключение, когда происходит постепенное снижение концентрации кислорода или интенсивности ИВЛ.
Некоторые врачи рекомендуют последний вариант, т.к. в этом случае не развивается острая обструкция верхних дыхательных путей, однако, с другой стороны, это удлиняет сам процесс умирания. Для пациентов с признаками сознания используют болтосное введение мидазолама в дозе 2-4 мг до экстубации, затем морфина 5-10 мг и далее — продолженная инфузия морфина (в объеме 50% ОТ болюсно введенной дозы в час).
Более высокие дозы актуальны для пациентов, уже получающих анксиолитики и опиаты. Не следует вводить какие-либо релаксанты, чтобы пациент мог почувствовать любой дискомфорт, который должен корригироваться изменениями дозировок препаратов. Члены семьи должны быть предупреждены, что до 10% пациентов неожиданно остаются живыми в течение > 1 сут после отключения от ИВЛ.
V. Бесперспективное лечение. С конца 1980-Х гг. некоторые эксперты указывают на необходимость прекращения бесперспективного лечения больных в терминальной стадии болезни по требованию пациента или его представителей. Термин «бесперспективное лечение» подразумевает субъективное суждение, т.к. объективных показателей или стандартов «бесперспективности» не существует. На практике этот вопрос наилучшим образом решается при общении медицинской команды с членами семьи больного.
Иногда возможны расхождения во мнении об истинном объеме помощи, в этих случаях нужно обратиться в комитет по медицинской этике.
VI. Эвтаназия. Прекращение лечения по жизнеобеспечению и симптоматическое введение опиатов нельзя путать с эвтаназией. Эвтаназия — это самоубийство при помощи врача. Лечение и опиоиды, как и эвтаназия, долго обсуждаются с этической точки зрения медицинским сообществом и законодателями.
Депрессия, безнадежность и страх потери чувства собственного достоинства и независимости являются основными мотивами, заставляющими людей просить об эвтаназии. Подобные состояния более характерны для пациентов с ВИЧ-инфекцией или онкологией, однако могут встречаться и среди больных, страдающих ССЗ, но в меньшей степени. Возможно, избежать подобных ожиданий среди последней группы больных помотает их информированность о возможной ВС.
Тем не менее у пациента в терминальной стадии сердечной недостаточности (СН) все же может возникнут!) потребность в эвтаназии. Кардиолог должен знать, как реагировать на подобные просьбы.
После озвучивания просьбы об эвтаназии необходимо выяснить ситуацию, задав ясные и открытые вопросы, позволяющие определить основную причину такого желания. Например: «Что заставляет вас просить об этом?». Моральная оппозиция или поддержка фактически контрпродуктивны. Они создают впечатление осуждения или выражение ничтожности жизни больного. Здоровая помощь должна обеспечить пациенту успокоение и отсутствие риска. Пациент должен быть информирован:
(1) об альтернативных, по менее спорных методах, например симптоматическом лечении с прекращением любых нежелаемых лечебных мероприятий;
(2) о том, как проходит эвтаназия (пациенты часто имеют неправильное и часто приукрашенное представление об этом);
(3) о законных условиях данного выбора.
Как уже упоминалось, депрессия, безнадежность и другие симптомы, такие как физические страдания и финансовый гнет, являются наиболее мотивированными факторами в отношении эвтаназии.
Врачу необходимо выявить мотивы больного и сосредоточить свои усилия на их нейтрализации. Большинство пациентов после подобных разъяснений склоняются к менее спорным методам, таким как отказ от поддерживающего лечения или приема нищи и воды.
VII. Помощь в последние часы жизни неизлечимо больным. Большинство умирающих пациентов имеют ограниченную информацию о процессе умирания и собственно самой смерти. Часто они просто не знают, что ожидать в последние часы жизни и после смерти. В таких случаях репетиций не бывает. Тем не менее члены семьи и ухаживающие за больным должны быть подготовлены к этому, особенно если больной умирает дома.
У пациентов с сердечной недостаточностью (СН) в последние дни могут происходить характерные патофизиологические изменения, например усиление ортопноэ или диспноэ во сне. Пациент сталкивается с выраженной слабостью и утомляемостью, становится прикованным к постели, что может стать причиной пролежней. В последние дни жизни пациента Обработку пролежней следует прекратить, чтобы не доставлять ему страдания. Необходим уход за сухими слизистыми пациента.
Эти элементы ухода за больным должны заменить манипуляции, ставшие ненужными, например кормление. С потерей рвотного и кашлевого рефлексов, нарушениями глотания в глотке может скапливаться густая слизь, провоцирующая появление специфического дыхательного шума, который иногда называют «погремушкой смерти» (препарат скополамин может уменьшить его). Также могут возникнуть периоды апноэ или дыхание Cheyne-Stokes. Уменьшение объема циркулирующей крови и сердечного выброса провоцирует тахикардию, гипотензию, периферическое охлаждение и крапчатую окраску кожных покровов.
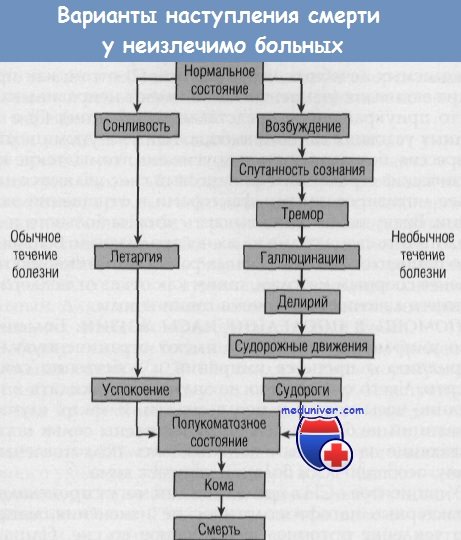
Может возникнуть недержание мочи и кала из-за атонии сфинктеров. Более важные изменения происходят с сознанием и другими неврологическими функциями при падении мозговой перфузии. Клинические наблюдения показывают, что возможен один из двух путей к смерти. Пациент становится сомнолентным, затем впадает в кому и умирает.
В другом случае сознание пациента становится спутанным, больной галлюцинирует, могут начаться делирий и даже судороги до наступления коматозного состояния. В последнем случае смерть больного может иметь особенно гнетущее влияние на семью, поэтому желательно присутствие специалиста. Необходимо уверить родственников, что это физиологическая реакция на снижение мозговой перфузии, а не желание пациента что-то выразить напоследок.
Важно и полезно проинформировать членов семьи о том, как происходит процесс умирания. Например, родным необходимо знать, что больной перестает есть, потому что он умирает, а не умирает, потому что перестает есть; «погремушка смерти» — не признак удушения, а крапчатость кожи — предвестник близкой смерти.
Считают, что слух и тактильная чувствительность исчезают последними. Члены семьи должны стараться говорить и прикасаться к больному, даже если сознание спутанное.
Если запланировано, что пациент будет умирать в домашних условиях, члены семьи должны быть готовы определить признаки наступившей смерти: прекращение сердечной деятельности и дыхания, двусторонний мидриаз, охлаждение, изменение цвета и текстуры кожи, недержание кала и мочи (сообщите близким, что глаза могуч- остаться открытыми). Следует запланировать, кто из членов семьи будет' контактировать с врачом, когда больной умирает или уже умер.
Не имея плана, что делать, когда больной умирает, и кому звонить, родные могут запаниковать и позвонить в службу 911, что приведет к ненужной суете: приедет скорая помощь, и, если пациент будет еще жив, реанимационная бригада повезет его в госпиталь.
Близкие должны быть проинструктированы, что следует связаться с хосписом, курирующим врачом или дежурным сотрудником команды паллиативной помощи. Звонить в полицию не нужно, если только законами штата не предписано оповещать полицию в случае всех смертей.
Сразу после смерти больного даже хорошо подготовленная семья может испытать шок, чувство тяжелой утраты и опустошенности. Им нужно время пережить случившееся и прийти в себя. Сотрудники команды паллиативной помощи должны выразить семье соболезнования и, при желании, посетить похороны больного для поддержки родных и близких.
Смерть является важным фактором, влияющим на состояние здоровья оставшегося супруга. При информировании о смерти важно вовремя обратить внимание на симптомы у супруга, требующие медицинского вмешательства.
VIII. Внезапная смерть. Возможность ВС может поменять представления пациента о последнем отрезке жизни и лишить его того, что облегчило бы утрату для членов семьи. Внезапное исчезновение родителя может особенно сильно воздействовать на детей, не успевших попрощаться с родителем; их может преследовать страх подобной участи. Подготовленность пациента и его семьи к различным вариантам развития болезни очень важна и должна быть в фокусе внимания профессионалов.
- Читать "Хосписы и службы оказания паллиативной помощи неизлечимо больному"
Оглавление темы "Кардиология":- Определение целей, задач паллиативной помощи и оценка больного
- Варианты оказываемой паллиативной помощи неизлечимо больным
- Прекращение лечения и жизнеобеспечения неизлечимо больного сердечно-сосудистыми заболеванием
- Хосписы и службы оказания паллиативной помощи неизлечимо больному
- Анатомия синусового узла и его гистология
