Рекомендации по лечению фибрилляции предсердий по ACC/AHA
Руководство по лечению фибрилляции предсердий (ФП) впервые было опубликовано American Heart Association (AHA), American College of Cardiology (ACC), European Society of Cardiology (ESC) и North American Society Pacing and Electrophysiology (сейчас — Heart Phythm Society) в 2001 г. и переиздано в 2006 г.. К этому времени American College of Chest Physicians разработал специальное Руководство по профилактике и лечению послеоперационной ФП после хирургических вмешательств на сердце.
Подобно другим руководствам АНА/АСС, в данных руководствах использованы стандарты АНА/АСС по классификации показаний.
Класс I: состояния, при которых имеются основания и/или общее соглашение о том, что проведение теста полезно и эффективно.
Класс IIa: перевес оснований или мнений в сторону пользы или эффективности.
Класс IIb: польза или эффективность в меньшей степени подкреплены основаниями или мнениями.
Класс III: состояния, при которых имеются основания и/или общее соглашение о том, что проведение теста бесполезно и неэффективно, а в некоторых случаях может причинить вред.
Для классификации доказательств, на которых основывают рекомендации, используют три уровня: А — рекомендации основаны на результатах множества рандомизированных исследований; В — рекомендации основаны на результатах единственного рандомизированного исследования или на нерандомизированных исследованиях; С — рекомендации основаны на единогласном мнении экспертов.
Классификация фибрилляции предсердий (ФП)
В руководстве указано, что наиболее важным в оценке состояния пациента является определение типа ФП. После двух или более приступов ФП считается рецидивирующей. Если рецидивирующая ФП купируется самостоятельно, ее называют пароксизмальной; если она продолжается > 7 сут, ее считают персистирующей. ФП считают персистирующей также при длительном ее существовании (> 1 года), что обычно приводит к постоянной ФП.
Лечение фибрилляции предсердий
В руководстве выделены три первичные цели лечения ФП: контроль частоты сокращений, контроль ритма и профилактика тромбоэмболии (ТЭ). Данные крупных исследований, таких как AFFIRM (Atrial Fibrillation Follow-up Investigation of Rhythm Management) и RACE (Rate Control versus Electrical cardioversion for persistent atrial fibrillation), свидетельствуют о том, что результаты контроля над частотой и над ритмом одинаковы. Лечение следует подбирать индивидуально, в зависимости от этиологии, интенсивности и частоты симптомов, предпочтений пациента, сопутствующих состояний и реакции на терапию.
Контроль за частотой сокращений рационален у пожилых пациентов с устойчивой ФП, у которых имеются АГ или заболевания сердца, в то время как у молодых пациентов лучше начинать с контроля за ритмом, особенно при пароксизмальных формах ФП.
При контроле за ритмом обычно тактикой выбора являются лекарственные препараты, а аблация предсердий отходит на второй план. У некоторых пациентов, например у молодых с выраженными симптомами ФП, через 1 год после приема препаратов желательно выполнить РЧА. Для пациентов, у которых запланированы КШ или операция на клапанах, эффективным способом прекращения ФП служит процедура Сох Maze III, или левопредсердная аблация.
Независимо от выбранной тактики контроля над ритмом необходимость в антикоагулянтной терапии должна учитывать риск инсульта, а не факт сохранения синусового ритма. Клинически немые рецидивы ФП у бессимптомных пациентов, которые принимают ААП, могут стать причиной ТЭ после отмены антикоагулянтов, поэтому в Руководстве указано, что пациентам с высокой степенью риска развития МИ может потребоваться длительная антикоагуляция.

а) Контроль над частотой сокращений. Симптоматическим пациентам с высокой ЧСЖ во время ФП нужно ургентное медикаментозное лечение. КВ рассматривают в случаях симптоматической гипотензии, стенокардии или СН; для менее тяжелых больных подходит в/в введение препаратов с целью снижения ЧСЖ. При отсутствии признаков преждевременного возбуждения можно использовать в/в р-АБ или недигидропиридиновые антагонисты кальция; пациентам, у которых могут быть ДП, лучше назначить дигоксин или амиодарон.
Больным с устойчивой или постоянной ФП рекомендуется контролировать ЧСЖ с помощью бета-АБ или недигидропиридиновых антагонистов кальция. Дигоксин также может быть показан пациентам с СН или дисфункцией ЛЖ, но его не следует применять в качестве монотерапии у пациентов с пароксизмальной ФП. Аблация АВ-узла или ДП может стать адекватной тактикой контроля над ЧСС, когда лекарственная терапия неэффективна или связана с отрицательными ПЭ. В Руководстве высказано мнение против применения катетерной аблации АВ-узла без предварительной попытки лекарственной терапии.
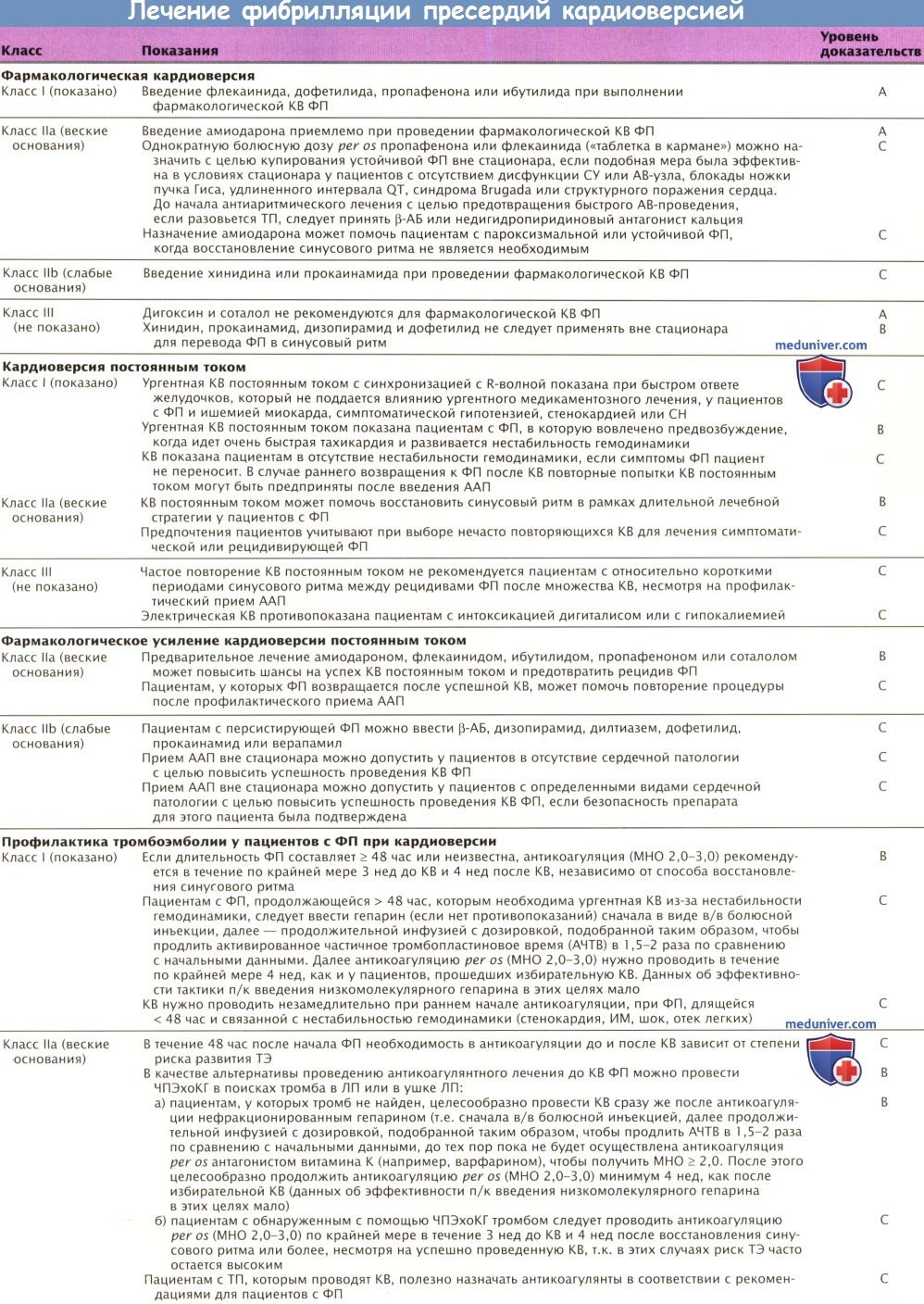
б) Контроль над ритмом. В Руководстве АНА/АСС рекомендуется проводить ургентную КВ постоянным током пациентам с ФП и сопутствующей ишемией миокарда, симптоматической гипотензией, стенокардией или СН в случаях, когда высокая ЧСЖ не снижается немедленно после лекарственной терапии, или в случаях с ФП при пред-возбуждении, когда развивается очень быстрая тахикардия или нестабильность гемодинамики. Избирательная электрическая КВ показана пациентам в отсутствие гемодинамической нестабильности, когда симптомы ФП непереносимы.
Можно попробовать восстановить синусовый ритм с помощью ААП или КВ постоянным током. Электрическая КВ (с двухфазным разрядом) более эффективна, чем фармакологическая КВ, но требует отключения сознания или анестезии. Фармакологическая КВ легче переносится пациентами, но существует риск развития лекарственной тахикардии torsades de pointes или других тяжелых аритмий.
Повторные КВ рассматриваются как адекватная тактика лечения симптоматических или рецидивирующих ФП у некоторых пациентов, предпочитающих такой вид лечения. В Руководстве не рекомендуется частое повторное проведение КВ постоянным током у больных с относительно короткими периодами синусового ритма между приступами ФП после множественных КВ, несмотря на профилактическую антиаритмическую лекарственную терапию. Электрическая КВ не показана пациентам с интоксикацией дигиталисом или гипокалиемией.
Фармакологическая КВ наиболее эффективна, если ее начинают в течение 7 сут после развития приступа ФП. В Руководстве рекомендуется введение флекаинида, дофетилида, пропафенона или ибутилида; применение амиодарона допустимо. Некоторым пациентам при отсутствии дисфункции СУ или АВ-узла, блокады ножек пучка Гиса, удлиненного интервала QT, синдрома Brugada или структурного поражения сердца с целью прекращения персистирующей ФП вне лечебного учреждения можно принять per os однократно болюс пропафенона или флекаинида («таблетка в кармане»), если подобное лечение помогало в стационарных условиях. Дигоксин и соталол для проведения фармакологической КВ не рекомендуются.
В Руководстве подчеркивается, что профилактическое применение антикоагулянтной терапии необходимо начинать до КВ, если аритмия длится > 48 час; ургентная КВ в отсутствие прикрытия антикоагулянтами возможна, если ФП длится < 48 час. Риск ТЭ или МИ одинаков при фармакологической и электрической КВ; таким образом, рекомендации по антикоагулянтной терапии одинаковы для обоих методов.

в) Поддержание синусового ритма. После КВ лекарственная терапия может помочь пациентам с ФП поддержать синусовый ритм и предотвратить вызванную тахикардией КМП. Усиливающие или обратимые причины ФП следует лечить до начала терапии антиаритмическими препаратами (ААП).
Ургентное начало антиаритмической терапии целесообразно пациентам без сопутствующей патологии сердца, если эти препараты пациенты хорошо переносят. В Руководстве указано, что соталол можно немедленно вводить при синусовом ритме при незначительной сердечной патологии или без нее, если у пациента есть склонность к развитию пароксизмальной ФП, если базовый некоррелированный интервал QT < 460 мсек, уровень электролитов плазмы в норме, а ФР проаритмии, связанной с препаратами класса III, нет. В качестве рационального альтернативного лечения с целью профилактики рецидивов ФП у симптоматических пациентов с небольшим расширением предсердия или без него рекомендуется катетерная аблация.

г) Профилактика тромбоэмболии. В Руководстве АСС/АНА рекомендуется антитромботическая терапия всем пациентам с ФП, за исключением тех, у кого есть только ФП или противопоказания к антитромботической терапии. Выбор лечения должен зависеть от абсолютного риска развития МИ и кровотечения у пациента.
Антикоагулянтная терапия антагонистами витамина К рекомендуется пациентам с более чем одним умеренным ФР (возраст > 75 лет, АГ, СН, нарушение систолической функции ЛЖ или СД). Доза должна быть подобрана таким образом, чтобы достичь МНО 2,0-3,0 или 2,5 у пациентов с искусственным клапаном сердца. Аспирин (81-325 мг/сут) является альтернативой варфарину у пациентов с низким риском или у пациентов с противопоказаниями к приему антикоагулянтов per os. Антитромботическая терапия аспирином или антагонистами витамина К — это обоснованный подход к лечению пациентов из средней группы риска с неклапанной ФП, у которых имеется только один значимый ФР или один или несколько менее значимых ФР.
Выбор антитромботической терапии не зависит от модели ФП. Прерывание антикоагуляции на срок до 1 нед можно допустить у пациентов с ФП при отсутствии механического искусственного клапана сердца, для проведения хирургической или диагностической процедуры, которая несет в себе риск кровотечения. Пациентам с механическим клапаном сердца на необходимый период назначают гепарин.
Не рекомендуется проводить долгосрочную антикоагулянтную терапию с помощью антагонистов витамина К для первичной профилактики МИ у пациентов < 60 лет при отсутствии сердечной патологии (только ФП) или каких-либо факторов риска тромбоэмболии (ФР ТЭ).
д) Особое мнение. В Руководство включены рекомендации относительно лечения ФП после операции, во время ОИМ и у больных с синдромом преждевременного возбуждения Wolff-Parkinson-White, гипертиреоидизмом, ГКМП, заболеванием легких или во время беременности. Рекомендуется избегать применения ААП класса IC при ОИМ, дигиталиса и недигидропиридиновых антагонистов кальция у пациентов с признаками шунтов.

- Читать "Что такое внезапная сердечная смерть? Определение ВСС"
Оглавление темы "Нарушения ритма сердца":- Симптомы синдрома слабости синусового узла на ЭКГ и его лечение
- Симптомы АВ-блокады первой степени на ЭКГ и ее диагностика
- Симптомы АВ-блокады второй степени на ЭКГ и ее диагностика
- Различия АВ-блокады второй степени 1 и 2 типов (Венкебаха и Мобитца)
- Симптомы АВ-блокады третьей степени на ЭКГ и ее диагностика
- Клиника АВ-блокады и ее лечение
- Классификация атриовентрикулярной диссоциации и его механизмы
- Симптомы АВ-диссоциации на ЭКГ и его лечение
- Рекомендации по лечению фибрилляции предсердий по ACC/AHA
- Что такое внезапная сердечная смерть? Определение ВСС
