Варфарин и другие антикоагулянты для профилактики инсульта
а) Первичная профилактика инсульта антикоагулянтами. Применение длительной антикоагулянтной терапии с целью снижения риска первого кардиоэмболического осложнения у пациентов с высоким риском, обусловленным такими причинами, как протезированные клапаны сердца, ФП и КМП, детально проанализировано в отдельных статьях на сайте - просим пользоваться формой поиска по сайту в боковой колонке сайта.
б) Вторичная профилактика инсульта варфарином и другими антикоагулянтами. Данные об эффективности применения антикоагулянтных препаратов для профилактики повторных инсультов у пациентов без фибрилляции предсердий (ФП) или других кардиальных источников высокого риска противоречивы или свидетельствуют о том, что эффективность не оправдывает риска кровотечений, ассоциированных с применением варфарина.
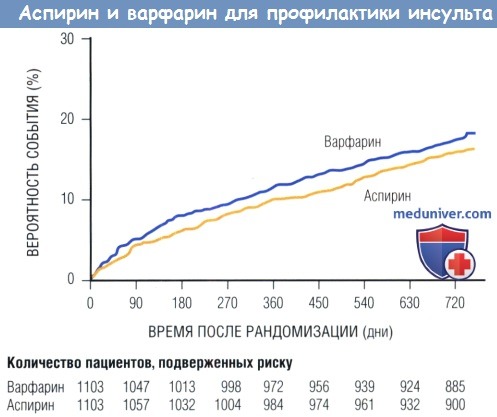
В исследовании WARSS (Warfarin-Aspirin Recurrent Stroke Study) сравнили эффективность варфарина (MHO 2-3) и аспирина (325 мг/сут) у пациентов с некардиоэмболическим инсультом. Применение аспирина ассоциировалось с его недостоверным преимуществом: частота повторных инсультов и смерти на фоне приема аспирина — 16%, на фоне приема варфарина — 17,8% (р = 0,25).
Учитывая высокие затраты на терапию варфарином и мониторинг, связанный с его применением, нет оснований заменять аспирин на варфарин для вторичной профилактики инсульта.
В исследовании WARSS при post-hoc анализе изучили проблему резистентности к аспирину. Термин «резистентность» применяют для описания:
(1) отсутствия определяемого антиагрегантного эффекта аспирина;
(2) пациентов с рецидивирующими ишемическими событиями, например инсультом, на фоне применения аспирина.
В исследовании WARSS использовали вторую трактовку. Среди пациентов, рандомизированных в группу аспирина, у которых в течение периода наблюдения произошел повторный инсульт и которые принимали аспирин до рандомизации (т.е. резистентных к аспирину), частота рецидивирующего инсульта составила 31,8% по сравнению с 16,9% у тех пациентов, которые были рандомизированы в группу аспирина, но не принимали аспирин до рандомизации.
Таким образом, у пациентов с резистентностью к аспирину частота повторных инсультов оказалась выше. Среди пациентов, резистентных к аспирину и рандомизированных в группу варфарина, частота повторных инсультов составила 29%. На основании данных исследования WARSS можно сделать вывод, что у пациентов с резистентностью к аспирину применение варфарина нецелесообразно, несмотря на высокую частоту повторных инсультов на фоне приема аспирина. Данные о том, что у пациентов с резистентностью к аспирину эффективен какой-либо другой антитромбоцитарный препарат, отсутствуют.
Результаты ретроспективного анализа свидетельствуют, что у пациентов со стенозирующей окклюзией крупных сосудов головного мозга, сопровождающейся клиническими симптомами, варфарин эффективнее аспирина. Эта гипотеза изучена в исследовании WASID (Warfarin-Aspirin Symptomatic Intracranial Disease), в котором сравнили варфарин (МНО 2-3) и аспирин (1300 мг/сут). В исследуемых группах частота повторного инсульта, кровоизлияний в мозг и смерти от сердечно-сосудистого заболевания (ССЗ), исключая инсульт, не различалась (в группе варфарина — 22%, в группе аспирина — 21%, р = 0,83), однако на фоне применения варфарина зафиксировали увеличение частоты массивных кровотечений по сравнению с аспирином (8,3% vs 3,2%, р = 0,01).
Итак, из-за отсутствия преимуществ варфарина по эффективности и частоте кровотечений назначение его пациентам со стенозирующей окклюзией крупных сосудов головного мозга в целом нецелесообразно. При неэффективности лекарственной терапии этим пациентам показаны ангиопластика и стентирование, но проспективных рандомизированных исследований по сравнению эффективности инвазивных подходов и лекарственной терапии до сих пор не проведено.
У молодых пациентов с криптогенным инсультом часто обнаруживают открытое овальное окно (ООО) с аневризмой межпредсердной перегородки (МПП) или без нее, однако оптимальная лекарственная терапия для вторичной профилактики инсульта у этой категории пациентов не определена. В настоящее время проводят рандомизированные исследования по сравнению потенциальных преимуществ эндоваскулярного закрытия ООО и лекарственной терапии. Неопределенность подходов к лечению частично обусловлена тем, что неясна связь между наличием ООО (большим или малым, с аневризмой МПП или без нее) и риском повторного инсульта и смерти.
В систематическом обзоре 129 публикаций результатов исследований, соответствующих 4 минимальным критериям качества, показано, что при сравнении с пациентами без ООО не наблюдается достоверных различий частоты повторных инсультов и смерти у пациентов с любым вариантом ООО (ОШ 0,95; 95% ДИ 0,62-1,44), с малым ООО (ОШ 1,23; 95% ДИ 0,76-2), большим ООО (ОШ 0,59; 95% ДИ 0,28-1,24) или сочетанием ООО с аневризмой МПП (ОШ 2,10; 95% ДИ 0,86-5,06). Эти результаты совпадают с данными исследования PICSS (PFO in Cryptogenic Stroke Study), в котором у пациентов с ООО и без ООО получена практически одинаковая частота повторного инсульта.
У пациентов с открытым овальным окном (ООО) не проводили рандомизированных исследований сравнения эффективности вторичной профилактики антитромбоцитарными препаратами и антикоагулянтами, а в исследовании PICSS частота повторного инсульта или смерти на фоне применения аспирина или варфарина у лиц с ООО и без ООО была практически одинаковой.
Различные врожденные (например, дефицит белка С, белка S или антитромбина III; мутации генов фактора V Leiden и протромбина G20210A) и приобретенные (например, антикоагулянтные, антикардиолипиновые или антифосфолипидные антитела при системных заболеваниях) коагулопатии чаще ассоциированы с венозными, а не с артериальными тромбозами. Несмотря на то что есть четкие примеры ассоциации этих патологических состояний с ишемическим инсультом, особенно у детей и лиц молодого возраста, наличие причинно-следственной связи пока не доказано.
Например, в одной из частей исследования WARSS — исследовании APASS (Antiphospholipid Antibody Stroke Study) у 41% из 1770 участников обнаружили > 1 варианта антифосфолипидных антител. У лиц с антифосфолипидными антителами частота повторных тромбоэмболических событий оказалась несколько выше, чем у пациентов без этих антител, однако у пациентов с антифосфолипидными антителами на фоне лечения варфарином частота событий была такой же, как и при применении аспирина. Варфарин целесообразно назначать пациентам с венозной тромбоэмболией, развившейся на фоне коагулопатии, или пациентам с инсультом либо ТИА с другими признаками антифосфолипидного синдрома (окклюзия вен и артерий в нескольких органах, невынашивание плода и сетчатая мраморная кожа).
Поскольку коагулопатии (особенно генетические формы, перечисленные ранее) часто осложняются венозными тромбозами, при развитии у таких пациентов криптогенного инсульта необходим срочный поиск источников потенциальной парадоксальной эмболии. Информативность МРТ таза и нижних конечностей выше, чем ульразвуковой допплерографии, поэтому у пациентов с подозрением на парадоксальную эмболию необходимо проводить именно МРТ. Пациентам с инсультом и повышением уровней только одного антифосфолипидного антитела целесообразно назначить аспирин.
- Возврат в раздел сайта "кардиология"
Оглавление темы "Профилактика инсульта.":- Аспирин и другие антиагреганты для профилактики инсульта
- Варфарин и другие антикоагулянты для профилактики инсульта
- Статины и другие ингибиторы ГМГ-КоА-редуктазы для профилактики инсульта
- Лекарства от высокого давления для профилактики инсульта
- Неотложная помощь при ишемическом инсульте (схема лечения)
