Взаимосвязь заболеваний щитовидной железы и ревматоидного артрита
Были рассмотрены несколько аспектов, касающихся связи между дисфункцией щитовидной железы и РА. К ним относятся преобладание антител к щитовидной железе при РА, наличие клинического гипер- и гипотиреоза при установленном РА или в качестве фактора риска развития РА, корреляция между гипотиреозом и активностью РА, а также влияние гипотиреоза на возникновение сердечно-сосудистых заболеваний и метаболический синдром при РА.
Систематический обзор и метаанализ выявили 13 подходящих исследований (из 439 статей), опубликованных в период с 1980 по 2014 гг. и касающихся аутоиммунных заболеваний щитовидной железы и РА. Эти исследования включали 1021 пациента с РА и 1500 здоровых людей из контрольной группы. Метаанализ показал, что у пациентов с РА чаще выявляется положительный титр антител к щитовидной железе, чем у здоровых людей. ОШ для АТ-ТГ составляло 3,17 (95% ДИ 2,24-4,49), а ОШ для АТ-ТПО было 2,23 (95% ДИ 1,24—4,39). Это говорит о том, что РА может быть ассоциирован с повышением риска развития аутоиммунного поражения щитовидной железы.
Наличие антител к рецепторам тиротропного гормона (болезнь Грейвса) и функция щитовидной железы в этом исследовании не проверялись, а поскольку АТ-ТПО и АТ-ТГ присутствуют также у пациентов с болезнью Грейвса, неизвестно, какое клиническое заболевание было более распространенным в исходных исследованиях (Pan и соавт., 2015; Rasmussen, 2015). При изучении связи между РА и аутоиммунными заболеваниями щитовидной железы в различных исследованиях были получены противоречивые результаты. Некоторые исследования показывают двух- или трехкратное увеличение частоты развития манифестного гипотиреоза у женщин с РА по сравнению с контрольной группой (пациенты с невоспалительным ревматическим заболеванием или распространенность с поправкой на возраст в общей популяции, 30% против 11%) (Raterman и соавт., 2008; Raterman и Nurmohamed, 2012; Shiroky и соавт., 1993).
Innala с коллегами обнаружили, что 6,3% у 950 пациентов с РА был гипотиреоз на момент начала РА, результаты аналогичны результатам Raterman и его коллег (Innala и соавт., 2016; Raterman и соавт., 2008). В исследовании 754 пациентов с РА в Англии общая частота обнаружения антител к щитовидной железе — антитироидные антитела (АТА) составила 19%. АЦЦП были обнаружены у 58% пациентов, и не было никакой связи между присутствием АТАи АЦЦП или общим эпитопом. Однако наличие аллеля PTPN22 R620W у пациентов с РА было достоверно связано с наличием АТА и увеличивало риск появления АТА на 44% [было обнаружено, что аллель R620W протеинтирозинфосфатазы, гена нерецепторного типа 22 (PTPN22), ассоциирован с несколькими аутоиммунными заболеваниями, такими как РА, СКВ, сахарный диабет, болезнь Грейвса и гипертиреоз]. Также наблюдалась взаимосвязть между АТА и курением (Charles и соавт., 2011).
С другой стороны, Маккой (McCoy) с коллегами сравнили когорту из 650 пациентов с РА, сопоставимых по возрасту и полу с пациентами без РА, и не обнаружили различий в наличии гипотиреоза или субклинического гипотиреоза на момент постановки диагноза РА. Также не было различий в общей заболеваемости гипотиреозом в двух группах. Это может отражать либо истинную эквивалентность, либо просто более короткий период наблюдения за пациентами с РА (7,9 лет против 9 лет), небольшой размер выборки (поскольку наблюдалась тенденция к различию в 10-летней заболеваемости в 7,7% случаев у пациентов с РА против 6,7% в контрольной группе) или возможное влияние лечения РА на частоту развития гипотиреоза (McCoy и соавт., 2012).
Имеются ограниченные данные об активности РА, наличии АТА и гипотиреоза. В исследовании 75 последовательно госпитализированных пациентов с РА наличие АТ-ТПО коррелировало с показателем DAS28, а АТ-ТГ — с С-реактивным белком и скоростью оседания эритроцитов (СОЭ) (DAS28 — показатель активности при РА). Была обнаружена значительная разница между средним значением DAS28 у пациентов с положительным и отрицательным результатом на АТ-ТПО (Koszarny и соавт., 2013).
Дополнительное исследование 52 пациентов с РА обнаружило значительную корреляцию между уровнями ТТГ, СОЭ и DAS28-CO3 (Joshi и соавт., 2017). Этот вопрос требует дальнейшего изучения на более широких когортах, включая влияние заместительной терапии гормонами щитовидной железы на активность заболевания.
Была обнаружена связь между заместительной терапией тироксином и риском развития РА, особенно у пациентов с генетической предрасположенностью. В исследовании, основанном на эпидемиологическом исследовании РА, популяционном исследовании «случай-контроль», 1998 случаев РА у взрослых сравнивали с 2252 контрольными случаями. Заместительная терапия тироксином использовалась в качестве маркера аутоиммунного заболевания щитовидной железы (пациенты с раком щитовидной железы в анамнезе или принимающие лекарства, влияющие на функцию щитовидной железы, были исключены).
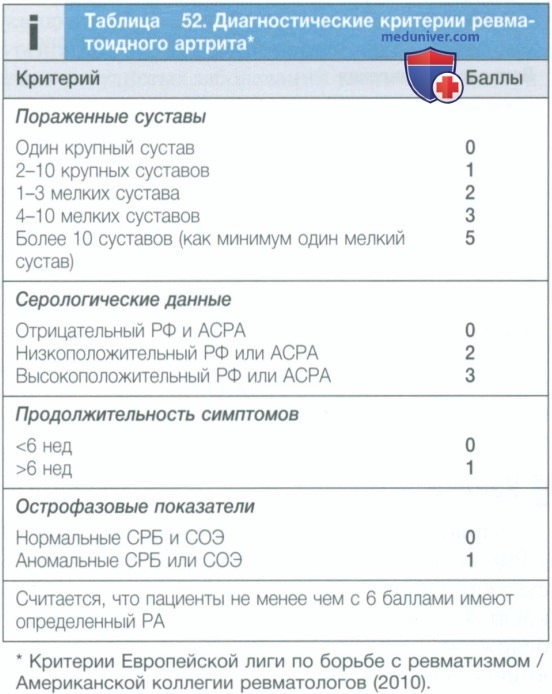
Заместительная терапия тироксином была ассоциирована с двукратным увеличением риска как АЦЦП-положительного РА (ОШ=1,9, 95% ДИ 1,4—2,6), так и АЦЦП-отрицательного РА (ОШ=2,1, 95% ДИ 1,5—3,1). Для АЦЦП-положительных пациентов комбинация терапии тироксином и общего эпитопа HLA DRB1 существенно увеличивала риск РА; ОШ=11,8 (95% ДИ 6,9—20), что указывает на взаимодействие между ними. Также было обнаружено наличие пограничной незначительной взаимосвязи с курением. Это исследование также повышает вероятность того, что симптомы со стороны суставов у пациентов с гипотиреозом могут быть не только проявлением гипотиреоза, но и ранним проявлением РА (Bengtsson и соавт., 2014).
У пациентов с РА наблюдалась корреляция между гипотиреозом и сердечно-сосудистыми заболеваниями. В одном исследовании у пациентов с гипотиреозом была обнаружена достоверная связь между РА и развитием сердечно-сосудистых заболеваний, которая не наблюдалась в контрольной группе пациентов без РА (ОР=2; 95% ДИ 1,1—3,6) после поправки на традиционные факторы риска сердечно-сосудистых заболеваний (McCoy и соавт., 2012). Аналогичный результат был получен в другом исследовании Raterman, где ОШ для ССЗ составило 4,1 (95% ДИ 1,2—14,3) у женщин с гипотиреозом и РА по сравнению с женщинами с эутиреозом и РА (после поправки на возможные влияющие факторы) (Raterman и соавт., 2008). Этот относительный риск выше, чем наблюдаемый в исследованиях с участием пациентов с гипотиреозом без РА, что может указывать на синергетический негативный эффект на сердечно-сосудистые заболевания у пациентов с РА.
Гипотиреоз может усиливать эффекты воспаления и повреждения эндотелия при РА из-за системного воспаления (McCoy и соавт., 2012). Поскольку у пациентов с РА имеется повышенный риск развития ССЗ, важно выяснить, будут ли диагностика и лечение гипотиреоза у пациентов с РА иметь дополнительный защитный эффект а отношении ССЗ (Raterman и Nurmohamed, 2012).
Частота возникновения метаболического синдрома значительно выше у пациентов с гипотиреозом и РА по сравнению с пациентами с эутиреозом и РА, как было показано в поперечном исследовании, в котором сравнивались 236 пациентов с РА и 21 пациент с РА и гипотиреозом. В этом исследовании скорректированное по возрасту и полу отношение шансов распространенности метаболического синдрома составило 3,5 (95% ДИ 1,3—9,1). Патофизиологические механизмы, лежащие в основе взаимосвязи между гипотиреозом и метаболическим синдромом у пациентов с РА, неизвестны.
В этом исследовании поправка на воспалительную активность не повлияла на ОШ метаболического синдрома у пациентов с гипотиреозом. Дисфункция микрососудов, наблюдаемая при РА, гипотиреозе и метаболическом синдроме, может частично объяснять повышенную частоту развития метаболического синдрома у пациентов, страдающих РА с гипотиреозом (Raterman и соавт., 2010).
Влияние терапии РА на аутоиммунное поражение щитовидной железы изучалось в нескольких исследованиях. В течение в среднем 30 мес проводилось проспективное наблюдение за тридцатью шестью пациентами с РА, получавшими инфликсимаб или ритуксимаб, и сравнение с несколькими контрольными группами. Функция щитовидной железы и уровни аутоантител после лечения не изменились. Васкуляризация щитовидной железы, выраженная пиковой систолической скоростью в левой нижней артерии щитовидной железы, увеличивалась у пролеченных пациентов по сравнению со здоровыми пациентами.
У этих пациентов также наблюдалась тенденция к увеличению кровоснабжения и снижению эхогенности. Считается, что эти ультразвуковые данные коррелируют с прогрессированием АИТ, но поскольку в этом исследовании они не были связаны с дисфункцией щитовидной железы, их клиническое значение неизвестно (Kaklamanos и соавт., 2015). В свою очередь, статус щитовидной железы (ТТГ, св.Т4 и АТ-ТПО) был исследован у 138 пациентов с РА до и через 28 нед после начала лечения адалимумабом. В этом пилотном исследовании уровни ТТГ и АТ-ТПО значительно снизились у пациентов, изначально имевших положительный титр АТ-ТПО.
Уровень Т4 св. не изменился, и только у 20% пациентов с гипотиреозом была отмечена нормализация уровня тиреоидных гормонов через 6 мес. Это исследование предполагает участие воспалительных цитокинов, таких как ФИО, в развитии клинической дисфункции щитовидной железы (Raterman и соавт., 2011). Однако нарушение работы щитовидной железы может влиять на реакцию на терапию РА. В наблюдательном когортном исследовании 439 пациентов с РА при дисфункции щитовидной железы отмечался значительно более слабый начальный ответ на лечение РА (через 4 мес) по сравнению с пациентами без дисфункции щитовидной железы (Emamifar соавт., 2017).
Таким образом, у пациентов с РА наиболее часто обнаруживаются антитиреоидные антитела, и большинство исследований указывают на повышенную распространенность заболеваний щитовидной железы у пациентов с РА. Гипотиреоз способствует повышению риска развития сердечно-сосудистых заболеваний и метаболического синдрома у пациентов с РА и может быть сопоставлен с повышенной активностью заболевания. Необходимы дальнейшие исследования влияния лечения РА на патологию щитовидной железы, а также влияние дисфункции щитовидной железы на ответ на лечение РА.
Видео этиология, патогенез ревматоидного артрита
- Читать "Взаимосвязь заболеваний щитовидной железы и системной красной волчанки (СКВ)"
Редактор: Искандер Милевски. Дата публикации: 21.1.2023
- Взаимосвязь эндокринных и аутоиммунных заболеваний
- Взаимосвязь заболеваний щитовидной железы и ревматологическими болезнями
- Взаимосвязь заболеваний щитовидной железы и ревматоидного артрита
- Взаимосвязь заболеваний щитовидной железы и системной красной волчанки (СКВ)
- Взаимосвязь заболеваний щитовидной железы и синдрома Шегрена
- Взаимосвязь сахарного диабета и боли в плече (плечевого синдрома)
- Взаимосвязь сахарного диабета и ревматоидного артрита
- Взаимосвязь сахарного диабета и системной красной волчанки (СКВ)
