Алгоритм диагностики причины паралича черепного нерва
а) Клинический случай. Женщина, 45 лет, двоение в глазах в течение 1 мес, состояние ухудшилось на прошлой неделе. При закрытии одного глаза двоение в глазах исчезает. При обследовании выявлены частичный правосторонний птоз и нарушение движения глазных яблок во всех направлениях. Зрачки одинакового размера и реагируют на свет. Она не может зажмуриться, но все остальные черепные нервы в норме. Нет ни слабости конечностей, ни онемения, ни мозжечковых признаков. Какой самый подходящий следующий шаг?
Парез черепного нерва сопровождается ухудшением зрения (что может означать потерю зрения, диплопию или птоз), речи, слуха или параличом мимической мускулатуры. Поражение в любой точке нейрооси — головной мозг, ствол головного мозга, клетки переднего рога, периферический нерв, нервно-мышечный синапс или мышца — может привести к параличу черепного нерва. Подход начинается с определения того, сколько задето черепных нервов (один или несколько).
В этой статье на сайте представлен подход к нескольким типам паралича черепного нерва, а также подходы к диплопии и птозу (черепной нерв III, IV, VI) и параличу мимической мускулатуры (черепной нерв VII). В других главах обсуждается подход к потере зрения и слуха. Изолированные поражения черепного нерва I, V, XI и XII возникают редко. Предполагается, что вы знаете, как делать обследование черепных нервов.
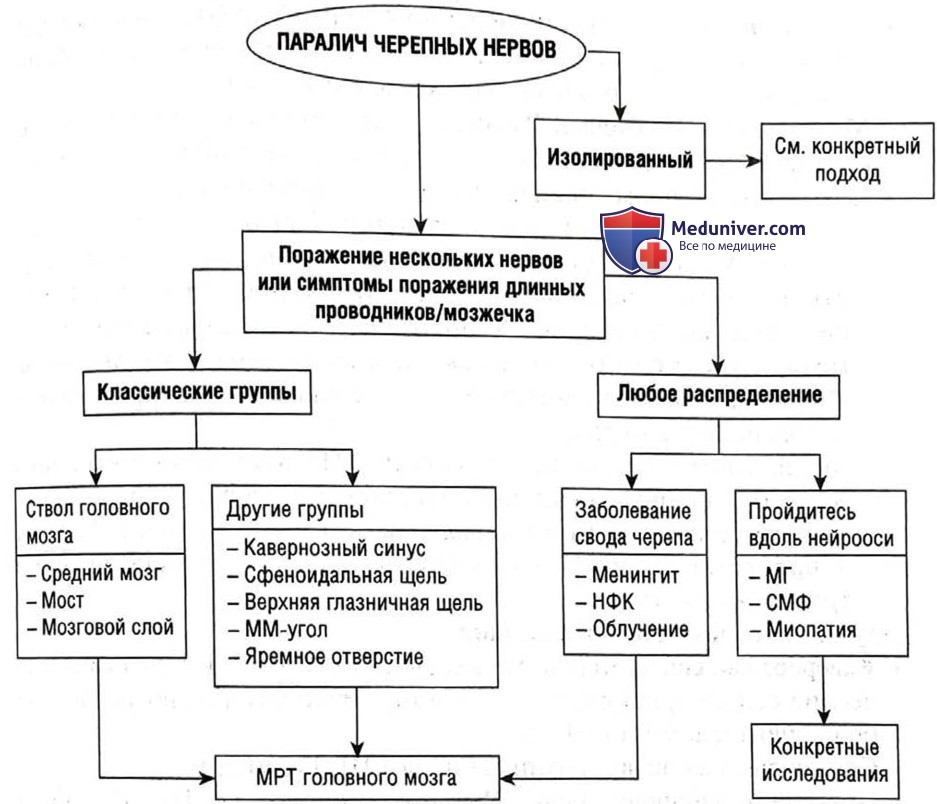
Паралич нескольких черепных нервов
Скорее всего, это единичное поражение, связанное с несколькими черепными нервами, чем множественные отдельные поражения. Попытайтесь найти самую простую локализацию, которая объяснила бы поражение нескольких черепных нервов.
Классические группы
Ствол головного мозга. В небольшом стволе головного мозга находится множество важных структур. Поражения, как правило, распространяются не только на ядра черепных нервов, но и на другие структуры, проходящие через ствол. На болезнь ствола мозга указывают симптомы поражения длинных проводников, мозжечковая дисфункция и сонливость (вовлечение восходящей активирующей ретикулярной системы).
• Поражение среднего мозга. Парез черепного нерва III и IV, паралич вертикального взора, перекрестный гемипарез [например, паралич левого черепного нерва III со слабостью правых конечностей (ВМН)] и мозжечковые симптомы.
• Поражение моста. Паралич черепного нерва V—VIII, паралич горизонтального взора (например, межъядерная офтальмоплегия), перекрестный гемипарез и мозжечковые симптомы.
• Медуллярное поражение. Различия между медиальным и латеральным поражением возникают из-за того, что некоторые ядра/трак-ты располагаются медиально, а другие — латерально.
- Латеральное медуллярное поражение. Паралич черепного нерва IX—X, перекрестная боль и потеря ощущения температуры (ипсилатерально на лице и контралатерально на теле), ип-силатеральный синдром Хорнера, вертиго и ипсилатеральные мозжечковые симптомы. Слабость в конечностях отсутствует. Относительно часто встречается из-за инфаркта задней нижней мозжечковой артерии.
- Медиальное медуллярное поражение. Паралич черепного нерва XII (отклонение языка в ипсилатеральную сторону), перекрестный гемипарез и контралатеральная потеря ощущения вибрации и проприоцепции (задеты задние столбы, спиноталамические тракты не задеты).
Другие анатомические локализации
• Кавернозный синус. Черепные нервы III, IV, VI, V1 и V2 ± симпатические волокна, направленные к лицу. Этиология включает в себя большую аденому гипофиза.
• Сфеноидальная щель. Черепные нервы III, IV, VI ± V1
• Верхняя глазничная щель. Черепные нервы II, III, IV, VI и V1 ± проптоз.
• Мостомозжечковый угол. Черепной нерв VIII (потеря слуха, шум в ушах, вертиго), черепной нерв VII и V. Чаще всего это связано с акустической невромой. Большое поражение может также захватывать мозжечок, что приводит к возникновению ипсилатеральных мозжечковых симптомов.
• Яремное отверстие. Черепной нерв IX, X, XI ± XII.
Исследования. Эти группы предполагают поражение в определенном анатомическом месте, и далее, как правило, нужно сделать МРТ головного мозга (или определенной его части).
Паралич черепного нерва в любой локализации
Этиологии могут вызывать поражение черепного нерва в любой локализации, включая изолированный паралич черепного нерва, а также поражение анатомических групп, определенных ранее. Однако подозрение на эти расстройства наивысшее при наличии множественных параличей черепных нервов, которые не соответствуют классическим группам.
Подострое течение (дни-недели):• Синдром Миллера-Фишера (вариант СГБ). Классическая тройка симптомов: офтальмоплегия, атаксия и арефлексия. Бульбарная слабость и дыхательная недостаточность могут быть тяжелыми и требовать поддержки дыхания. Степень слабости конечностей и нарушение чувствительности переменные. Примечательно, что синдром Миллера-Фишера — единственная распространенная периферическая невропатия с выраженным поражением черепных нервов.
Исследования:
- Антитела к GQ1b.
- Электронейрография.
- Проведите анализ ГАК и обеспечьте поддержку дыхания
• Базальный менингит. Например, из-за ТБ. Ищите любую хроническую головную боль, лихорадку, измененное состояние сознания или менингизм.
Исследования:
- МРТ головного мозга для контрастирования свода черепа.
- Люмбальная пункция
• Обострение миастении гравис
Хроническое течение:
• Миастения гравис. Характерны истощаемость и изменяющаяся слабость. Рефлексы и чувствительность не нарушены. Опять же бульбарная слабость и дыхательная недостаточность могут быть тяжелыми.
Исследования:
- Антитела к ацетилхолиновым рецепторам, антитела к мышечноспецифической киназе (анти-MUSK).
- Повторяющаяся нервная стимуляция.
- КТ грудной клетки для определения тимомы
- МРТ головного мозга
• Заболевание свода черепа. Например, назофарингеальная карцинома, другие злокачественные образования или предыдущее облучение черепа. При этом черепные нервы могут поражаться случайным образом.
• Миопатии. При некоторых невропатиях поражаются черепные нервы. Определите задетые конечности.
• Множественный мононеврит.
Изолированная диплопия
Диплопия может быть вызвана поражением ядер ствола мозга, черепных нервов, нервно-мышечного синапса и глазницы.
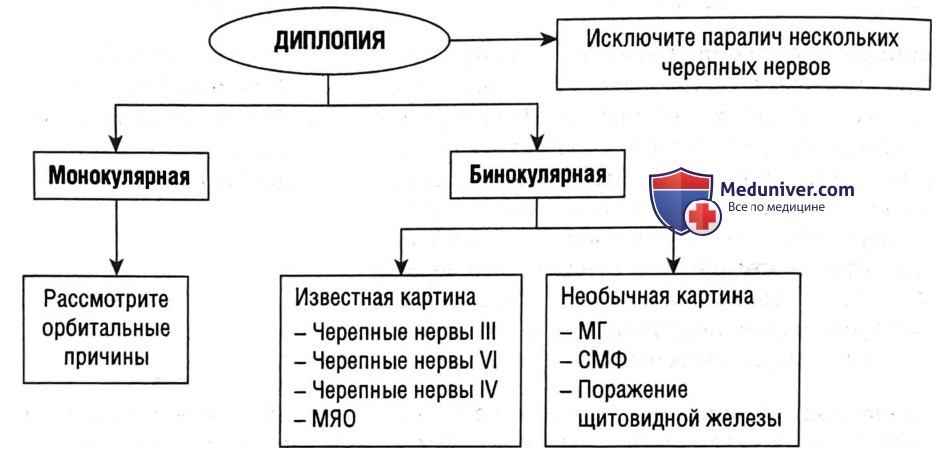
1. Монокулярная и бинокулярная диплопия
Первый шаг — спросить пациента, присутствует ли диплопия при закрытии одного глаза.
• Монокулярная диплопия. Диплопия, присутствующая, когда открыт только один глаз, указывает на патологию глаза, например рефракционную аномалию, помутнение роговицы, катаракту, дислокацию хрусталика, аномалии сетчатки и т.д.
• Бинокулярная диплопия. Диплопия, присутствующая, когда оба глаза открыты, и отсутствующая, когда один глаз закрыт, вызвана смещением линии глаз. Для содружественного взгляда глаз требуется, чтобы внеглазные мышцы обоих глаз двигались в тандеме. Любое повреждение этих нервов, нервно-мышечного синапса или мышц приведет к бинокулярной диплопии.
2. Картина паралича взора
При бинокулярной диплопии дальше нужно охарактеризовать вариант паралича взора и сопоставить его с какой-либо возможной картиной поражения черепного нерва.
Известные картины:
• Паралич III черепного нерва. При полном параличе III черепного нерва глаз поворачивается вниз и кнаружи (опущение и отведение), возникает птоз, и все движения глаз, кроме отведения (VI черепной нерв) и опущения (IV черепной нерв), нарушаются.
• Частичный паралич III черепного нерва может сопровождаться птозом, расширением зрачков и различными комбинациями паралича взора (опущение и отведение не нарушены).
• Паралич VI черепного нерва. Горизонтальная диплопия наихудшая при ипсилатеральном взгляде, отведение нарушено.
Этиологии и исследования:
- Травма.
- Микрососуд истая ишемия.
- Внутричерепные массовые поражения (ложно локализируются в VI черепном нерве): сделайте МРТ головного мозга
• Паралич IV черепного нерва. Вертикальная диплопия. Наблюдается ипсилатеральная гиперопия, ухудшающаяся при контралатеральном взгляде (так как IV черепной нерв отвечает за опущение в приведенном положении) и при наклоне головы на ипсилатеральную сторону (IV черепной нерв не отвечает за поворот для удержания линии глаз). В состоянии покоя пациент принимает положение, минимизирующее диплопию: он наклоняет голову на контралатеральную сторону и опускает подбородок.
Этиологии и исследования:
- Незначительная травма головы.
- Идиопатическая этиология.
- Врожденное нарушение.
- Микрососудистая ишемия
• Межъядерная офтальмоплегия. Невозможность приведения и нистагм в отведенном (контралатеральном) глазу. Это связано с поражением в ипсилатеральном среднем мозге, точнее, в медиальном продольном пучке.
Исследования:
- МРТ головного мозга для выявления поражения ствола мозга
• Синдром полтора. Сочетание полного паралича горизонтального взгляда в одном глазу (отведение и приведение невозможны — «один») и межъядерной офтальмоплегии в другом («половина»). Это связано с крупным поражением мостового ретикулярного образования и медиального продольного пучка на стороне «один».
Исследования:
- МРТ головного мозга для выявления поражения ствола мозга
Необычные картины:
• Миастения гравис. Паралич взора в любом варианте. Взгляд может быть нарушен в любом направлении, картина паралича взора изменчивая. Нужно искать признаки истощаемости.
• Синдром Миллера-Фишера (вариант СГБ). Опять же паралич взора в любом варианте, классически с атаксией и арефлексией и переменной степенью слабости или онемения конечностей.
• Офтальмопатия, вызванная болезнью щитовидной железы. Движения глаз ограничены из-за инфильтрации, а не слабости внеглазных мышц. Может наблюдаться проптоз и другие глазные симптомы, связанные с болезнью щитовидной железы.
Исследования:
- Функциональные тесты щитовидной железы
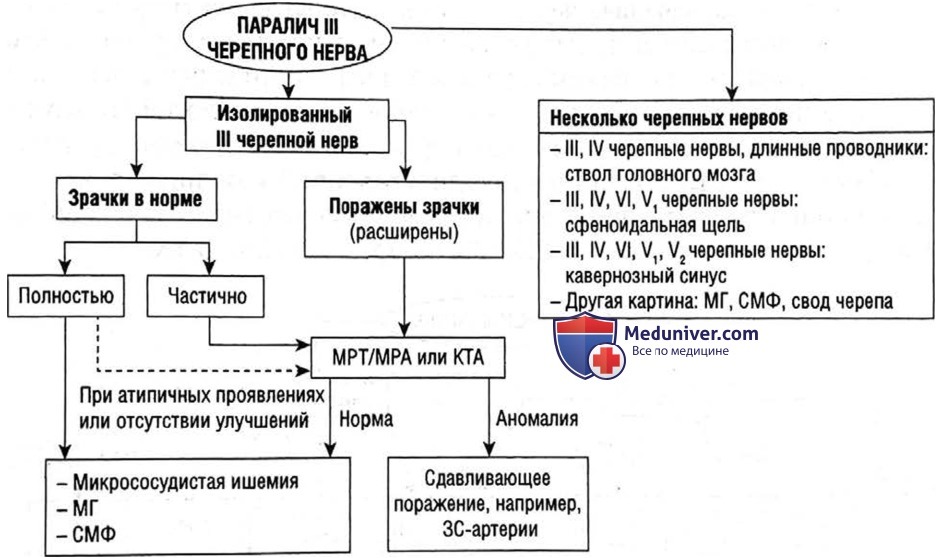
Подход к изолированному параличу III черепного нерва
Далее указаны дополнительные примечания по изолированному параличу III черепного нерва.
• Наиболее опасная причина паралича III черепного нерва — сжатие увеличивающейся внутричерепной аневризмой, чаще всего задней соединительной артерии. Поскольку парасимпатические волокна, отвечающие за сужение зрачков, находятся снаружи III черепного нерва, а моторные волокна — внутри, то внешнее сжатие нерва может привести к расширению зрачка («хирургический III черепной нерв»). Поэтому любой паралич III черепного нерва с расширенным зрачком вызывает опасения по поводу внутричерепной аневризмы и необходимо провести MPT/магнитно-резонансную ангиографию.
• Микрососудистая ишемия («медицинский III черепной нерв») — самая распространенная причина паралича III черепного нерва. Обычно она проявляется остро и улучшается в течение нескольких недель. Если зрачки не задеты, несмотря на полный паралич III черепного нерва (т.е. глаза невозможно открыть), аневризма очень маловероятна, и МРТ можно пропустить. МРТ все еще показана при неполном параличе III черепного нерва, если есть нетипичные симптомы или если со временем состояние пациента не улучшается. Микрососудистая ишемия обычно списывается на один или несколько сосудистых факторов риска, таких как сахарный диабет, гиперлипидемия, гипертония и курение. Проведите исследования по этим состояниям.
P.S. По этому поводу ведутся дискуссии. Некоторые врачи предпочитают делать визуализацию при всех типах паралича III черепного нерва, даже при полном параличе, и если не задеты зрачки.
• Такие этиологии, как миастения гравис и синдром Миллера-Фишера, остаются в дифференциальной диагностике и могут вызвать изолированный паралич III черепного нерва.
Изолированный птоз
Мышца, поднимающая верхнее веко (скелетная мышца, иннервируемая III черепным нервом), и гладкая мускулатура, поддерживаемая симпатическими волокнами, держат веки в открытом состоянии. Поэтому поражения, влияющие на симпатическую цепь, и поражения, влияющие на иннервацию III черепным нервом (средний мозг — III черепной нерв — нервно-мышечный синапс — мышца), могут вызвать птоз.
Пациенты с птозом часто пытаются компенсировать его, что приводит к чрезмерной активности лобной доли.
Важные отличительные особенности подхода к птозу.
• Одно- и двустороннее поражение. Синдром Хорнера и паралич III черепного нерва являются односторонними (за исключением ядерного паралича III черепного нерва).
• Наличие офтальмоплегии, которая соответствовала бы параличу III черепного нерва или миастении гравис.
• Размер зрачка. Миоз типичен для синдрома Хорнера; расширенные зрачки указывают на паралич III черепного нерва.
• Истощаемость. Предполагает миастению гравис.
• Другие типы паралича черепного нерва. Проявления могут быть не явно выраженными, например невозможность зажмуриться, что свидетельствует о легком параличе VII черепного нерва. Локальные причины, синдром Хорнера и изолированные патологии III черепного нерва не должны вызывать поражение других черепных нервов.
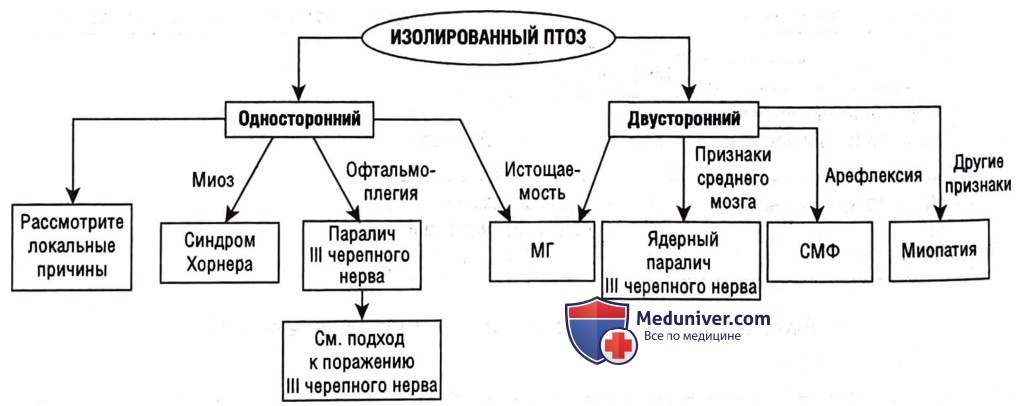
Сначала определите тип птоза (односторонний или двусторонний). Затем поищите другие признаки, которые могут указывать на специфическую этиологию птоза. Они представлены далее.
Синдром Хорнера
Синдром Хорнера сопровождается тройкой симптомов (птоз, миоз и ангидроз), вызванных нарушением симпатической иннервации головы и шеи. Поражение может быть расположено в любом месте по ходу симпатической иннервации (ствол мозга — нервный корешок Т1/2— верхушка легкого — общая и внутренняя сонная артерия — кавернозный синус).
• Ствол головного мозга. Чаще всего возникает латеральный медуллярный синдром из-за окклюзии задней нижней мозжечковой артерии; другие симптомы включают вертиго, перекрестную потерю чувствительности и мозжечковые симптомы.
Исследования:
- МРТ головного мозга
• Болезнь спинного мозга. Например, сирингомиелия, травма шейного отдела позвоночника могут привести к появлению синдрома Хорнера, в дополнение к другим симптомам поражения длинных проводников.
• Верхушка легкого. Классически опухоль Панкоста в верхушке легкого. Могут наблюдаться системные симптомы злокачественного образования, слабые и истощенные руки (поражение нервного корешка Т1) и шейная лимфаденопатия.
Исследования:
- Рентгенография или КТ грудной клетки
• Восходящие симпатические волокна. Например, расслоение сонной артерии (боль в шее и синдром Хорнера), поражения кавернозного синуса.
Исследования:
- КТ-ангиограмма шеи для определения расслоения сонной артерии
Поражения III черепного нерва
Существует два различных типа поражений III черепного нерва.
• Паралич III черепного нерва (фасцикулярный). «Обычный» паралич III черепного нерва с птозом, нарушение движений глазами (отведение и опущение не задеты), при которых глаз поворачивается вниз и кнаружи ± расширение зрачков.
• Ядерный паралич III черепного нерва. В дополнение к другим признакам паралича III черепного нерва (как указано выше), поражение ядра III черепного нерва в срединном мозге приводит к билатеральному парциальному птозу (мышцу, поднимающую верхнее веко, контролирует одно центральное подъядро) и билатеральной слабости верхней прямой мышцы (каждое подъядро верхней прямой мышцы контролирует билатеральные верхнйе прямые мышцы). Также могут наблюдаться и другие симптомы поражения длинных проводников.
Другие причины птоза
• Миастения гравис. Односторонний или двусторонний птоз, любой вариант паралича взора, но с характерной истощаемостью.
• Синдром Миллера—Фишера (вариант СГБ). Двусторонний птоз, любой вариант паралича взора, арефлексия и атаксия.
• Миопатии. Некоторые миопатии вызывают птоз. К ним относятся миотоническая дистрофия, митохондриальная миопатия, например хроническая прогрессирующая наружная офтальмоплегия, и др. Могут быть и другие признаки поражения конечностей.
• Локальные причины. Рассмотрите после исключения неврологических причин:
- Старческий (апоневротический) птоз. Из-за расхождения апоневроз мышцы подъемника, как правило, у пожилых пациентов, а также из-за травмы контактными линзами у молодых пациентов.
- Врожденный птоз. Непрогрессирующий птоз с рождения.
Изолированный паралич мимической мускулатуры
а) Паралич VII черепного нерва из-за поражения верхнего мотонейрона. Это влияет на контралатеральную нижнюю часть лица, лобная мышца и круговая мышца глаза не задеты. Слабость конечностей будет наблюдаться на той же стороне, что и паралич VII черепного нерва.
б) Паралич VII черепного нерва из-за поражения нижнего мотонейрона. Поражает ипсилатеральную часть лица. Подумайте о пути вдоль прохождения VII нерва [мост — мозжечок — мостомозжечковый угол — пирамида височной кости (внутренний слуховой проход) — околоушная железа], а также о нервно-мышечном синапсе и мышце.
Изолированный односторонний паралич мимической мускулатуры:
• Паралич Белла. Это самая распространенная причина паралича VII черепного нерва, вызванная поражением НМН. Возникает подострый приступ одностороннего полного паралича мимической мускулатуры. Это идиопатическое, обычно самокупирующееся расстройство. Визуализация не требуется для постановки диагноза, за исключением случаев, когда признаки атипичны или состояние пациента не улучшается (исключите любые другие поражения черепных нервов или длинных проводников).
• Синдром Рамсея Ханта. Опоясывающий лишай, влияющий на VII черепной нерв и вызывающий ипсилатеральную кондуктивную тугоухость. При отоскопии можно найти пузырьки.
• Мастоидные нарушения. Например, мастоидит и мастоидные трещины.
• Расстройства околоушной железы. Например, опухоль околоушной железы, повреждение лицевого нерва как осложнение операции на околоушной железе. Ищите околоушное образование или старые шрамы.
Двусторонний паралич мимической мускулатуры (диплегия лицевых нервов):
• Миастения гравис.
• Миотоническая дистрофия (классический «скорбный взгляд»).
• Синдром Миллера-Фишера.
• Другие причины. Множественный мононеврит, саркоидоз и т.д.
Комплексный паралич мимической мускулатуры. Паралич мимической мускулатуры с другими признаками поражения черепного нерва или длинного проводника:
• Мост. Паралич VII черепного нерва из-за поражения НМН с перекрестным гемипарезом.
• Поражения мозжечково-мостового угла. Паралич VII черепного нерва из-за поражения НМН с параличом VIII черепного нерва.
P.S. Используя полученные знания, запишите свой подход к клиническому случаю в начале данной статьи на сайте, ПРЕЖДЕ ЧЕМ читать дальнейшее обсуждение.
б) Обсуждение случая. Бинокулярная диплопия с птозом напоминает поражение III черепного нерва. Прежде чем поставить диагноз «изолированный паралич» III черепного нерва, необходимо рассмотреть другие диагнозы, в том числе заболевание ствола мозга, и этиологии основания черепа (менингит), нервно-мышечного синапса и периферических нервов. Нужно осмотреть конечности на наличие признаков поражения длинных проводников (болезнь ствола мозга), арефлексии (синдром Миллера-Фишера) и выявить сонливость, ригидность затылочных мышц или оценить состояние шейных лимфатических узлов (носоглоточная карцинома), которые могут указывать на болезнь основания черепа. Необходимо провести тщательное обследование, чтобы исключить множественное поражение черепных нервов.
У этой женщины есть ряд симптомов, которые не соответствуют изолированному параличу III черепного нерва. Это включает в себя нарушение движений глаз во всех направлениях, а также неспособность зажмуриться (что свидетельствует о параличе VII черепного нерва). Кроме того, паралич III черепного нерва, вызванный микрососудистой ишемией, имеет тенденцию к острому проявлению; ее диплопия развивалась в течение 1 мес. Далее нужно оценить истощаемость — отличительную черту миастении гравис, которая является наиболее вероятным диагнозом. Синдром Миллера-Фишера — отличительный признак. В этом случае конечности могут иметь признаки периферической невропатии. Дальнейшие исследования миастении включают в себя анализ на наличие антител к ацетил-холиновым рецепторам и мышечно-специфической киназе, повторяющуюся нервную стимуляцию и КТ грудной клетки для выявления тимомы.
в) Основные концепции:
1. Паралич черепного нерва может возникать в определенных «группах» с конкретными анатомическими локализациями. Болезнь основания черепа, миастения гравис и синдром Миллера-Фишера могут привести к развитию любого типа паралича черепного нерва.
2. Диплопия может быть монокулярной (локальные поражения глазницы) или бинокулярной. При бинокулярной диплопии исключите множественный паралич черепных нервов и проанализируйте, соответствует ли паралич взора нарушению III, VI, IV черепного нерва или межъядерной офтальмоплегии. Расширенный зрачок при параличе III черепного нерва вызывает опасения по поводу внешнего сжатия внутричерепной аневризмой. Миастения гравис, синдром Миллера-Фишера и эндокринная офтальмопатия могут вызвать любой вариант паралича взора.
3. Распространенными причинами изолированного птоза являются паралич III черепного нерва, синдром Хорнера и миастения гравис. К важным отличительным признакам относятся наличие офтальмоплегии, размер зрачка и истощаемость.
г) Часто возникающие ошибки:
1. Неспособность рассмотреть болезни ствола мозга, основания черепа, нервно-мышечного синапса и периферических нервов в дифференциальной диагностике при любом параличе черепных нервов.
2. Боковой медуллярный синдром легко пропустить, так как нет моторной слабости.
д) Вопросы:
1. ДУМАЙТЕ! Миастения гравис может проявляться различными способами. Вам встречался пациент с миастенией гравис? Как пациент описал свои симптомы и как был поставлен диагноз?
2. ОБСУЖДАЙТЕ! «Лучше всего обследовать черепные нервы по порядку от II до XII». Вы согласны с этим выражением?
3. ИССЛЕДУЙТЕ! Нарисуйте структуры ствола мозга, отвечающие за содружественный взгляд обоих глаз. Можете ли вы объяснить: а) межъядерную офтальмоплегию; б) синдром полтора; в) нистагм при нарушениях вестибулярного аппарата; г) отклонение взора при инсульте лобной доли?
Видео №1: 12 пар черепно-мозговых нервов (ЧМН) - анатомия, зоны иннервации
- Читать далее "Алгоритм диагностики причины покраснения глаз и потери зрения"
Редактор: Искандер Милевски. Дата публикации: 2.6.2022
- Алгоритм диагностики причины потери сознания (обморока, судорожного припадка)
- Алгоритм диагностики причины головокружения
- Алгоритм диагностики причины слабости в руке и/или ноге (конечности)
- Алгоритм диагностики причины паралича черепного нерва
- Алгоритм диагностики причины покраснения глаз и потери зрения
- Чем вызов врача на дом лучше традиционной записи в клинику
