Алгоритм диагностики причины слабости в руке и/или ноге (конечности)
а) Клинический случай. Женщина, 40 лет, поступила с жалобами на трудности при ходьбе. Сначала ей было трудно подняться по ступеням 1 нед назад, и она часто спотыкалась без видимой причины. За последние 2 дня ей было трудно ходить по ровной поверхности. При осмотре сила в нижних конечностях составляла 4/5 в проксимальном направлении и 3/5 в дистальном. Сила верхних конечностей была полной. Ахиллов и коленный рефлекс почти не проявлялись, но рефлексы верхних конечностей были в норме. Подошвы были направлены вниз. Чувствительность к уколу булавкой в обоих коленях и ногах снижена. Она не может ходить и нуждается в инвалидной коляске. Обследование сердца, легких, брюшной полости, черепных нервов и мозжечковой системы в норме. Как бы вы решили ее проблему?
Слабость — это кардинальное представление неврологического заболевания. Это может быть острый инсульт с быстро оканчивающимся периодом для тромболиза, миастенический кризис с надвигающимся респираторным коллапсом или компрессионная невропатия, не требующая срочного лечения. Клинический анамнез и обследование являются ключом к постановке диагноза, исследования, как правило, являются вспомогательными. Врач должен ответить на два вопроса: 1) где находится поражение (неврологическая локализация)? 2) что собой представляет поражение (этиология)? В этой главе представлен краткий подход к основным причинам слабости, начиная с общего подхода и заканчивая слабостью ВМН и НМН. Многие начинающие врачи страдают нейрофобией; не следует переживать, как только вы разберетесь с подходом к слабости (а не запомните его), он станет вполне логичным и интуитивно понятным. Предполагается наличие базовых знаний в анатомии нервной системы и неврологическом обследовании.
Общий подход
а) Определение истинной неврологической слабости. Каждый человек под слабостью имеет в виду что-то свое. Убедитесь, что есть объективная слабость (это непросто!). Паиненты могут жаловаться на «слабость», когда у них есть что-то еше, например следующие симптомы.
• Трудность при ходьбе из-за атаксии и плохой координации (дисфункция мозжечка), брадикинезии или нестабильности.
• Гипогликемия имитирует неврологическую слабость, и ее всегда нужно исключать, сделав анализ уровня глюкозы в капиллярной крови у постели пациента. Часто возникает у пациента, перенесшего инсульт, которому вводили декстрозу внутривенно!
• Снижение переносимости физической нагрузки из-за сердечной недостаточности, легочной болезни или анемии.
• Вялость из-за инфекции, гипотиреоза, дисбаланса электролитов, обезвоживания.
• Боль в мышцах или суставах.
• Психиатрическое заболевание, например конверсионное расстройство: это диагноз исключения, который можно поставить только после того, как получены нормальные результаты других исследований.
Удостоверившись в том, что у пациента действительно есть слабость, ответьте на два главных вопроса: 1. Где находится поражение? 2. Что собой представляет поражение? Основные принципы описаны здесь, а конкретные сценарии — в следующих разделах.
б) Где находится поражение? Подумайте о моторной оси. Для преображения сигнала в мозге в движение требуется два мотонейрона (верхний и нижний). Тело клетки ВМН находится в моторной коре, его аксон проходит по стволу головного мозга в спинной мозг и соединяется с НМН в переднем роге спинного мозга. НМН выходит из спинного мозга в корень, затем в сплетение и через периферические нервы соединяется с мышцей в нервно-мышечном синапсе. Поэтому слабость должна быть вызвана патологией где-то вдоль нейрооси «головной мозг — ствол — спинной мозг — клетка переднего рога спинного мозга — корень — сплетение — периферийный нерв — нервно-мышечный синапс — мышца». Поражение каждой области нейрооси проявляется уникальными признаками.
Поражение ВМН или НМН. Сначала отличите слабость, вызванную поражением ВМН и НМН. Поражение ВМН локализуется в головном мозге, стволе головного мозга или в спинном мозге. Поражение НМН локализуется в клетках переднего рога и дистально.
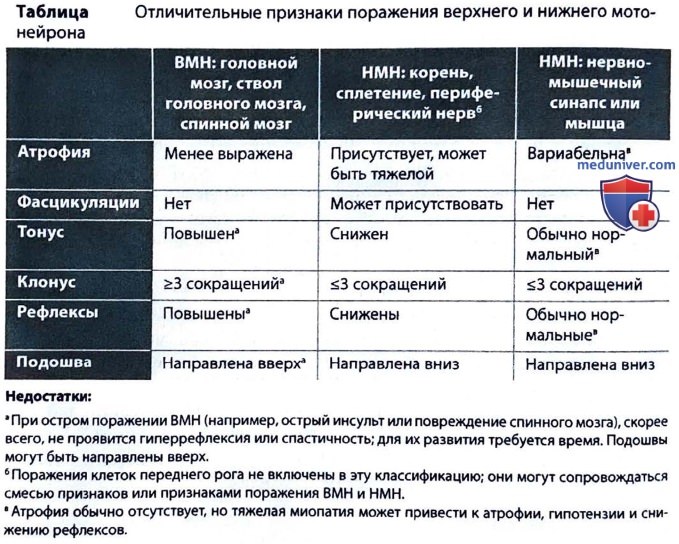
в) Что собой представляет поражение. Локализовав поражение, определите его этиологию. Определенные этиологии с большей вероятностью могут повлиять на определенные участки вдоль нейрооси. Это обсуждается в следующих разделах. Длительность — еще одно важное отличие.
• Сверхострое течение (быстрое возникновение за минуты). Обычно это поражение сосудов, например острое нарушение мозгового кровообращения и кровоизлияние.
• Подострое течение (нарушение возникает в течение нескольких часов или дней). Воспаление (например, СГБ, рассеянный склероз), инфекция (например, бактериальный менингит).
• Хроническое течение (нарушение медленно прогрессирует в течение нескольких недель или месяцев и дольше). Неопластические заболевания, инфекция (например, ТБ), дегенеративные расстройства (например, БП и шейная миелопатия) или нарушения метаболизма (например, диабетическая невропатия).
• Эпизодическое течение (обострения, перемежающиеся периодами без симптомов). Это характерно для таких расстройств, как мигрень и эпилепсия. Редко такие болезни могут сопровождаться вялостью, т.е. гемиплегической мигренью и параличом Тодда после припадка. Периодические параличи (тиреотоксический периодический паралич, гипокалиемический периодический паралич) также проявляются эпизодически.
В следующих разделах обсуждается слабость, вызванная поражением ВМН и НМН.
Слабость, вызванная поражением верхнего мотонейрона
Распределение слабости, а также прилегающие затронутые структуры помогают локализовать поражение.
• Головной мозг. Слабость контралатеральной конечности ± контралатеральные признаки ствола головного мозга (например, паралич мимической мускулатуры) ± признаки коры головного мозга (т.е. дефицит из-за повреждения коры головного мозга, например при афазии и одностороннем пространственном игнорировании).
• Ствол головного мозга. Слабость контралатеральной конечности ± ипсилатералъныи паралич черепных нервов (перекрестный гемипарез). Черепно-мозговые нервы являются НМН, выходящими из ствола головного мозга, поэтому инсульт левого моста может привести к параличу левых лицевых нервов (НМН) и правому гемипарезу. Крупное поражение ствола головного мозга может привести к сонливости (нарушение работы восходящей активирующей ретикулярной системы) и гемодинамическим флуктуациям (нарушение работы сердечно-сосудистого и дыхательного центра).
• Спинной мозг. Классически двусторонняя слабость (спинной мозг маленький, поэтому трудно воздействовать только на его половину) с определенным уровнем. Имеются признаки поражения ВМН и потеря чувствительности ниже уровня поражения, а также признаки поражения НМН на уровне поражения. Могут быть задеты сфинктеры кишечника или мочевого пузыря, что вызывает задержку или недержание мочи.
В последующих подразделах обсуждается подход к слабости, вызванной поражением ВМН, основанный на ее распределении, — гемипарез, пара-/квадрипарез или слабость с необычным распределением.

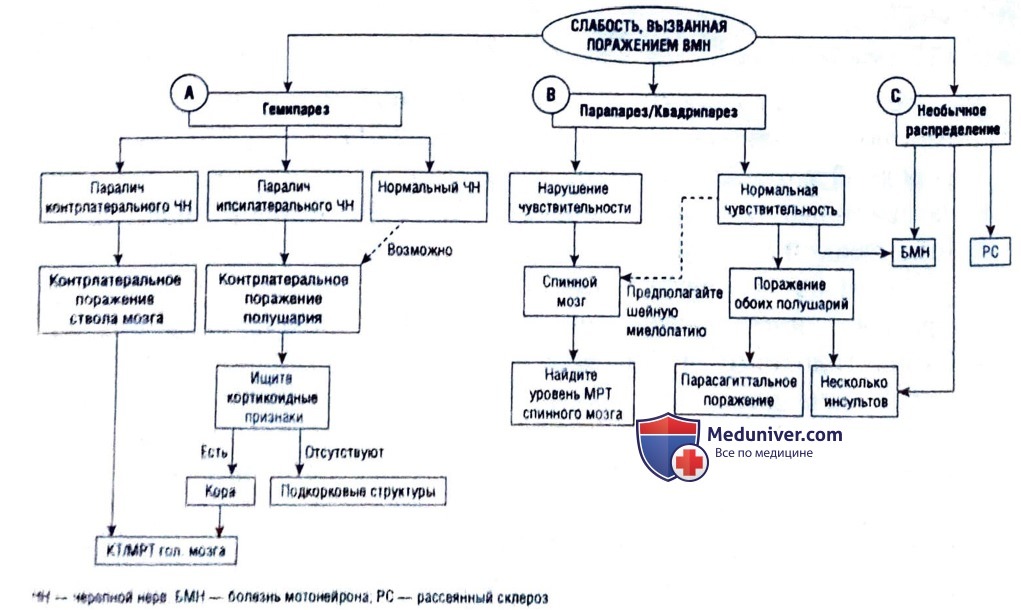
Недостатки:
1. Очень дистальное поражение спинного мозга (ниже окончания спинного мозга на уровне Ц), например синдром конского хвоста и расщепление позвоночника, может иметь признаки поражения НМН, а не ВМН. Синдром мозгового конуса (поражающий окончание спинного мозга) вызывает смешанные признаки поражения ВМН и НМН.
2. Мозжечковые признаки могут присутствовать при поражении ствола головного мозга вследствие их близкого расположения и обшей системы кровоснабжения, а также при поражении головного мозга (нарушение мозжечково-кортикальной петли, например при синдроме лакунарного инсульта при атаксическом гемипарезе). Поэтому невозможно различить поражение головного мозга и его ствола по мозжечковым признакам.
3. Очень редко поражение спинного мозга может затронуть только его половину. Классическим примером является синдром Броун-Секара, впервые описанный у фермеров, которые яростно перерезали друг другу позвоночники с помощью мачете. Этот синдром сопровождается ипсилатеральной слабостью (ВМН) (корково-спинномозговой тракт), ипсилатеральной потерей чувства вибрации и проприоцепции (задние столбы) и контралатеральной потерей болевой и температурной чувствительности (спиноталамический тракт). Это хорошо отражает факт анатомии нервной системы, заключающийся в следующем: спиноталамический тракт пересекается с одним или двумя позвоночными уровнями под прямым углом над корнем, а корково-спинномозговой тракт и задние столбы пересекаются под прямым углом в основании спинного мозга.
А. Гемипарез, вызванный поражением верхнего мотонейрона
1. Локализация. При гемипарезе, вызванном поражением ВМН, слабость ощущается в половине тела. Это является результатом поражения центральной нервной системы в контралатеральной части ствола головного мозга или головного мозга. Латерализация нарушений работы черепного нерва важна.
P.S. В редких случаях это результат поражения половины спинного мозга (синдром Броун-Секара).
• Поражение головного мозга. Гемипарез, вызванный поражением ВМН, с ипсилатеральным параличом черепного нерва, например левый гемипарез с параличом мимической мускулатуры с левой стороны при правостороннем инсульте. Обратите внимание, что это будет паралич VII черепного нерва (ВМН), затрагивающий только нижнюю половину лица.
• Поражения ствола мозга. Гемипарез, вызванный поражением ВМН, с контралатеральным параличом черепного нерва на уровне поражения. Например, при поражении левого варолиевого моста может возникнуть правосторонняя слабость с параличом мимической мускулатуры с левой стороны (НМН), затрагивающая как нижнюю, так и верхнюю половину лица (из-за вовлечения ядра VII нерва, являющегося НМН). Аналогичным образом, поражение левой части среднего мозга может привести к правосторонней слабости и к параличу левого III нерва.
- Признаки коры головного мозга. Поражения мозга далее локализуются как корковые (полушария головного мозга, включая двигательную зону) или подкорковые (глубокие структуры, включая внутреннюю капсулу, таламус и базальные ганглии). Признаки дисфункции коры головного мозга, в том числе отклонение взгляда, афазия, одностороннее пространственное игнорирование или корковая слепота, позволяют клинически диагностировать поражение коры головного мозга. Разделение линии пополам — полезный тест. Удерживая оба конца стетоскопа, попросите пациента разделить его пополам. Пациент с односторонним пространственным игнорированием не сможет точно определить среднюю точку.
- Признаки ствола головного мозга. Наличие сонливости, вертиго, паралича взгляда и патологии зрачков предполагает задействование ствола головного мозга непосредственно из-за его поражения или в результате компрессии ствола при крупном поражении или отеке головного мозга.
2. Этиология и исследования. Этиология. Длительность играет важную роль.
• Нарушение возникает в течение нескольких минут. Обычно это сосудистое поражение, например инфаркт головного мозга или кровоизлияние.
• Нарушение возникает в течение нескольких часов или дней.
Воспаление (например, рассеянный склероз), инфекция (например, черепной абсцесс).
Нарушение прогрессирует от нескольких недель до месяцев. Неопластические нарушения (например, опухоль мозга), инфекция (например, ТБ).
Исследования начинаются с черепной визуализации.
• КТ головного мозга — предпочтительный метод визуализации при подозрении на острый инсульт, как правило, эту процедуру легче выполнить, и с ее помощью можно выявить сильные отклонения от нормы.
• МРТ головного мозга обеспечивает превосходную анатомическую детализацию, особенно в задней черепной ямке (т.е. при подозрении на поражение ствола мозга).
• При подозрении на инфекцию, воспаление или опухоль следует использовать контрастную визуализацию (КТ или МРТ). Контраст помогает точно установить очертания поражения.
Подход к предполагаемому острому инсульту и преходящему нарушению мозгового кровообращения
Самой распространенной причиной гемипареза ВМН является инсульт. Далее приведены некоторые дополнительные комментарии по этому поводу. С учетом современной реперфузнонной терапии (тромбо-лиз ± тромбэктомия) инсульт — это чувствительный ко времени диагноз с кратким периодом для жизненно важного вмешательства. Следует ответить на существенные вопросы.
1. Это инсульт?
2. Это ишемический или геморрагический инсульт?
3. Если это ишемический инсульт, пациенту требуется реперфузионная терапия?
4. Если это инсульт/ПНМК, каков механизм его возникновения?
1. Это инсульт?
Инсульт подозревается, когда у пациента внезапно появляется слабость с одной стороны тела или паралич мимической мускулатуры. Тем не менее ряд других этиологий имитирует это сверхострое проявление, и их следует проанализировать.
• ПНМК. Быстрое улучшающееся расстройство общей продолжительностью <1 ч увеличивает возможность ПНМК, а не фактического инфаркта. Тем не менее ПНМК отражает неадекватное мозговое кровообращение и повышает риск раннего инсульта; это состояние требует таких же исследований, что и острый инсульт (при ПНМК пропустите шаги 2 и 3, перейдите непосредственно к шагу 4).
• Прочие неврологические пароксизмы. Гемиплегическая мигрень (с головной болью), припадок с параличом Тодда. Для этих состояний характерно начало с положительных симптомов (например, яркие линии, слуховые шумы, парестезия, подергивание или судороги), после которых проявляются отрицательные (слабость, потеря зрения, онемение). Положительные симптомы нетипичны для инсульта. Порой их трудно различить.
• Гипогликемия может имитировать гемиплегию, но ее легко исключить, если сделать анализ уровня глюкозы в капиллярной крови (этот анализ нужно делать всегда).
• Психиатрическое заболевание, включая конверсионное расстройство. Стоит подозревать у пациентов с известными психиатрическими заболеваниями, при противоречивом анамнезе, а также если результаты обследования не соответствуют определенному артериальному бассейну.
2. Это ишемический или геморрагический инсульт? Далее нужно сделать неконтрастную КТ головного мозга.
• Нормальные результаты КТ головного мозга. При наличии типичных симптомов (например, гемипарез и/или паралич мимической мускулатуры) острого течения нормальные результаты КТ головного мозга полностью соответствуют картине сверхострого инсульта. Следует подчеркнуть, что инсульт является клиническим диагнозом; роль визуализации состоит в исключении кровоизлияний и отличительных признаков, а не в диагностике инсульта.
• Ранние признаки церебрального инфаркта. Неявные признаки инфаркта, например потеря дифференциации серого и белого вещества, нормальные извилины и борозды (рис. 3, А) или гиперденсивность крупных сосудов (например, симптом плотности средней мозговой артерии) (рис. 3, В) соответствуют картине острого инсульта. При неопределенности может быть полезна МРТ (рис. 3, Г-Е).
• Установленный церебральный инфаркт. Выраженная паренхимальная гиперденсивность (рис. 3, Б) свидетельствует об установленном инсульте, препятствующем проведению реперфузионной терапии.
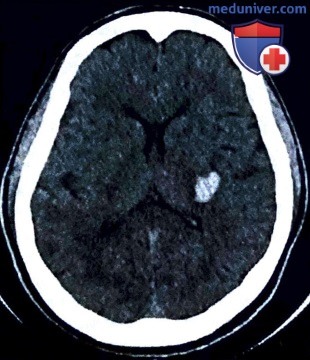
• Внутримозговое кровоизлияние. На снимке КТ кровь выделена светлыми областями (рис. 4). Этиология и лечение геморрагического инсульта несколько отличается от таковых для ишемического инсульта.
• Другие отличительные признаки. Например, внутричерепная опухоль, абсцесс и т.д. (которые редко имитируют инсульт).
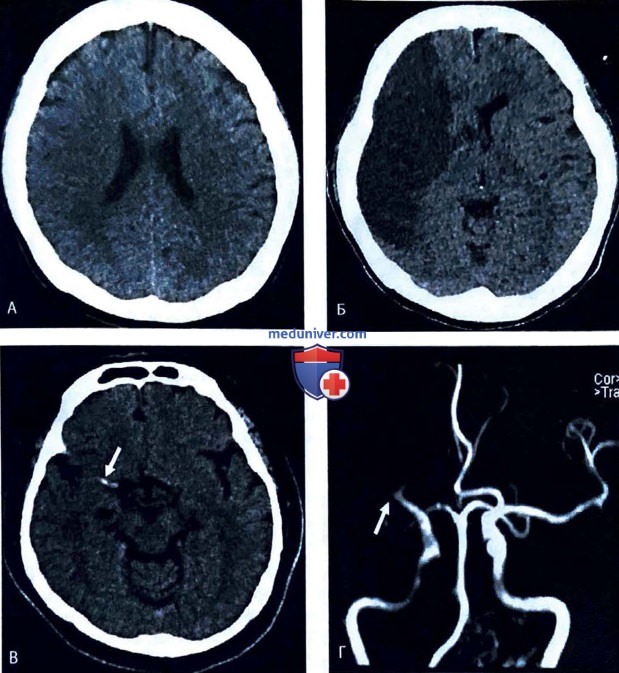
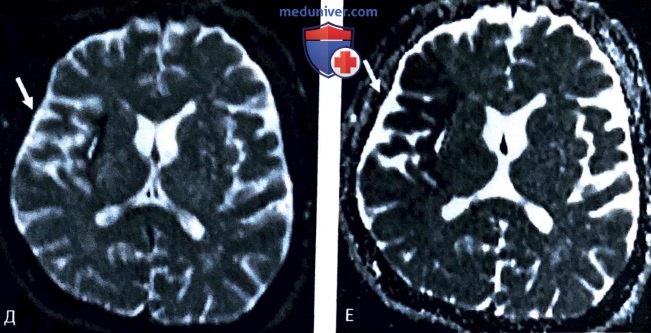
3. Если это ишемический инсульт, пациенту требуется реперфузионная терапия (тромболиз/тромбоцитопения)?
Реперфузионная терапия восстанавливает кровоток к ишемической полутени (т.е. к нейронам, которые находятся в опасности, но еще не отмерли), но с риском внутримозгового кровоизлияния. Поэтому тщательный отбор пациентов с низким риском развития кровотечения и, следовательно, благоприятным соотношением «риск—польза» имеет большое значение. При острой оценке инсульта нужно определить следующее.
• Характер инсульта. Только пациентам с острыми симптомами требуется реперфузионная терапия (<4,5 ч при тромболизе, до 24 ч при тромбэктомии). Важно выяснить, когда пациент «в последний раз чувствовал себя здоровым»; для пациента, который просыпается с инсультом, «последний раз, когда он чувствовал себя здоровым» — это время, когда он лег спать (или проснулся, чтобы сходить в туалет).
• Степень тяжести инсульта. Используйте объективную систему оценки [шкала тяжести инсульта Национального института здравоохранения (NIHSS)]. Пациенты с очень острым расстройством — плохие кандидаты на реперфузию, а пациенты с легкими расстройствами могут не извлечь достаточной пользы из нее, чтобы оправдать ее риск.
• Факторы риска развития кровотечения. Например, внутричерепное кровотечение, внутреннее кровотечение, антикоагуляция (новый пероральный антикоагулянт или варфарин с международным нормализованным отношением >1,7), тяжелая неконтролируемая гипертензия, коагулопатия, операция через 14 дней и другие факторы.
4. Каков механизм развития этого инсульта/ПНМК?
После острой фазы следует определить механизм возникновения инсульта, чтобы предотвратить его повторение. При ишемическом инсульте учтите и сделайте следующее.
• Визуализация при артериальных заболеваниях (например, при атеросклеротическом стенозе или расслоении сонной артерии у молодых пациентов). Требуется для внутричерепных сосудов (например, КТ/МРТ ангиограмма) и внечерепных сосудов (например, УЗИ сонных артерий или КТ-ангиограмма, простирающаяся вниз к дуге аорты).
• Исследование кардиоэмболических причин. Мониторинг мерцательной аритмии, тромба левого желудочка (эхокардиография у пациентов с подозрением на ишемическую болезнь сердца).
• Исследования факторов риска развития заболеваний мелких сосудов. Например, скрининг на гиперлипидемию (уровень липидов натощак) и сахарный диабет (уровень глюкозы в крови натощак).
• У молодых пациентов следует предполагать другие этиологии («исследование раннего инсульта»), включая гиперкоагуляционные расстройства, парадоксальные эмболии из открытого овального окна, васкулит и аутоиммунные расстройства.
Б. Параплегия/квадриплегия, вызванная поражением верхнего мотонейрона
При спастическом парапарезе слабость поражает обе нижние конечности и проявляются признаки поражения ВМН. Чаше всего это поражение спинного мозга, так как поражение головного мозга или ствола головного мозга должно затрагивать обе стороны, чтобы вызвать параплегию или квадриплегию.
Параплегия/квадриплегия, вызванная поражением верхнего мотонейрона, с нарушением чувствительности
Если чувствительность аномальная, то поражение почти всегда локализуется в спинном мозге (термины «миелит» и «миелопатия» относятся к заболеванию спинного мозга). Дисфункция сфинктера мочевого пузыря и кишечника также предполагает поражение спинного мозга и, несомненно, реже встречается при поражении других частей нейрооси. Перейдите к поиску уровня поражения и определите этиологию.
Где находится поражение? На каком уровне спинного мозга?
• Оценка силы нижнечелюстного рефлекса. Это важный признак; очень резкий нижнечелюстной рефлекс подразумевает вовлечение черепного нерва, что указывает на нечто большее, чем просто заболевание спинного мозга (например, рассеянный склероз, оптикомиелит, болезнь мотонейрона).
• Оценка двигательного уровня, под которым проявляются признаки ВМН (из-за вовлечения нисходящих волокон корково-спинномозгового тракта) и на котором могут проявляться признаки НМН (из-за вовлечения клеток переднего рога спинного мозга). Например:
- ВМН нижних конечностей, резкий рефлекс трицепса (С7), отсутствие рефлекса бицепса (С5/б): поражение на уровне С5/6.
- ВМН нижних конечностей, резкий рефлекс трицепса (С7), резкий рефлекс бицепса (С5/6): поражение над уровнем С5/6 [верхняя часть шейного отдела спинного мозга (черепные нервы не задеты) или ствол головного мозга (черепные нервы задеты)].
• Оценка уровня чувствительности. Может быть определен дерматом, ниже которого чувствительность ослабевает. Это особенно полезно при поражении грудного отдела спинного мозга, так как между и L2 нет рефлексов конечностей, которые можно было бы проверить. Это не всегда достоверный результат, так как чувствительные дерматомы значительно перекрываются, а при хронических мие-лопатиях область потери чувствительности часто бывает дистальной (почти похоже на периферическую невропатию). Если уровень чувствительности противоречит уровню движения, учитывайте последний, так как его показатели надежнее.
• Диссоциированная потеря чувствительности. При заболевании спинного мозга одновременно нарушается ошушение боли/температуры (спиноталамический тракт) и вибрании/проприоцепции (задние столбы). В редких случаях это может быть не так (см. также сведения о синдроме Броуна-Секара).
- Сирингомиелия. Потеря ощущения боли и температуры в шалеобразном распределении по плечам, ощущение прикосновения и проприоцепция не нарушены. Слабость, вызванная поражением ВМН, в верхних конечностях сильнее слабости в нижних. Это связано с расширяющейся полостью, заполненной жидкостью, в центре спинного мозга, что влияет на структуры спинного мозга, расположенные ближе к центру (т.е. спиноталамические тракты и двигательные тракты верхних конечностей).
- Подострая комбинированная дегенерация. Парапарез ВМН с изолированной потерей проприоцепции и ощущения вибрации; спиноталамические тракты не задеты. Классически это связано с дефицитом витамина В12.
- Синдром передних рогов. Парапарез ВМН с изолированной потерей ощущения боли и температуры, задние столбы не задеты.
• Рентгенография. Сделайте МРТ позвоночника, чтобы подтвердить клиническую локализацию.
Что собой представляет поражение? Определите возможные этиологии в контексте пациента
• Острое начало, затем статическое (состояние не ухудшается).
- Травма. Обычно видно по анамнезу и, к сожалению, не является редкостью.
• Подострое начало.
- Воспаление. Рассеянный склероз или оптикомиелит. При рассеянном склерозе пациенты могут также сообщать о предыдущих эпизодах, демонстрируя распространение во времени и пространстве.
- Инфекция. Например, эпидуральный абсцесс и ТБ спинного мозга.
- Неопластические нарушения. Например, метастазы и первичные опухоли костей.
• Хроническое течение и медленное прогрессирование.
- Дегенеративные расстройства. Шейная миелопатия (дегенеративная у пожилых пациентов, может быть вызвана ревматологическими заболеваниями у молодых пациентов), спиноцеребел-лярная дегенерация (с мозжечковыми признаками).
- Нарушение метаболизма. Подострая комбинированная дегенерация, вызванная дефицитом витамина В12.
- Инфекция. Сухотка спинного мозга (т.е. нейросифилис).
• Статическое течение у молодых пациентов. Врожденные причины, например наследственный спастический парапарез.
Параплегия/квадриплегия, вызванная поражением верхнего мотонейрона, с нормальной чувствительностью
Нормальная чувствительность делает этиологию спинного мозга менее вероятной. Следует подозревать следующее.
• Билатеральное заболевание мозга.
- Парасагиттальное поражение (например, менингиома). Классически двусторонняя диплегия нижних конечностей, так как парасагиттальный сегмент проекции тела на двигательную область коры головного мозга отвечает за нижние конечности.
- Множественные инсульты в обоих полушариях головного мозга.
• Болезнь мотонейрона. Сочетание признаков поражения ВМН и НМН (истощение или фасцикуляция) является классическим для болезни мотонейрона, однако некоторые варианты (первичный латеральный склероз) предполагают чисто поражение ВМН.
• Наследственный спастический парапарез.
• Спондилотическая цервикальная миелопатия. Редко может сопровождаться только неявными сенсорными признаками.
Параплегия/квадриплегия, вызванная поражением верхнего мотонейрона, с нормальной чувствительностью
Нормальная чувствительность делает этиологию спинного мозга менее вероятной. Следует подозревать следующее.
• Билатеральное заболевание мозга.
- Парасагиттальное поражение (например, менингиома). Классически двусторонняя диплегия нижних конечностей, так как парасагиттальный сегмент проекции тела на двигательную область коры головного мозга отвечает за нижние конечности.
- Множественные инсульты в обоих полушариях головного мозга.
• Болезнь мотонейрона. Сочетание признаков поражения ВМН и НМН (истощение или фасцикуляция) является классическим для болезни мотонейрона, однако некоторые варианты (первичный латеральный склероз) предполагают чисто поражение ВМН.
• Наследственный спастический парапарез.
• Спондилотическая цервикальная миелопатия. Редко может сопровождаться только неявными сенсорными признаками.
В. Слабость, вызванная нарушением верхнего мотонейрона, с необычным распределением
Этот диагноз нельзя поставить, используя обычный подход. Обратите внимание на следующее.
• Множественные инсульты, затрагивающие разные бассейны мозга.
• Рассеянный склероз. Предполагайте рассеянный склероз у более молодого пациента (часто 18-50 лет) с поражением центральной нервной системы в нескольких анатомических местах (распространение в пространстве), возникшим в разное время (распространение во времени). Это демиелинизируюшее заболевание может поразить любую часть центральной нервной системы, вызывая подострый поперечный миелит (двустороннее поражение ВМН ниже уровня спинного мозга), нарушение координации, неврит зрительного нерва (расстройство зрения с болью при движениях глазных яблок и относительный афферентный зрачковый дефект), парез взгляда или различные варианты сенсорных нарушений. Признаки поражения НМН отсутствуют. На контрастной МРТ головного и спинного мозга видны поражения белого вещества, распространенные в пространстве (есть некоторые типичные места) и во времени (например, одновременно присутствуют как старые, так и новые поражения). Люмбальная пункция может выявить олиго-клональные полосы в спинномозговой жидкости, хотя сейчас это делается реже (см. диагностические критерии МакДональда).
• Состояние, имитирующее рассеянный склероз. Ряд состояний имитируют рассеянный склероз, включая оптикомиелит, волчанку и др. Их подробное обсуждение выходит за рамки этой книги.
• Болезнь мотонейрона (боковой амиотрофический склероз) поражает как ВМН в коре головного мозга, так и клетки переднего рога. Это приводит к классическому парадоксу смешения признаков поражения НМН (выраженное истощение, фасцикуляция) и ВМН в одном и том же миотоме. Фасцикуляцию лучше всего искать на языке в состоянии покоя. Нарушения чувствительности не наблюдаются, в отличие от рассеянного склероза. Обратите внимание, что болезнь мотонейрона принадлежит к гетерогенной группе заболеваний, при некоторых из них наблюдается классическая смесь поражений ВМН и НМН, менее распространенными вариантами являются поражение исключительно НМН или ВМН. Результаты электронейрографии в норме, а по результатам электромиографии наблюдается денервация. Для исключения отличительных признаков может понадобиться визуализация.
Слабость, вызванная поражением нижнего мотонейрона
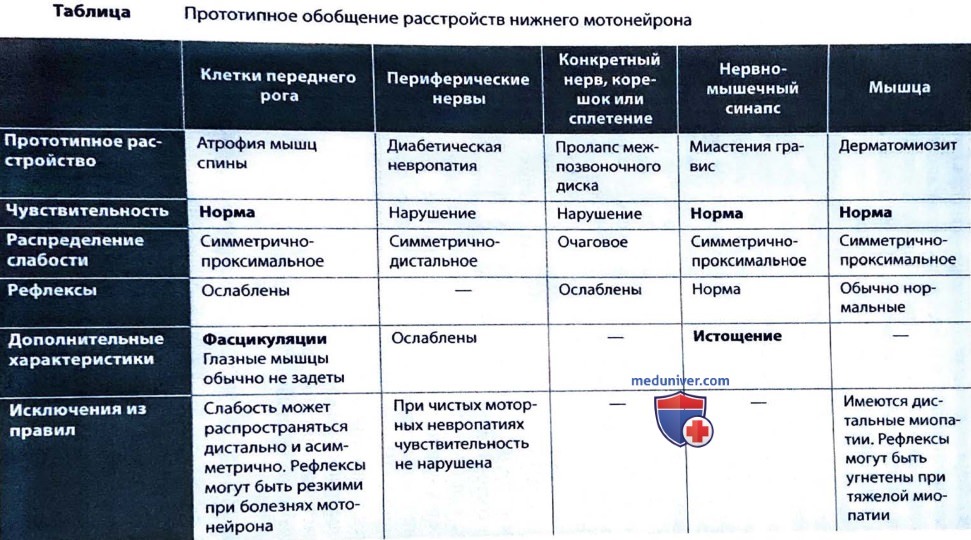
Слабость, вызванная поражением НМН, возникает в результате нарушения в клетках переднего рога, нервном корешке, сплетении, периферическом нерве, нервно-мышечном синапсе или мышцах. Чтобы разобраться, лучше всего сначала подумать о прототипном расстройстве каждого компонента нейрооси и только после этого рассмотреть исключения. Далее представлен подход к слабости.
Примечание о длительности.
• Большинство расстройств НМН развиваются за несколько недель или месяцев.
• Острая слабость, вызванная поражением НМН (наступает за несколько дней), указывает на СГБ или острое сдавление нерва (например, пролапс диска и синдром конского хвоста). Миастения гравис может сопровождаться обострением хронической слабости.
• Начало без явных симптомов в детстве или в среднем возрасте, очень медленное прогрессирование или отягощенный семейный анамнез: указывает на наследственные причины, например спинальную мышечную атрофию и болезнь Шарко-Мари-Тута.
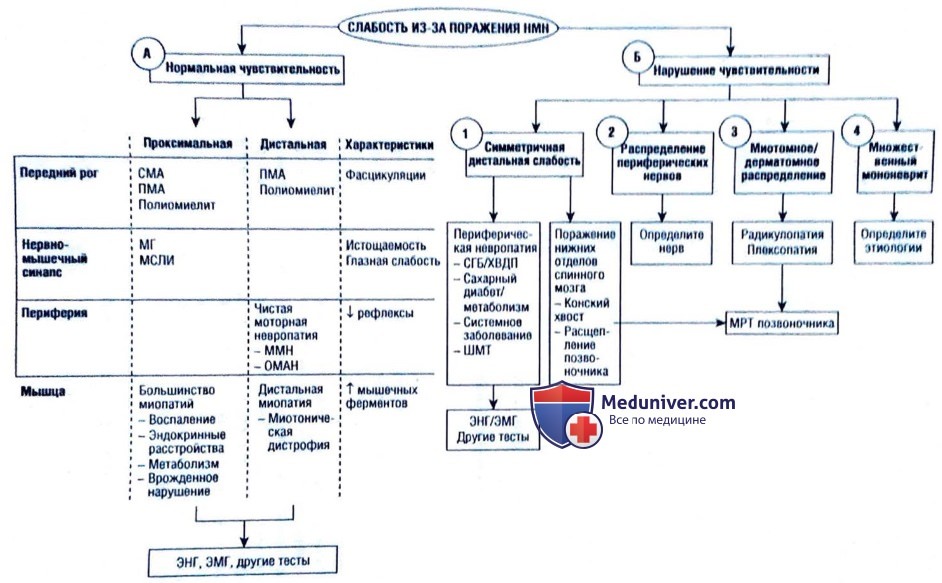
А. Слабость, вызванная поражением нижнего мотонейрона + нормальная чувствительность
Нормальная чувствительность делает периферическую невропатию менее вероятной, за исключением некоторых чистых моторных невропатий. Этиологии имеют характерные клинические признаки, хотя часто требуются электронейрография и электромиография.
Нервно-мышечный синапс
• Миастения гравис. Переменная мышечная слабость, птоз, офтальмоплегия и/или бульбарная слабость (дисфагия). Истощаемость является ключевой характеристикой. Мышцы сильнее ослаблены после повторяющихся движений, птоз сильнее выражен после того, как пациент продолжительно смотрит вверх, а сильная слабость наблюдается в конце дня. Рефлексы и чувствительность не нарушены. Дыхательная недостаточность является признаком тяжелой миастении гравис. Это аутоиммунное заболевание, вызванное формированием антител к синаптическим ацетилхолиновым рецепторам.
Исследования:
- Антитела к ацетилхолиновым рецепторам, антитела к мышечноспецифической киназе (анти-MUSK).
- Повторяющаяся нервная стимуляция демонстрирует реакцию убывания при повторной стимуляции.
- КТ грудной клетки для обнаружения тимомы
• Миастенический синдром Ламберта-Итона. Клинические признаки довольно сильно отличаются от миастении гравис. В отличие отмиастении гравис, слабость проявляется при физических нагрузках, более выражена в нижних конечностях, и офтальмоплегия встречается реже. Могут наблюдаться вегетативные симптомы, например сухость глаз или эректильная дисфункция. Это паранеопластическое расстройство и до 50% случаев связано с мелкоклеточным раком легких.
Исследования:
- Антитела к потенциалзависимым кальциевым каналам
- Повторяющаяся нервная стимуляция демонстрирует увеличение амплитуды после нагрузки.
- Анализы для определения рака
Мышца
Характерными особенностями мышечных заболеваний являются повышенный уровень мышечных ферментов (креатининкиназа и альдолаза) и миопатическая картина на электромиографии.
Слабость проксимальных мышц. В большинстве случаев миопатия сопровождается слабостью проксимальных мышц.
• Инфекция (дерматомиозит и полимиозит). Характерные кожные признаки дерматомиозита включают в себя гелиотропную периорбитальную сыпь, папулы Готтрона, «руку механика» и светочувствительную сыпь с шалеобразным распределением. При полимиозите такие признаки отсутствуют. Миалгия может быть признаком и полимиозита, и дерматомиозита. Это паранеопластические расстройства.
P.S. Миозит с включениями — еще одна воспалительная миопатия, весьма отличается от полимиозита и дерматомиозита. Он развивается постепенно и сопровождается асимметричной (по сравнению с симметричной), проксимальной и дистальной (по сравнению с проксимальной) мышечной слабостью, особенно в отношении мышц-сгибателей пальцев и квадрицепсов. Может развиться дисфагия, но миалгия минимальна. При обследовании наблюдаются атрофия и гипорефлексия. КК в 10 раз меньше нормального уровня и может быть нормальной.
Исследования:
- Антитела, например АН А, антитела к Jo-1 и др.
- Может потребовать проведение мышечной биопсии.
- Анализы на наличие злокачественной опухоли
• Эндокринные расстройства. Проксимальная миопатия — признак болезни Кушинга (включая ятрогенную стероидную миопатию), гипо- и гипертиреоза. Ищите другие клинические признаки этих заболеваний.
Исследования:
- Функциональные тесты щитовидной железы.
- Исследования по клиническим подозрениям
• Нарушение метаболизма. Алкоголь и статины.
• Наследственная патология. Мышечные дистрофии различаются по генетике, степени тяжести, возрасту возникновения и распределению слабости. Их наличие можно предполагать по возникновению в детстве или в среднем возрасте и по отягощенному семейному анамнезу. Может быть псевдогипертрофия задней части голени.
Исследования:
- Мышечная биопсия.
- Генетические тесты
Дистальная слабость
Существует ряд генетических дистальных миопатий, самой распространенной из которых является миотоническая дистрофия.
• Миотоническая дистрофия. Это расстройство экспансии тринуклеотидных повторов, которое может проявиться в младенчестве, детстве или в возрасте от 20 до 40 лет. Его отличительная черта — это миотония, т.е. замедленное расслабление мышц после сокращения. Захваченный палец медленно отпускается (миотония захвата), а постукивание возвышения большого пальца приводит к отведению большого пальца с медленным расслаблением (миотония постукивания). У пациентов наблюдается слабость из-за нарушения НМН (в основном дистальная, проксимальная при миотони-ческой дистрофии 2-го типа), боль в мышцах, характерный скорбный взгляд (из-за истощения мимических мышц) и залысина. К экстраневро-логическим типам слабости относятся кардиомиопатия и аритмия, эндокринная болезнь и катаракта.
Исследования:
- На электромиографии видна миотония.
- Генное тестирование.
- Эхокардиография
Клетки переднего рога
Моторные признаки в этих расстройствах несколько гетерогенны:
• Спинальная мышечная атрофия. Генетическое нарушение, приводящее к дегенерации клеток переднего рога. Большинство типов спинальной мышечной атрофии наступает в младенчестве, но имеются и некоторые типы с развитием в более позднем возрасте. Характерны фасцикуляция, выраженное истощение и бульбарная слабость.
Исследования:
- Мышечная биопсия.
- Генетические тесты.
• Болезнь мотонейрона. В некоторых вариантах (например, прогрессирующая мышечная атрофия) проявляются только прогрессирующие признаки поражения ИМИ без дисфункции ВМН.
Исследования:
- Электронейрография: нормальное проведение.
- Электромиография: невропатическая картина.
• Состояние после полиомиелита. Полиомиелит разрушает клетки переднего рога (проксимальные или дистальные) и вызывает истощение и слабость, вызванную поражением ИМИ. Обычно это инфекция позднего детского возраста. Полиомиелит дикого типа устранен в большинстве стран.
Периферические нервы
Большинство нарушений периферических нервов сопровождаются нарушением чувствительности. Исключения, при которых чувствительность не нарушается:
• Мультифокальная моторная невропатия. Подострая асимметричная очаговая слабость верхних конечностей, вызванная нарушением НМН (истощение, фасцикуляция, нормальные или угнетенные рефлексы), чувствительность не нарушена. Это состояние имитирует болезнь мотонейрона.
Исследования:
- Электронейрография: демиелинизация с блокадой проведения.
- Анализ на наличие антител к GM1 может быть положительным
• Вариант СГБ (острая моторная аксональная невропатия).
- Электронейрография: картина аксональной невропатии.
• Болезнь Шарко-Мари-Тута. Сенсорное обследование может быть сомнительно нормальным.
Б. Слабость, вызванная поражением нижнего мотонейрона + нарушение чувствительности
Это нарушения периферических нервов, корешков или сплетения. Распределение слабости имеет диагностическое значение.
1. Симметричная дистальная слабость, вызванная поражением НМН.
2. Слабость/онемение в системе периферического нерва.
3. Слабость/онемение в дерматомном/миотомном распределении.
4. Множественный мононеврит: картина расстройства предполагает, что задето несколько периферических нервов.
1. Симметричная дистальная слабость, вызванная поражением нижнего мотонейрона
Периферическая невропатия. Симметричная дистальная слабость, вызванная поражением НМН, с потерей чувствительности в распределении типа «перчатки и чулки». Изменения чувствительности могут быть более выраженными, чем моторная слабость. Из подобных заболеваний только СГБ проявляется остро. Остальные состояния хронические
• СГБ. Симметричная восходящая слабость, вызванная поражением НМН, арефлексия и нарушения чувствительности, прогрессирующие в течение 1-2 нед. Может быть предшествующая инфекция (например, диарея). Степень слабости варьирует от легкой до неспособности ходить и дыхательной недостаточности, требующей интубации; пациенты должны находиться под наблюдением на предмет признаков дыхательной недостаточности (ежедневно измеряйте форсированную жизненную емкость легких или разрежение в дыхательных путях на вдохе). К вариантам СГБ относится синдром Миллера-Фишера, который сопровождается тремя признаками: офтальпоплегия, атаксия и арефлексия.
Исследования:
- Электронейрография: демиелинизация или аксональная картина.
- Электромиография: невропатическая картина.
- Цереброспинальная жидкость: повышенный уровень белка с нормальным числом лейкоцитов (белково-клеточная диссоциация).
- Антитела к GQ1b при синдроме Миллера-Фишера
• Хроническая воспалительная демиелинизирующая полиневропатия. Его особенности схожи с СГБ, но, в отличие от монофазного течения при СГБ, хроническая воспалительная демиелинизирующая полиневропатия имеет медленно прогрессирующее или рецидивирующее течение (>8 нед).
Исследования:
- Электронейрография: демиелинизация.
- Цереброспинальная жидкость: как при СГБ.
• Метаболические невропатии. Диабетическая периферическая невропатия, дефицит В12, алкоголь, химиотерапия или воздействие тяжелых металлов.
Исследования:
- Уровень глюкозы натощак/гликированный гемоглобин.
- Витамин В12
• Системные заболевания. Хроническая ВИЧ-инфекция, гипотиреоз или амилоидоз.
Исследования:
- Тестирование на ВИЧ.
- Исследование гормональной активности щитовидной железы
• Наследственное нарушение. Болезнь Шзрко-Мари-Тута (наследственная моторная и сенсорная невропатия) представляет собой медленно прогрессирующую перифериче-скую невропатию, возникающую в детстве. Могут наблюдаться полая стопа, двусторонне отвислая стопа и атрофия передних мышц бедра.
Поражение нижних отделов спинного мозга. Следует подозревать при билатеральной слабости и онемении нижних конечностей, верхние конечности не задеты:
• Синдром конского хвоста. Поскольку спинной мозг заканчивается на уровне U пережатие позвоночного канала ниже уровня Ц со сжатием выходящих нервных корешков приводит к билатеральной слабости нижних конечностей, вызванной поражением ИМИ. Возникает острое поражение с болью в спине и пояснице, билатеральной слабостью и онемением нижних конечностей и дисфункцией мочевого пузыря. Этиологии включают острый пролапс центрального диска, сжатие метастатической опухолью и эпидуральным абсцессом.
Исследования:
- МРТ позвоночника
• Расщепление позвоночника. Это врожденный дефект нервной трубки. При осмотре спины пациента может быть обнаружена ямочка или пучок волос.
Исследования:
- МРТ позвоночника
2. Распределение периферических нервов
Определите задетый периферическим нерв по модели нарушения (моторное или сенсорное). Например, слабость руки, вызванная поражением НМН, может быть обусловлена патологией срединного, локтевого и лучевого нерва.
Отличие от поражения нервного корешка. Нужно тщательно разграничить поражение периферического нерва и нервного корешка. Например, одностороннее изолированное свисание стопы из-за поражения НМН (слабое тыльное сгибание голеностопа) может быть вызвано поражением общего малоберцового нерва или корешка на уровне L5. Вот как можно различить эти поражения.
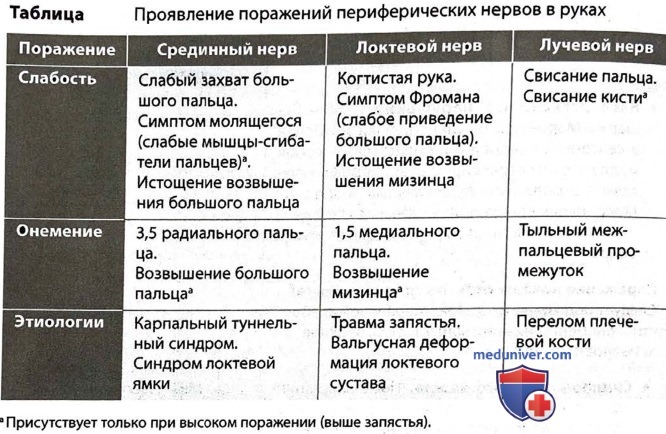
P.S. Это относится только к свисанию стопы из-за поражения НМН без слабости в других мышцах и соответствующей модели потери чувствительности. Если есть слабость в других мышцах, предполагайте поражение пояснично-крестцового сплетения, седалищного нерва (потеря ахиллова рефлекса, слабые мышцы ног, квадрицепсы и приводящие мышцы не задеты) и полиневропатии (сахарный диабет, болезнь Шарко-Мари-Тута и т.д.). Нормальная чувствительность указывает на болезнь мотонейрона, миопатию и болезнь Шарко-Мари-Тута. Если есть признаки ВМН, предполагайте болезни спинного мозга или коры головного мозга.
• Найдите мышцу, к которой присоединяется нервный корешок на уровне L5, но не общий малоберцовый нерв. Отведение бедра и выворот лодыжки соответствуют картине. Эти действия возможно выполнить при поражении общего малоберцового нерва, но они ослаблены при поражении нервного корешка на уровне L5.
• Проанализируйте картину потери чувствительности. Потеря чувствительности обычно более обширная при поражении общего малоберцового нерва и распространяется на боковую часть голени и всю переднюю часть стопы (это менее надежно, чем моторные симптомы).
3. Миотомное/дерматомное распределение
Локализуется в корешке или сплетении. Возможные этиологии.
• Сжатие нервного корешка выпавшим межпозвоночным диском (острый приступ с болью), опухолью, эпидуральным абсцессом и т.д..
• Диабетическая амиотрофия. Микроваскулит, поражающий нервные корешки, как правило, у недавно диагностированных пациентов или при хорошо контролируемом сахарном диабете. Боль возникает асимметрично и в отдельных очагах, после чего следуют слабость и потеря массы тела. Поражение может распространиться на несколько нервных корешков.
• Невралгическая амиотрофия (синдром Персонейджа—Тернера). Подострый приступ сильной боли и очаговой слабости на уровне С5-С6 (обычно), односторонний или двусторонний ± сенсорные симптомы и мышечная атрофия.
• Травма. Например, авульсия корешка в результате дорожно-транспортного происшествия.
• Результат лучевой терапии.
Исследования. Обычно сюда входит МРТ позвоночника (для оценки очагового сжатия). Электронейрография и электромиография могут показать характерные результаты при диабетической или невралгической амиотрофии.
4. Множественный мононеврит
Множественный мононеврит предполагает поражение двух или более периферических нервов в отдельных частях тела. Возможные этиологии.
• Сахарный диабет.
• Васкулит. АНЦА-ассоциированный васкулит (например, гранулематоз с полиангиитом Вегенера, эозинофильный гранулематоз с полиангиитом Чэрджа—Стросс), узелковый полиартериит, волчанка.
• Инфекция. Например, ВИЧ и проказа.
• Инфильтративные заболевания. Например, амилоидоз и саркоидоз.
P.S. Используя полученные знания, запишите свой подход к клиническому случаю в началеданной статьи на сайте, ПРЕЖДЕ ЧЕМ читать дальнейшее обсуждение.
б) Обсуждение случая. Где находится поражение? Распознайте ключевые признаки проявления. Во-первых, слабость следует варианту поражения НМН с арефлексией и опускающимися подошвами; это делает маловероятными болезни головного мозга, его ствола или спинного мозга (за исключением синдрома конского хвоста). Во-вторых, чувствительность нарушена. Среди причин слабости, вызванных поражением НМН, только поражение периферических нервов, корешков и сплетений влияет на чувствительность. В-третьих, распределение слабости симметрично и дистально (спотыкание также предполагает свисание стопы). Все это, вместе взятое, позволяет локализовать поражение к периферическому нерву или нижним отделам спинного мозга.
Что собой представляет поражение? При периферической невропатии в течение недели развивается только СГБ; другие этиологии (например, диабетическая невропатия и метаболизм) являются более хроническими. Заболевание спинного мозга — это отличительный признак. Синдром конского хвоста следует рассматривать, в частности, при болях в спине или дисфункции сфинктера (признаки поражения ВМН не ожидаются, так как такое поражение возникает ниже окончания спинного мозга на уровне LJ; сделайте ректальное обследование на предмет анального тонуса. Поперечный миелит (например, рассеянный склероз) может имитировать длительность и признаки поражения НМН при СГБ, при этом признаки поражения ВМН развиваются позже. При миастении гравис длительность схожа, но слабость истощаемая, а чувствительность и рефлексы остаются в норме.
Существуют различные подтипы СГБ, в том числе демиелинизирующая и аксональная форма, а также вариант с доминантой черепных нервов (синдром Миллера-Фишера). Электронейрография и электромиография позволяют выявить важную информацию о демиелинизации или дефектах аксонального проведения. Люмбальная пункция характеризуется повышенным содержанием белка при нормальном количестве лейкоцитов.
Гиповентиляция распространена при СГБ. Сделайте анализ газов крови на задержку углекислого газа и отслеживайте форсированную жизненную емкость легких и/или разрежение в дыхательных путях на вдохе. Пациентам с респираторной недостаточностью потребуются интубация и механическая вентиляция.
в) Основные концепции:
1. Слабость из-за поражения ВМН может быть вызвана поражением головного мозга, ствола головного мозга или спинного мозга. Распределение слабости (гемипарез, парапарез или необычное распределение), сторона любого паралича черепных нервов (ипсилатеральный или перекрестный гемипарез) и наличие других признаков коры или ствола головного мозга помогают локализовать поражение.
2. Слабость из-за поражения НМН может быть вызвана заболеванием клеток переднего рога, корешка, сплетения, периферического нерва, нервно-мышечного синапса или мышцы. Важными отличительными признаками являются наличие или отсутствие нарушений чувствительности, распределение слабости (проксимальное и дистальное, симметричное и очаговое), нормальные или ослабленные рефлексы и истощаемость.
3. Длительность слабости помогает определить ее этиологию. Сверхострое течение предполагает сосудистую этиологию.
г) Часто возникающие ошибки:
1. Острый инсульт — это клинический диагноз, а КТ головного мозга может быть в норме. Не нужно делать КТ головного мозга «для исключения острого инсульта».
2. Существует иерархия клинических результатов; некоторые из них более надежны, чем другие. К «жестким» (т.е. надежным) признакам относятся тонус, рефлексы, состояние подошв, фасцикуляция и истощаемость. Оценка силы мышц и распределение слабости — промежуточные признаки. Чувствительность — мягкий признак; картина потери чувствительности позволяет утвердить, но не отрицать жесткие признаки.
д) Вопросы:
1. ДУМАЙТЕ! Шейная миелопатия может походить на ряд других поражений. Вы сталкивались с пациентом с шейной миелопатией? Какие симптомы у него проявлялись?
2. ОБСУЖДАЙТЕ! Основываясь на алгоритме, представленном в этой главе, напишите, как бы вы лечили пациента со свисанием стопы. Обсудите вопрос в малых группах и уточните написанное.
3. ИССЛЕДУЙТЕ! Инсульты проявляются по-разному, в зависимости от пораженной части мозга или ствола мозга. Ознакомьтесь с клиническими проявлениями следующих типов инсультов: а) инсульт каротидного бассейна; б) инсульт вертебрально-базилярного бассейна; в) лакунарный инсульт.
4. ДВИГАЙТЕСЬ ДАЛЬШЕ! Редко поражения вдоль нейрооси могут представлять собой чисто потерю чувствительности с легкой моторной слабостью или без нее. К ним относятся мононевролатии (например, легкий карпальный туннельный синдром), полиневропатии (например, сахарный диабет), поражения спинного мозга (сирингомиелия), поражения ствола головного мозга (классический латеральный медуллярный синдром) и редко — поражения головного мозга (например, изолированное поражение сенсорной зоны коры головного мозга). Как различаются эти поражения по распределению потери чувствительности и как их можно отличить?
Видео урок по синдрому Лаберта-Итона
- Читать далее "Алгоритм диагностики причины паралича черепного нерва"
Редактор: Искандер Милевски. Дата публикации: 2.6.2022
- Алгоритм диагностики причины потери сознания (обморока, судорожного припадка)
- Алгоритм диагностики причины головокружения
- Алгоритм диагностики причины слабости в руке и/или ноге (конечности)
- Алгоритм диагностики причины паралича черепного нерва
- Алгоритм диагностики причины покраснения глаз и потери зрения
