Безболевая ишемия миокарда - диагностика, лечение, прогноз
Прогностическая значимость и механизмы безболевой ишемии миокарда вызывают большой интерес на протяжении 30 лет. Согласно классификации Cohn PF и соавт., выделяют три группы больных с безболевой ишемией миокарда (ББИМ). Первый и наиболее редкий тип безболевой ишемии миокарда (ББИМ) наблюдается у полностью бессимптомных больных с обструктивной КБС, которая может быть тяжелой. У этих людей никогда не бывает стенокардии, более того, некоторые больные ББИМ 1 типа не ощущают боль даже в остром периоде ИМ.
Эпидемиологические исследования внезапной смерти (ВС), а также клинические и патологоанатомические исследования лип с безболевым ИМ и хронической стенокардией показали, что многие пациенты с распространенной обструкцией КА никогда не испытывали стенокардии ни в одной из общепризнанных форм (стабильная, нестабильная, вариантная). Больные с ББИМ I типа, по-видимому, имеют нарушения в «ангинозной системе предупреждения». ББИМ II типа встречается у больных с ИМ в анамнезе. Третья и наиболее часто встречающаяся форма, обозначаемая как ББИМ III типа, наблюдается у пациентов с обычными формами хронической стабильной, нестабильной и вариантной стенокардии.
При мониторировании у больных с данным типом безболевой ишемии миокарда (ББИМ) одни эпизоды ишемии сопровождаются дискомфортом в груди, другие нет, т.е. являются эпизодами бессимптомной («немой») ишемии. У таких больных общую ишемическую нагрузку оценивают по суммарной продолжительности всего периода ишемии (как болевого, так и безболевого).
а) Амбулаторная электрокардиография. Амбулаторное мониторирование ЭКГ позволило выявить высокую распространенность ББИМ III типа, которая наблюдается у каждого третьего больного стабильной стенокардией, получающего соответствующую терапию. Стало очевидным, что учет только приступов стенокардии не позволяет адекватно оценить частоту возникновения значимых эпизодов ишемии миокарда.
Роль повышенной потребности миокарда в O2 в генезе ишемии миокарда исследовали с помощью измерений ЧСС и АД в амбулаторных условиях в периоды времени, предшествующие эпизодам ББИМ. В одном исследовании 92% всех эпизодов ишемии были безболевыми, при этом в 60-70% случаев их появлению предшествовало значительное увеличение ЧСС и АД. Отмечен параллелизм между ростом эпизодов ББИМ и циркадными изменениями ЧСС и АД.
В этом и ряде других исследований было показано, что важную роль в генезе ББИМ играет повышение потребности миокарда в O2, однако у некоторых больных решающую роль в возникновении как болевых, так и безболевых эпизодов может играть снижение доставки СУ. Как показали исследования, выполненные с применением амбулаторного мониторирования ЭКГ и нагрузочного тестирования, механизмы, лежащие в основе возникновения ишемии, могут быть различными, совпадение результатов амбулаторной ЭКГ и ОФЭКТ в исследовании ACIP составляло только 50%. При диагностике ББИМ эти два методических подхода, по-видимому, должны дополнять друг друга.
Преходящее снижение сегмента ST > 0,1 мВ продолжительностью > 30 сек в норме встречается редко. У больных с установленной КБС наблюдается сильная корреляция между такими эпизодами снижения сегмента ST и независимо полученными данными о нарушениях регионарной перфузии миокарда и ишемии, определяемых по поглощению рубидия-82 при ПЭТ. У больных с ББИМ III типа дефекты перфузии во время болевых и безболевых эпизодов снижения сегмента ST возникают в одних и тех же зонах миокарда.
Безболевая ишемия миокарда (ББИМ) III типа чрезвычайно широко распространена. Анализ данных амбулаторного мониторирования ЭКГ у больных КБС, имеющих как болевую, так и безболевую ишемию миокарда, показал, что 85% амбулаторных эпизодов ишемии протекают без боли в груди, а 66% приступов стенокардии не сопровождаются снижением сегмента ST. Частота эпизодов настолько высока, что явная стенокардия, как полагают, является лишь «верхушкой ишемического айсберга». Среди больных стабильной КБС, обследованных в период 1-6 мес после госпитализации по поводу ОКС, стенокардия при нагрузке наблюдалась лишь у 15%, снижение сегмента ST — у 28%, а обратимые дефекты перфузии миокарда при сцинтиграфии с таллием — у 41%. Эпизоды ББИМ выявляли у 30% больных, получавших лечение по поводу стенокардии; при СД распространенность эпизодов была выше.
Болевые и безболевые эпизоды снижения сегмента ST имеют циркадный ритм возникновения и наиболее часто наблюдаются в утренние часы. Появление безболевых эпизодов снижения сегмента ST в ночные часы почти всегда служит индикатором двух- или трехсосудистого поражения либо стеноза ЛГКА.
Фармакологическое препараты, уменьшающие частоту или полностью устраняющие эпизоды болевой ишемии (например, нитраты, β-АБ, антагонисты кальция), оказывают такое же влияние на эпизоды безболевой ишемии миокарда (ББИМ).
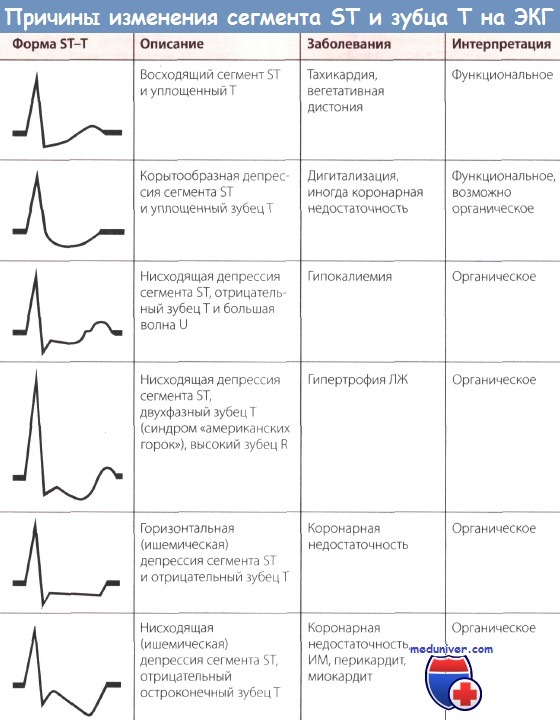
б) Механизмы безболевой ишемии миокарда (ББИМ). До сих пор не установлено, почему одни больные при появлении безусловно доказанной ишемии испытывают боль в груди, другие — нет. Предполагается, что ББИМ связана с особенностями как центральных, так и периферических механизмов проведения боли. Результаты изучения церебрального кровотока с помощью ПЭТ при болевой и безболевой ишемии миокарда указывают на различия в реакции ЦНС на афферентные сигналы. В частности, сверхактивация воротного механизма афферентных импульсов в таламусе может ослаблять активацию коры головного мозга, необходимой для восприятия болевых ощущений в сердце.
Автономная нейропатия также может быть причиной ослабления чувствительности к боли, связанной с ишемией. У некоторых больных бессимптомная ишемия может быть связана с повышенным высвобождением эндорфинов, однако результаты клинических исследований неоднозначны. Ряд исследователей полагает, что противовоспалительные цитокины ослабляют воспалительные процессы, которые могут участвовать в генезе кардиального болевого синдрома.
в) Прогноз безболевой ишемии миокарда (ББИМ). Несмотря на сохраняющиеся разногласия в оценках, существует достаточный объем данных о том, что эпизоды ишемии миокарда имеют прогностическое значение для больных КБС независимо от их болевого или безболевого характера. У бессимптомных пациентов (I тип) снижение сегмента ST при нагрузке является предиктором увеличения сердечной смертности в 4-5 раз по сравнению с пациентами без данного признака. Аналогично у больных стабильной стенокардией или перенесших ИМ ранее наличие таких признаков индуцируемой ишемии миокарда, как снижение сегмента ST или нарушение перфузии при нагрузочном тестировании, ассоциируется с неблагоприятным прогнозом независимо от наличия симптомов. Эта взаимосвязь особенно сильна, если ишемия возникает уже при низком уровне ФН.
В нескольких исследованиях, посвященных изучению прогностической значимости ББИМ, выявляемой при амбулаторном мониторировании ЭКГ у больных стабильной стенокардией (III тип), было показано, что наличие эпизодов ишемии, как болевых, так и безболевых, связано с неблагоприятными кардиальными исходами. Однако в других исследованиях не было отмечено связи между ББИМ при амбулаторном мониторировании и неблагоприятным прогнозом.
В подгруппе больных с признаками ишемии миокарда по данным стресс-теста ББИМ при холтеровском мониторировании рассматривают как достоверный предиктор смерти или ИМ. Больные с наличием ишемии по данным амбулаторного мониторирования ЭКГ чаще имеют многососудистую КБС, тяжелые проксимальные стенозы и сложный характер морфологических изменений, в т.ч. интракоронарный тромбоз, ульцерацию, эксцентрический тип поражения. Наличие тяжелой и комплексной КБС может отчасти объяснять очевидное независимое влияние на прогноз ББИМ, выявляемой при амбулаторном мониторировании.
Значительный технологический прогресс позволил получать при длительном амбулаторном мониторировании ишемии данные, более пригодные для оценки и более достоверные с точки зрения качества. Однако неизвестно, оправдываются ли затраты на дополнительное амбулаторное мониторирование ЭКГ помимо стандартного стресс-теста увеличением объема прогностической информации; скорее всего, нет. Оценка ЭКГ при нагрузке позволяет выявить большинство больных с эпизодами ишемии в условиях повседневной активности и остается наиболее важным скринирующим тестом для диагностики значимой КБС. Многих пациентов с ББИМ I типа выявляли по результатам бессимптомной положительной нагрузочной ЭКГ, которую проводили после ИМ. Есть все основания полагать, что у таких больных с нарушенной «ангинозной системой предупреждения» безболевая ишемия имеет такое же значение, как и болевая ишемия, поэтому превентивная терапия, КАГ и реваскуляризация должны быть сходными.
г) Лечение безболевой ишемии миокарда. Препараты, эффективные при болевой ишемии (например, нитраты, антагонисты кальция, β-АБ), также эффективно уменьшают или полностью устраняют эпизоды ББИМ. В ряде исследований показано дозозависимое снижение частоты, продолжительности и тяжести эпизодов ББИМ при приеме β-АБ.
Так, в исследовании ASIST (Atenolol Silent Ischemia Study Trial) через 4 нед приема атенолола на амбулаторной ЭКГ наблюдалось уменьшение количества эпизодов ишемии с 3,6 до 1,7 (р < 0,001) и их средней продолжительнос ти с 30 до 16,4 мин/48 час (р < 0,001). Коронарная реваскуляризация эффективно снижает как частоту приступов стенокардии, так и выраженность амбулаторной ишемии. В пилотном исследовании ACIP через 1 год после реваскуляризации признаки ишемии отсутствовали у 57% больных, тогда как при консервативном лечении, направленном на «устранение ишемии» или «устранение стенокардии», этот показатель составлял 31 и 36% соответственно (р < 0,0001).
«Агрессивная» вторичная профилактика с применением липидснижающих препаратов уменьшает выраженность ишемии при амбулаторном мониторировании.
Хотя необходимость контроля ишемии объективно доказана, пока окончательно не установлено, на какой из критериев следует ориентироваться при лечении — на симптомы или ишемию, оцениваемую с помощью амбулаторного мониторирования ЭКГ. При изучении эффективности бисопролола, нифедипина и их комбинации было показано, что, если у больных удавалось добиться полного устранения ишемии (как болевой, так и безболевой), также снижалась вероятность смерти, ИМ или уменьшалась потребность в реваскуляризации в связи со стенокардией.
Аналогично в исследовании ASIST ослабление как болевой, так и безболевой ишемии ассоциировалось с лучшей положительной динамикой таких первичных конечных точек, как смерть, успешная реанимация после ЖТ или ФЖ, ИМ, НС, потребность в реваскуляризации или ухудшение течения стенокардии. Однако в исследовании ACIP не было различий в исходах между группами больных, у которых тактика консервативного лечения была направлена на ишемию и на стенокардию. В противоположность этому у больных, перенесших реваскуляризацию, быстро наступающее ослабление ишемии ассоциировалось с улучшением исходов заболевания.
В частности, при лечении, направленном на стенокардию, частота случаев смерти или ИМ составляла 12,1%, при направленном на ишемию — 8,8%, а при проведении реваскуляризации — 4,7%; в последнем случае также наблюдали значительное снижение частоты случаев повторной госпитализации и потребности в реваскуляризации. При сохранении безболевой ишемии миокарда (ББИМ) после реваскуляризации риск кардиальных событий может быть более высоким, чем при полном отсутствии ишемии.
Учебное видео ЭКГ при стенокардии и виды депрессии сегмента ST
- Возврат в раздел сайта "кардиология"
Оглавление темы "Лечение стенокардии.":- Особенности коронарного шунтирования при болезни почек и сахарном диабете
- Особенности коронарного шунтирования при болезнях сосудов
- Особенности повторного коронарного шунтирования и реваскуляризации коронарных артерий
- Сравнение стентирования и коронарного шунтирования
- Советы по выбору между стентированием и коронарным шунтированием
- Трансмиокардиальная лазерная реваскуляризация при стабильной стенокардии
- Причины боли в груди с нормальной ангиограммой (синдрома стенокардии, синдрома Х)
- Клиника и анализы при синдроме стенокардии (синдроме Х)
- Лекарства и лечение синдрома стенокардии (синдрома Х)
- Безболевая ишемия миокарда - диагностика, лечение, прогноз
