Болезни почек как причина артериальной гипертензии (АГ)
Одной из задач начального обследования пациента является выявление вторичных форм артериальной гипертензии (АГ), что дает возможность вылечить значительную часть пациентов, особенно тех, кто страдает тяжелой или рефрактерной формой АГ.
Паренхиматозные заболевания почек относят к наиболее распространенным причинам вторичной артериальной гипертензии с частотой распространения 2-5%. Хронический гломерулонефрит — менее распространенная причина; гипертонический нефросклероз и диабетическую нефропатию рассматривают как частые причины ХЗП.
Частота хронических заболеваний почек (ХЗП), диагностируемой по снижению СКФ < 60 мл/мин/1,73 м2 или стойкой альбуминурии > 300 мг/сут, составляет 11% (n = 19,2 млн) среди взрослого населения США. Высокая распространенность АГ среди афроамериканцев, возможно, объясняет более высокую частоту терминальной стадии заболеваний почек при наличии АГ в качестве основной причины у 50% таких пациентов.
Как было отмечено ранее, микроальбуминурия (МАУ) = 30-300 мг/сут тесно связана с поражением органов мишений (ПОМ), поэтому ее следует определять с помощью анализа мочи у каждого вновь выявленного пациента с артериальной гипертензией (АГ). Только измерение уровня Кр в сыворотке считается недостаточным скрининговым тестом для диагностики поражения почек, особенно у пожилых пациентов.
Клиренс креатинина (ККр) необходимо рассчитывать по формуле Cockcroft-Gault или по уравнению MDRD (modification of diet in renal disease), учитывая возраст, пол и массу тела (МТ). Начавшись, болезни почек обычно прогрессируют; затем следует уменьшение фильтрационной поверхности почек, что ведет как к клубочковой, так и к системной АГ, которая, в свою очередь, вызывает склероз клубочков, запуская механизм прогрессирования болезни. Снижение уровня АД замедляет падение показателей СКФ.
Важным моментом считают раннюю диагностику повреждения почек, поскольку исключение причинных и негативных факторов может предотвратить неумолимое прогрессирование поражения почек. К числу негативных факторов относятся обструкция мочевыводящих путей, истощение эффективного циркулирующего объема, нефротоксические вещества и, что особенно важно, неконтролируемая АГ.

а) Острые заболевания почек как причина артериальной гипертензии (АГ). АГ может проявиться внезапным тяжелым инсультом почек, что отразится на экскреции почками натрия и воды и приведет к перегрузке объемом или уменьшению почечного кровотока (например, внезапная двусторонняя ишемия почек вследствие эмболии ХС), что вызовет активацию РААС (например, двусторонняя обструкция мочеточников). Устранение АГ очень важно у мужчин, страдающих хронической задержкой мочеиспускания, т.к. заболевание может проявиться ПН и резким повышением АД, однако оба эти состояния могут быть нивелированы путем устранения обструкции.
Некоторые формы васкулитов также способствуют быстрому прогрессированию заболеваний почек.
Два класса широко используемых препаратов — нестероидные противовоспалительные средства (НПВС) и ингибиторы РАС — могут внезапно ухудшить функцию почек у пациентов с уже существующими почечными заболеваниями. НПВС блокируют синтез простагландинов, которые выполняют функции вазодилататоров внутри почки. Ингибиторы РАС (ИАПФ и БРА) могут ускорить развитие ПН у пациентов с двусторонним реноваскулярным поражением, у которых почечная перфузия зависит от высокого уровня AT II.
б) Хронические болезни почек как причина артериальной гипертензии. Все хронические заболевания почек (ХЗП) связаны с высокой распространенностью АГ, которая способствует прогрессированию повреждений почек независимо от основной причины болезни почек. Контролирование АГ может замедлить или остановить прогрессирование ХЗП или ССО. Неопределенным остается вопрос целевых значений АГТ у пациентов с ХЗП.
В 3 крупномасштабных исследованиях интенсивное снижение АД < 125/75 мм рт. ст. не замедлило ухудшения функции почек в большей степени по сравнению с замедлением, достигнутым при стандартных целевых уровнях АД = 135/85 мм рт. ст..
Какие бы лекарства ни были выбраны для АГТ при сопутствующих ХЗП, особенно ИАПФ и БРА, необходимо с осторожностью снижать АД при возможно недиагностированной двусторонней реноваскулярной патологии, встречающейся у 20% пациентов с прогрессированием повреждений почек. Умеренное повышение уровня Кр сыворотки крови (в среднем на 30% от исходного уровня) прогнозирует лучшее сохранение почечной функции, по-видимому за счет успешного снижения внутриклубочкового давления.
У пациентов с диабетической нефропатией снижение высокого АД особенно важно для ослабления прогрессирования повреждения почек. Успешный контроль АГ у больных СД экономически эффективнее интенсивного контроля уровня сахара крови или снижения ГХС.
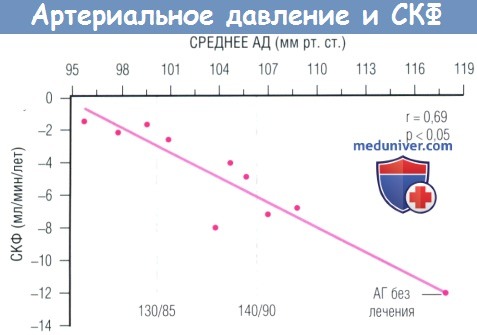
по данным 6 клинических исследований пациентов с диабетическим поражением почек и 3 исследований пациентов с недиабетической почечной патологией.
АГ — артериальная гипертензия.
в) Пациенты, находящиеся на гемодиализе. У пациентов в терминальной стадии заболевания почек, находящихся на гемодиализе, АГ служит достоверным фактором риска смерти. Вслед за первичным влиянием на увеличение объема жидкости АГ может осложниться накоплением эндогенных ингибиторов NOS и гиперсимпатикотонией.
Несмотря на вазоконстрикторные эффекты ренина и вазодепрессорное действие различных почечных гормонов, АД может оставаться чрезвычайно вариабельным и чувствительным к колебаниям объема жидкости. У пациентов, находящихся на поддерживающем гемодиализе каждые 48 час, повышенное АД снижается после завершения процедуры диализа, оставаясь пониженным в течение последующих 24 час, а на следующий день опять повышается в результате чрезмерной задержки жидкости. У этих пациентов только путем достижения сухого веса с помощью 8-часового ночного диализа удается контролировать АД.
г) Трансплантация почки. Удачная трансплантация почки может избавить пациента от первичной АГ, но возникают различные проблемы, приводящие к тому, что 50% реципиентов вновь становятся гипертониками в течение 1 года в связи со стенозом почечной артерии на стороне анастомоза, реакцией отторжения трансплантата, высокими дозами кортикостероидов и циклоспорина или такролимуса, избытком ренина, вырабатываемого второй собственной почкой.
Лечение ИАПФ или БРА может избавить от необходимости удаления собственной почки для облегчения АГ, вызванной непрерывной секрецией ренина. Происхождение донорской ночки также может играть определенную роль в развитии АГ у реципиента после трансплантации. Чаще всего АГ отмечается в тех случаях, когда у донора есть семейная предрасположенность к АГ или если донор умер от субарахноидального кровоизлияния, причиной которого могла быть АГ.
- Читать "Стеноз почечной артерии как причина артериальной гипертензии (АГ)"
Оглавление темы "Артериальная гипертензия.":- Сосудистые причины артериальной гипертензии (АГ)
- Гормональные причины артериальной гипертензии
- Механизмы развития болезней сердца от высокого давления
- Техника измерения артериального давления и его контроль дома
- Стратификация риска артериальной гипертензии и поражения органов мишений
- Болезни почек как причина артериальной гипертензии (АГ)
- Стеноз почечной артерии как причина артериальной гипертензии (АГ)
- Ренин-продуцирующие опухоли как причина артериальной гипертензии (АГ)
- Первичный избыток минералкортикоидов как причина артериальной гипертензии (АГ)
- Синдром Кушинга (Cushing) как причина артериальной гипертензии (АГ)
