Рекомендации по лечению ишемической болезни сердца (ИБС) у пожилых
а) Лекарственная терапия. Основными целями лечения стабильной стенокардии являются купирование симптомов с помощью нитратов, β-блокаторов, антагонистов кальция и, частично, ингибиторов свободных жирных кислот; а также снижение риска и замедление прогрессирования заболевания с помощью модификации образа жизни, гиполипидемических препаратов и аспирина. Мероприятия по вторичной профилактике должны включать вмешательства, эффективные в пределах ожидаемой продолжительности жизни. Наиболее целесообразны мероприятия с быстрыми эффектами, например модификация образа жизни, включая отказ от курения, повышение уровня физической активности и снижение массы тела.
У мужчин доказана эффективность аспирина, а у женщин, особенно пожилых, эффекты аспирина изучены недостаточно. Анализ баз данных регистров показал, что только часть пожилых пациентов с ССЗ или СД (19%) получает гиполипидемическую терапию статинами. Увеличение частоты приема статинов должно стать одним из направлений усилий по повышению качества медицинской помощи.
Прием гиполипидемических препаратов приводит к снижению частоты ССО только через несколько лет, причем большая часть данных получена в исследованиях вторичной профилактики статинами. В исследование HPS (Heart Protection Study) включили значительное количество женщин и пациентов старше 73 лет с ИБС и сопутствующими заболеваниями. В этом исследовании продемонстрировано снижение общей смертности в подгруппах женщин, пациентов старше 75 лет, пациентов с СД и пациентов без повышения ЛНП. В исследование PROSPER (Prospective Study of Pravastatin in the Elderly at Risk) было включено равное количество мужчин и женщин в возрасте 70-82 лет с ИБС или высоким ССР. В течение 3 лет лечения статинами достигнуто достоверное снижение частоты первичной конечной точки (смерть от ИБС, нефатальный ИМ и инсульт) и вторичной конечной точки (смерть от ИБС и нефатальный ИМ). Подгрупповой анализ показал эффективность вторичной, но не первичной профилактики статинами, а также эффективность терапии у мужчин, но не у женщин.
Снижение риска коррелировало с уровнем ЛВП, но не ЛИП или аполипопротеина (апо) В. В РКИ доказана низкая частота рабдомиолиза на фоне применения статинов. Однако при их применении вне жестких рамок клинических исследований частота рабдомиолиза, индуцированного статинами, оказалась выше. ФР развития миопатии на фоне применения статинов оказались пожилой возраст (старше 80 лет, в большей степени у женщин), небольшая костная масса и дряхлость, системные заболевания (включая хроническую почечную недостаточность, особенно обусловленную СД), послеоперационный период, одновременный прием некоторых лекарственных препаратов (фибратов, никотиновой кислоты, циклоспоринов, противогрибковых препаратов, макролидов, эритромицина, кларитромицина, нефазодона, верапамила, амиодарона), гипотиреоз и злоупотребление алкоголем. Частота миопатии возрастала с увеличением дозы статинов. В наблюдательном исследовании с участием 7924 пациентов из Франции, из которых 30% были старше 65 лет, показано, что на фоне терапии статинами в высоких дозах (аторвастатин 40-80 мг/сут, флувастатин 80 мг/сут, правастатин 40 мг/сут или симвастатин 40-80 мг/сут) в течение не менее 3 мес у 10,5% пациентов развивается боль в мышцах, причем частота ее ассоциируется с уровнем физической активности.
При этом 39% пациентов принимали анальгетики для уменьшения боли в мышцах, 38% не могли выполнять обычные повседневные действия умеренной интенсивности, а 4% не могли встать с кровати или работать. В исследовании продолжительностью 6 лет показано, что у пациентов с ИБС европеоидной расы (средний возраст на момент начала исследования 61 год) высокие дозы статинов снизили частоту осложнений ИБС, однако риск смерти от всех причин не уменьшился. Исследований, направленных на изучение результатов «агрессивного» снижения уровня липидов у пациентов с ИБС старше 65 лет и у женщин с ИБС, не проводили.
У пожилых пациентов симптомы миопатии, обусловленной статинами, сложно отличить от проявлений других скелетно-мышечных заболеваний. Кроме того, развившуюся миопатию врач может не выявить из-за когнитивных нарушений у пациента. Наиболее частые жалобы могут быть неспецифичными и по описанию напоминать таковые при гриппе, а жалобы на утомляемость — такие же частые, как и жалобы на боль в мышцах. Пожилым пациентам необходимо назначать наименьшую эффективную дозу статинов. Важно мониторировать признаки и симптомы миопатии, а в лабораторных анализах использовать низкие пороговые уровни. При оценке симптомов у пожилых пациентов может быть полезна оценка мышечной силы, включающая простой тест на способность встать со стула или подняться по ступенькам. «Агрессивная» гиполипидемическая терапия показана только отдельным пожилым, но не очень старым пациентам со значительной ожидаемой продолжительностью жизни и при условии постоянного мониторинга нежелательных явлений.
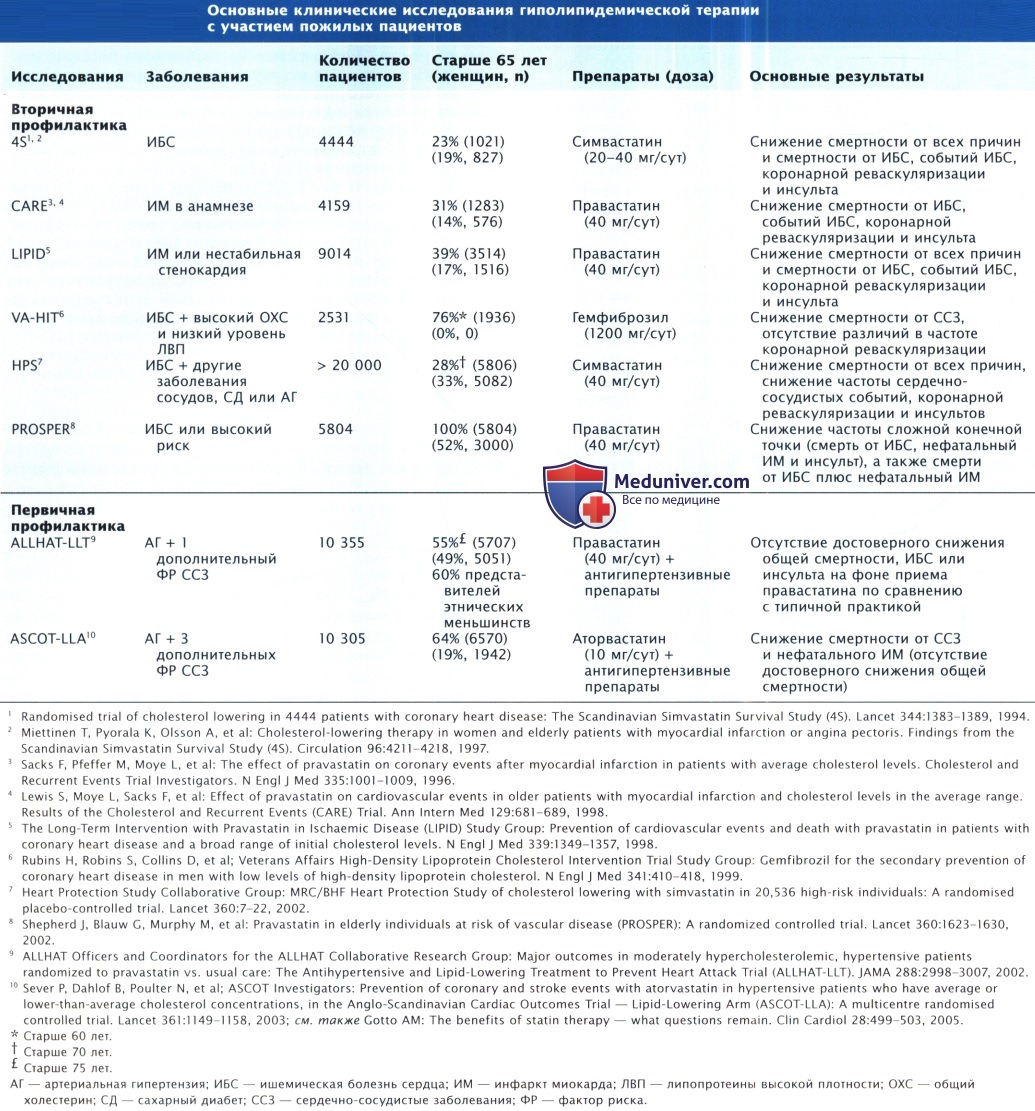
1. Применение статинов с целью первичной профилактики ИБС. В большинстве исследований применения гиполипидемической терапии с целью первичной профилактики пожилые пациенты не участвовали. В двух ранее проведенных крупных исследованиях применения статинов с целью первичной профилактики в одно включали мужчин не старше 64 лет, а в другое — не старше 73 лет. В исследовании ALLHAT (Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial) сравнивали различную ATT в комбинации с гиполипидемическими препаратами со стандартным подходом к лечению лиц с АГ и одним или неколькими дополнительными ФР ИБС. 50% участников исследования были старше 65 лет (n = 5707), а 60% пациентов были представителями этнических меньшинств. Ни в одной из подгрупп не обнаружили положительного эффекта применения статинов (превышающего эффекты коррекции АД), причем в группе вмешательства ХС снизился в меньшей степени, чем в ранее проведенных плацебо-контролируемых исследованиях.
В гиполипидемической части исследования ASCOT — ASCOT-LLA (Anglo-Scandinavian Cardiac Outcomes Trial — Lipid-Lowering Arm) оценили эффективность гиполипидемической терапии у пациентов с АГ в возрасте до 79 лет без повышенного уровня липидов, но с тремя и более дополнительными ФР ИБС. Это исследование остановили через 3,3 года вследствие выраженного снижения частоты комбинированной сердечнососудистой конечной точки, включавшей фатальные и нефатальные события без достоверных изменений смертности от всех причин. В подгруппах женщин, пациентов с СД, метаболическим синдромом, нормальной массой тела и без ССЗ в анамнезе положительного влияния статинов на ИБС не получено.
Нерешенные вопросы:
• Первичная профилактика статинами, особенно у женщин.
• Риск ИБС и смерти от ССЗ, ассоциированный с различными липидными фракциями (ЛВП, ЛНП и апо В).
• Эффективность вторичной профилактики статинами в отношении общей смертности и смертности от ИБС у женщин и представителей этнических меньшинств.
• Целевые уровни ЛВП.
• Оптимальные целевые уровни (и дозы) гиполипидемической терапии.
• Частота миалгии/миопатии, индуцированной статинами у пожилых пациентов.
• Недостаточное использование статинов в клинической практике.
• Влияние гиполипидемической терапии на цереброваскулярные заболевания.
б) Особые факторы, которые необходимо учитывать при назначении лекарственной терапии пожилым пациентам с ишемической болезнью сердца (ИБС). Выраженная вазодилатация, обусловленная быстрой абсорбцией, и пиковые эффекты изосорбида динитрата увеличивают риск ортостатической гипотензии, поэтому для ежедневного применения предпочтительнее препараты без резких пиков концентраций, например мононитраты или накожные формы, хотя их стоимость может быть очень высокой. В РКИ показано, что β-блокаторы повышают частоту депрессий, однако воздействие нелипофильных β-блокаторов (например, атенолола, надолола) на ЦНС может быть менее выраженным. У пожилых пациентов антагонисты кальция, особенно дигидропиридиновые, чаще вызывают отеки ног. Короткодействующие формы могут провоцировать или усиливать ортостатическую гипотензию, поэтому они противопоказаны для длительного применения. Верапамил может усиливать запоры, особенно у пожилых пациентов с низкой физической активностью. При наличии синдрома слабости синусового узла не показаны β-блокаторы и недигидропиридиновые антагонисты кальция. Пожилым женщинам не показана заместительная гормональная терапия (ЗГТ) с целью первичной профилактики или лечения ИБС.
У пожилых пациентов чаще отмечаются головокружение, запоры, тошнота, астения, головная боль, диспепсия и боль в животе — нежелательные явления нового деривата пиперазина — ранолазина, причем его эффектив-ность у женщин ниже, чем у мужчин.
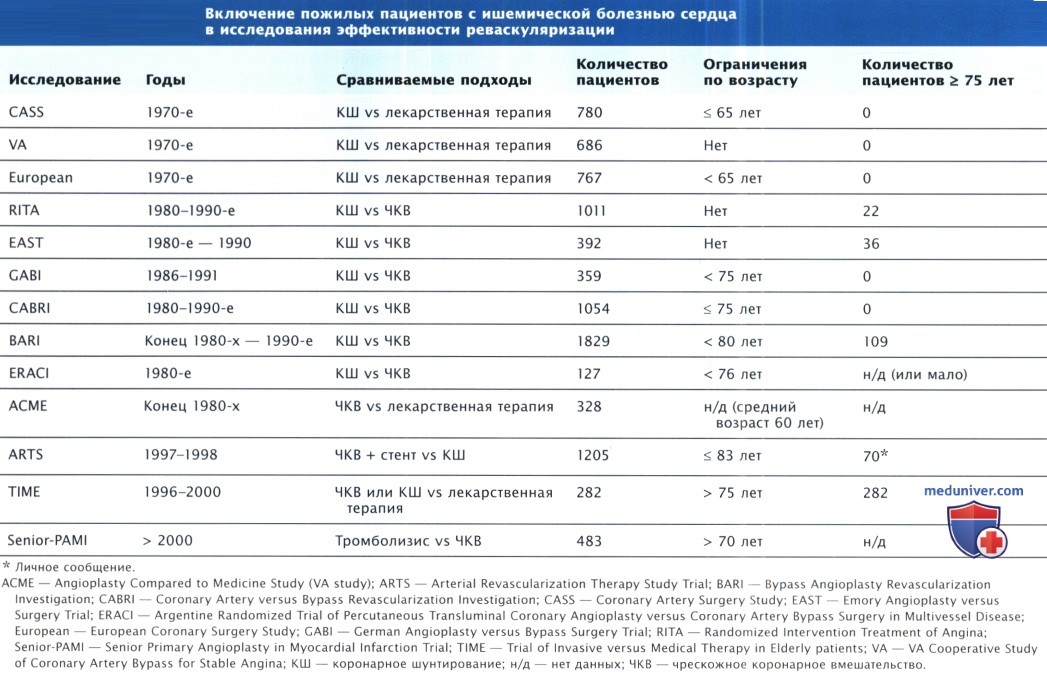
в) Реваскуляризация при ИБС у пожилых. Накоплен опыт проведения чрескожного вмешательства (ЧКВ) и коронарного шунтирования (КШ) у пожилых пациентов. Пациентам старше 65 лет проводят 50% всех ЧКВ и КШ, а 30% всех процедур реваскуляризации выполняют пациентам старше 70 лет, причем количество женщин, которым проводят реваскуляризацию, растет. В рандоминизированном клиническом исследовании (РКИ) продемонстрирована эффективность реваскуляризации, однако количество пожилых пациентов в этих исследованиях, как правило, ограниченно. В исследование BARI (Bypass Angioplasty Revascularization Investigation) включили 109 пациентов старше 75 лет с множественным поражением коронарных сосудов. У пациентов в возрасте 65-80 лет после КШ ранние заболеваемость и смертность были выше, чем после ЧКВ, однако после КШ снижение частоты приступов стенокардии оказалось более выраженным и потребность в повторных процедурах была меньше. После КШ чаще развивался инсульт (1,7% vs 0,2%), а после ЧКВ чаще наблюдали СН и отек легких (4,0% vs 1,3%). В этой тщательно отобранной группе с малым количеством женщин и представителей этнических меньшинств 5-летняя выживаемость превышала 80% после обоих вариантов реваскуляризации (86% после КШ и 81,4% после ЧКВ).
Информация об исходах у пожилых пациентов после реваскуляризации как части рутинной медицинской помощи содержится в клинических и медицинских базах данных. Эти пациенты, как правило, старше, у них поражено больше коронарных сосудов и больше сопутствующих заболеваний по сравнению с пациентами из РКИ, соответственно, и выше частота осложнений. Смертность в раннем периоде после КШ увеличивается с 2% у пациентов моложе 60 лет до 6-8% у пациентов старше 75 лет и достигает почти 10% у пациентов старше 80 лет. Наибольший риск смерти имеют пожилые женщины, что частично обусловлено сопутствующими заболеваниями. Серийное наблюдение пациентов после коронарного шунтирования (КШ) с фракцией выброса (ФВ) < 35% показало, что среди пожилых пациентов летальность в раннем послеоперационном периоде была выше, а у пациентов старше 75 лет 5-летняя выживаемость составила < 30%. Согласно базе данных Society of Thoracic Surgeons, у пациентов старше 90 лет послеоперационная летальность составляет 11,8%. Важным предиктором заболеваемости и смертности пожилых пациентов после коронарного шунтирования (КШ) является нарушение функции почек, обычно оцениваемое с помощью специальных алгоритмов, включающих пол и возраст.
г) Сравнение эффективности чрескожного коронарного вмешательства и коронарного шунтирования. Данные регистров свидетельствуют о том, что среди пациентов моложе 60 лет после ЧКВ риск госпитальной летальности составляет < 1%,среди пациентов старше 75 лет он возрастает до 4%, а у пациентов старше 80 лет — превышает 5%. Исследователи Northern New England Cardiovascular Disease Study Group представили предварительные нерандомизированные данные об эффективности реваскуляризации у 1700 пациентов старше 80 лет с поражением 2 или 3 коронарных сосудов (за исключением ЛГКА): после ЧКВ показатели госпитальной летальности и краткосрочной выживаемости оказались лучше, чем после КШ (3% и 6% соответственно). Однако выживаемость тех, кто пережил 6 мес после вмешательства, оказалась выше после КШ. ЧКВ проводили с помощью стентов без лекарственного покрытия, а КШ в 85% случаев выполняли с использованием АИК.
Также с возрастом увеличивается частота нефатальных осложнений реваскуляризации. У пациентов старше 75 лет ЧКВ ассоциируется с риском инсульта или комы в 1% случаев, а КШ — в 3-6%. В раннем послеоперационном периоде пожилые пациенты больше находятся на ИВЛ, больше нуждаются в поддержании инотропной функции и баллонной пластике аорты, имеют большую частоту ФП, кровотечений, делирия, почечной недостаточности, ИМ и инфекций по сравнению с пациентами молодого возраста. Показано, что применение N-аце-тилцистеина способствует профилактике нефропатии, индуцируемой контрастным веществом, вводимым при ЧКВ. Частота осложнений выше у пожилых женщин и пациентов, которым реваскуляризацию проводят но неотложным показаниям.
У пожилых пациентов после реваскуляризации кроме увеличения заболеваемости и смертности в раннем периоде также наблюдается увеличение продолжительности периодов нетрудоспособности и реабилитации. У пожилых пациентов риск развития послеоперационных когнитивных нарушений, определяемых с помощью нейропсихического тестирования, после КШ составляет 25-50%. В небольших РКИ при сравнении КШ с АИК и КШ без АИК отмечено либо улучшение когнитивных исходов, либо отсутствие различий. У пациентов среднего возраста различий в КЖ после применения этих подходов к КШ, как правило, не выявляют, в то время как у пожилых пациентов различия есть. Результаты метаанализа свидетельствуют, что у пожилых пациентов применение КШ без АИК способствует улучшению ранних исходов по сравнению с КШ с АИК.
При принятии решения об оперативном вмешательстве у пожилого пациента необходимо учитывать его когнитивные функции и потенциальную потребность в посторонней помощи дома, а также увеличение длительности госпитализации после операции. После оперативного вмешательства необходимо оценить нервно-психический статус для выявления депрессии.
В исследовании TIME сравнили эффективность инвазивной терапии (ЧКВ и КШ) и оптимальной лекарственной терапии у пациентов с ИБС старше 75 лет со стенокардией, рефрактерной к стандартной терапии. Хотя первоначальный анализ результатов, проведенный через 6 мес, выявил преимущества реваскуляризации, через год различий в эффективности не было. Реваскуляризация характеризовалась ранним риском смерти и осложнений, а оптимальная лекарственная терапия — риском поздних осложнений (госпитализаций и реваскуляризаций) без четких преимуществ какой-либо из этих стратегий. В это исследование было включено достаточное количество пациентов старше 75 лет и женщин (40%).
1. Особые факторы, которые необходимо учитывать при реваскуляризации у пожилых пациентов. В рекомендациях АСС/АНА по коронарному шунтированию (КШ) и чрескожному коронарному вмешательству (ЧКВ) сделано заключение, что возраст не должен быть единственным критерием для принятия решения относительно реваскуляризации. В процессе принятия решений необходимо учитывать индивидуальные прогностические данные, основанные на многих клинических факторах, и предпочтения самого пациента. Необходимо учесть и обсудить с пациентом вероятность потери трудоспособности и длительной госпитализации. Краткосрочные и долгосрочные эффекты необходимо рассмотреть в контексте ожидаемой продолжительности жизни и качества жизни (КЖ) пациента. Многие пожилые пациенты сочтут инсульт существенно более тяжелым исходом, чем рецидив стенокардии, ИМ или смерть. В случае, если пациент не способен сам принять решение, необходимо привлечь к обсуждению членов его семьи или официальных представителей.
2. Нерешенные вопросы:
• Модифицируемые факторы риска (ФР) заболеваемости и смертности после реваскуляризации у пожилых пациентов:
- роль N-ацетилцистеина в профилактике нефропатии, индуцируемой контрастным веществом, применяемым при ЧКВ;
- целевые уровни гликемии в дооперационном периоде;
- скорректированные для разных возрастных групп протоколы ЧКВ и КШ.
• Профилактика когнитивных нарушений после КШ.
• Преимущества КШ с АИК перед КШ без АИК, особенно у женщин.
• Сравнение лекарственной терапии и реваскуляризации.
• Критерии выбора стратегии специфической терапии лиц в возрасте 80-90 лет и старше.
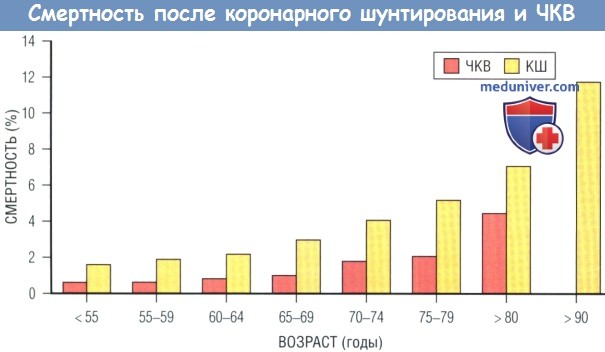
КШ — коронарное шунтирование; ЧКВ — чрескожное коронарное вмешательство.
- Читать "Рекомендации по лечению острого коронарного синдрома (ОКС) у пожилых"
Редактор: Искандер Милевски. Дата публикации: 10.1.2019
- Рекомендации по диагностике ишемической болезни сердца (ИБС) у пожилых
- Рекомендации по лечению ишемической болезни сердца (ИБС) у пожилых
- Рекомендации по лечению острого коронарного синдрома (ОКС) у пожилых
- Рекомендации по лечению перенесенного инфаркта миокарда у пожилых
- Рекомендации по лечению инсульта у пожилых
