Рекомендации по лекарственной терапии у пожилых
Подавляющее большинство терапевтических вмешательств для пожилых являются фармакологическими, что обусловливает особую важность рационального выбора препарата и модификации режима дозирования для пожилого пациента.
а) Насыщающие дозы лекарственных препаратов у пожилых. Как правило, старение сопровождается уменьшением размеров тела и изменениями его состава, что приводит к снижению содержания воды, уменьшению внутрисосудистого объема и мышечной массы. Возрастные изменения — это длительный процесс, больше всего они выражены у лиц старше 75-80 лет. У женщин по сравнению с мужчинами во всех возрастных группах наблюдается тенденция к меньшим размеру тела, внутрисосудистому объему и объему мышечной массы.
У пожилых пациентов, особенно женщин, в плазме выявляют более высокие концентрации лекарственных препаратов по сравнению с более молодыми пациентами при сходных стартовых дозах. Стандартом является коррекция с учетом массы тела насыщающей дозы препаратов, применяемых при ССЗ: дигоксина, лидокаина и других антиаритмических препаратов I класса, антиаритмических препаратов III класса, аминогликозидных антибиотиков, препаратов для химиотерапии и НФГ.
При назначении пожилым пациентам фибринолитических препаратов без коррекции дозы с учетом массы тела увеличивается риск кровоизлияний в мозг, что обусловлено пожилым возрастом, меньшей массой тела и женским полом, АГ и наличием в анамнезе цереброваскулярных заболеваний. Более того, увеличение риска кровотечений у пожилых пациентов наблюдается после назначения стандартных доз НМГ в сочетании с другими литическими агентами. В то же время в клинических исследованиях применения у пожилых доз гепарина, скорригированных в зависимости от массы тела, увеличения риска кровоизлияний в мозг не наблюдали.
Необходима коррекция с учетом массы тела насыщающих лоз препаратов с узким терапевтическим диапазоном. Как правило, пожилым пациентам уменьшают дозы препаратов, особенно женщинам.

б) Назначение лекарственных препаратов пожилым на длительное время:
1. Почечный клиренс. В последнее время накоплены данные, свидетельствующие о прогностическом значении функции почек в отношении исходов у пациентов с сердечно-сосудистыми заболеваниями (ССЗ) и сердечно-сосудистыми вмешательствами. С возрастом почечный клиренс за счет всех механизмов (клубочковой фильтрации, реабсорбции и секреции в почечных канальцах) снижается, причем во всех возрастных группах у женщин он ниже, чем у мужчин. Установлена существенная индивидуальная вариабельность этого параметра, однако в целом каждые 10 лет клубочковая фильтрация снижается на 10%, причем у женщин она на 15-25% ниже, чем у мужчин.
Один из первых алгоритмов оценки клиренса креатинина (ККр) в качестве переменных включал возраст, пол, массу тела и уровень креатинина (Кр) в плазме:
ККр = (140 - Возраст (годы) х Масса тела (кг))/(Кр (мг/дл)* х 72 (для женщин х 0,85)).
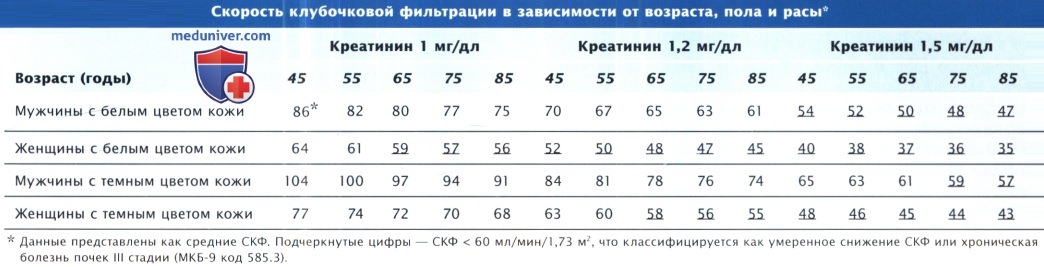
Существенное снижение почечной элиминации может быть у пожилых пациентов даже с нормальными показателями Кр в плазме. Повышение уровня Кр в плазме, как правило, свидетельствует о тяжелом нарушении функции почек. Позднее был предложен валидизиро-ванный алгоритм оценки скорости клубочковой фильтрации (СКФ) (мл/мин/1,73 м2) у пожилых и лиц с ожирением, включающий в качестве нелинейных переменных креатинин (Кр), возраст, расу и пол.
СКФ = 186,3¶ х Кр -1,154* х Возраст-0?203 х 1,212 (для афроамериканцев) х 0,742 (для женщин).
* Если использованы единицы СИ (мкмоль/л), то разделить значение Кр на 88,4.
¶ 175, если использован стандартизованный метод оценки Кр.
Коррекция на площадь поверхности тела необходима для подбора рациональных доз препаратов очень большим и очень маленьким пациентам. Важно, чтобы врач понимал, что алгоритм оценки клиренса прогнозирует III степень снижения функции почек или умеренную почечную недостаточность любой женщине с белым цветом кожи старше 60 лет. В клинических исследованиях и рутинной клинической практике показано, что без коррекции доз препаратов с узким терапевтическим диапазоном, выводимых почками, например тромболитиков, НМГ и ингибиторов рецепторов гликопротеина (ГП) IIb/IIIа, увеличивается частота кровотечений и кровоизлияний в мозг.
С возрастом риск кровотечений растет, и нерациональное дозирование ассоциировано с увеличением риска кровотечений как среди мужчин, так и среди женщин. У женщин риск кровотечений, ассоциированных с применением нерациональных доз препаратов, выше и может обусловливать до 25% повышенного риска кровотечений у женщин, получающих ингибиторы рецепторов ГП IIb/IIIа. Снижению частоты нежелательных явлений и повышению качества медицинской помощи может способствовать рутинная оценка СКФ (или ККр) с целью определения риска перед введением контрастного вещества и другими процедурами, хирургическими вмешательствами или назначением лекарственных препаратов, выводимых почками.
Недостатком существующих алгоритмов оценки СКФ или ККр является низкая точность в ситуации гемодинамической нестабильности или острого поражения почек, а также в популяциях с минимальным количеством пожилых лиц или представителей этнических меньшинств. В исследованиях оценивали возможность применения цистатина в качестве маркера почечного клиренса, который быстрее отражает возрастные изменения почечной функции без половых различий.
2. Печеночный и кишечный клиренс. Во многих исследованиях показано, что с возрастом снижаются оксидативный метаболизм и клиренс лекарственных препаратов цитохромом Р450 (CYP), что свидетельствует о необходимости уменьшения для пожилых пациентов количества препарата, поступающего в единицу времени (или в день), по сравнению с пациентами среднего возраста. К таким препаратам относятся α-блокаторы (доксазозин, празозин, теразозин), некоторые β-блокаторы (метопролол, пропранолол, тимолол), антагонисты кальция (дигидропиридиновые, дилтиазем, верапамил), ряд статинов (аторвастатин, флувастатин) и бензадизепины (мидазолам).
Вариабельность возрастных изменений печеночного клиренса весьма значительная, однако влияние заболеваний, пола, расы и лекарственных взаимодействий более значимо, чем возраста. У мужчин клиренс лекарственных препаратов цитохромом Р450 обычно выше, чем у женщин, даже после коррекции с учетом массы тела, что свидетельствует о необходимости назначения женщинам более низких доз в единицу времени и на единицу массы тела по сравнению с мужчинами. Исключениями являются субстраты CYP3A, например аторвастатин, мидазолам, нифедипин и верапамил, которые быстрее метаболизируются у женщин. Недавно был проведен обзор дополнительных данных о подходах к коррекции доз препаратов в зависимости от пола.
Существует генетическая вариабельность метаболизма лекарственных препаратов, описаны вариантные аллели большинства ферментов CYP, которые влияют на клиренс лекарственных препаратов. Фермент СYP2D6 является полиморфным и может иметь различные фенотипы: очень быстрого, быстрого, медленного и очень медленного клиренса лекарственных препаратов, однако в настоящее время фармакогенетический анализ с целью подбора дозы в клинической практике не применяют.
В кардиологии одним из доказанных примеров значения фармакогенетических вариантов является варфарин и вариант гаплотипа метаболизирующего его фермента CYP2C9, который ассоциирован с необходимостью назначения низких доз и увеличением частоты кровотечении при назначении стандартной начальной дозы представителям европеоидной расы. Еще большее значение может иметь наличие вариантов витамин К-эпоксид редуктазы. Однако эффективность длительного применения варфарина более тесно связана с факторами окружающей среды.
Риск существенного удлинения интервала QT на фоне применения препаратов, обладающих свойствами увеличения этого интервала, также может определяться генетическими факторами, влияющими как на канальцевую фармакологию, так и на метаболизм препаратов. Возрастные изменения являются дополнением к генетически детерминированным различиям фармакокинетики лекарственных препаратов, метаболизируемых CYP2D6 и CYP2C9/19. Детальную информацию можно найти на сайте Pharmacogenetics Research Network (www.pharmgkb.org) или Human Cytochrome P450 Allele Nomenclature Committee.
Возраст не влияет на клиренс лекарственных препаратов, метаболизируемых с помощью реакций конъюгации с глюкуронидами (морфин, диазепам), сульфатами (метилдопа) или реакций ацетилирования (прокаин-амид), однако возможны изменения под влиянием заболевания, снижение клиренса под влиянием общей дряхлости, а у женщин клиренс ниже по сравнению с мужчинами.
Накапливаемые научные данные свидетельствуют о том, что общий клинический фармакологический профиль конкретного пациента может отражать наличие, экспрессию и активность множества ферментов, метаболизирующих препараты, и/или транспортных белков, а также рецепторов к препаратам, которые варьируют в разных этнических группах и на которые могут воздействовать факторы окружающей среды. Недостаток данных в отношении влияния фармакогеномики на лечение сердечно-сосудистых заболеваний (ССЗ) может быть обусловлен множеством вариабельных факторов.
3. Период полувыведения лекарств у пожилых. В целом с возрастом период полувыведения лекарственных препаратов увеличивается, поэтому у пожилых для оценки полного эффекта данной дозы необходимо увеличивать интервалы между приемами препаратов. Время полной элиминации препарата из организма и исчезновения его эффектов также увеличивается.
Возрастных изменений связывания препаратов с белками не найдено. Возможны изменения свободной концентрации лекарственного препарата, вызванные конкуренцией препаратов за сайты связывания, но обычно эти изменения носят транзиторный характер. Клинически значимые примеры — варфарин и изменения антикоагуляции при назначении других препаратов. Например, при одновременном назначении варфарина и амиодарона существенно удлиняется время коагуляции. При добавлении любого препарата в схему лечения пациента, получающего варфарин, необходимо учитывать возможность лекарственного взаимодействия. В таблице ниже перечислены общие принципы дозировки лекарственных препаратов для пожилых пациентов.
в) Нежелательные явления и лекарственные взаимодействия. Нежелательные явления, или побочные эффекты, приема лекарственных препаратов наблюдаются у миллионов людей каждый год и обусловливают до 5% госпитализаций. Наиболее частыми причинами предотвратимых нежелательных явлений в общей популяции пожилых больных и у госпитализированных пожилых пациентов считают дигоксин, варфарин, диуретики и антагонисты кальция, применяемые при ССЗ. Показано, что у госпитализированных пациентов ОШ развития тяжелого нежелательного явления на фоне применения сердечно-сосудистых препаратов в 2,4 раза выше по сравнению с любой другой группой препаратов.
В амбулаторных условиях первичного звена здравоохранения нежелательные явления у взрослых пациентов вызывают селективные ингибиторы обратного захвата серотонина, β-блокаторы, ИАПФ и НПВС. В социальных учреждениях, осуществляющих уход за пожилыми, с нежелательными явлениями чаще ассоциируются антибиотики, антикоагулянты и антитром-боцитарные препараты, атипичные и обычные антипсихотические средства, антидепрессанты, противоэпи-лептические препараты и опиаты. Нежелательные явления у пожилых пациентов могут проявляться атипичным образом, например изменением психического статуса и нарушением когнитивных функций.
Самым значимым ФР развития нежелательных явлений, не зависящим от возраста, является количество назначенных препаратов. Постоянный прием 4 препаратов ассоциирован с риском развития нежелательных явлений в 50-60%, назначение 8-9 препаратов увеличивает риск почти до 100%. Пожилым пациентам следует назначать как можно меньше препаратов, но наличие нескольких хронических заболеваний и многокомпонентные схемы лечения основных сердечно-сосудистых заболеваний (ССЗ) часто приводят к полипрагмазии. Последнее национальное исследование пожилых людей старше 65 лет, проживающих дома, показало, что 40% из них принимают 5 и более различных препаратов в неделю, а 12% — 10 и более.
Согласно рекомендациям АСС/АНА лекарственная терапия пациентов, перенесших неосложненный ИМ, и пациентов с ХСН должна включать не менее 3 препаратов. Рекомендуемые схемы лечения таких распространенных в пожилом возрасте заболеваний, как СД и остеопороз, также включают 2-4 препарата. Необходимо разрабатывать новые стратегии снижения лекарственных взаимодействий и нежелательных явлений.

г) Фармакокинетические взаимодействия у пожилых. При одновременном применении препаратов, метаболизируемых или ингибируемых по одному механизму, повышается вероятность фармакокинетических взаимодействий, при которых меняются концентрации одновременно принимаемых препаратов. В отдельных статьях на сайте приведены примеры сердечно-сосудистых препаратов с механизмами их метаболизма и примеры индукторов и ингибиторов взаимодействий. Наиболее мощными ингибиторами оксидативных ферментов CYP являются амиодарон (все CYP), противогрибковые препараты интраконазол и кетоконазол (CYP3A) и ингибиторы протеаз (CYP3A), менее мощными — эритромицин (CYP3A) и терфенадин (CYP3A).
Пожилым пациентам часто назначают пероральные сахароснижающие препараты, одновременный прием которых с сульфаниламидами может привести к гипогликемии, что частично обусловлено ингибированием CYP2C9. Некоторые препараты принимают в форме пролекарств, которые метаболизируются до активных препаратов (среди сердечно-сосудистых препаратов это ИАПФ и клопидогрел). Выявлено ингибирование антитромбоцитарных эффектов клопидогрела при одновременном его применении с аторвастатином, который уменьшает переход клопидогрела в активную форму (CYP3A).
Вариабельность активности ферментов может приводить к снижению концентрации препарата и, соответственно, к неэффективности лечения. Противотуберкулезный препарат рифампицин является мощным стимулятором CYP1A и CYP3A. Выявление туберкулеза при обязательном скрининге проживающих в социальных учреждениях обусловливает назначение рифампицина. При одновременном назначении препаратов, метаболизируемых CYP1A и CYP3A и применяемых на фоне рифампицина, необходимо либо увеличивать дозу первых, либо снижать дозу рифампицина или прекращать его прием. Клиническую значимость этого взаимодействия выявили на основании существенного снижения уровня цисклоспорина в плазме на фоне приема рифампицина. Недавно обнаружили снижение антитромбоцитарных эффектов клопидогрела аторвастатином на фоне сопутствующего приема рифампицина.
Другими клинически значимыми стимуляторами CYP являются карбамазепин (все CYP), кофеин, курение, лансопразол и омепразол (CYP1A), зверобой (CYP3A) и троглитазон. Также возможны взаимодействия лекарственный препарат — пищевой продукт и лекарственный препарат — растительный препарат.
Несмотря на предсказуемость многих лекарственных взаимодействий, значительное количество госпитализаций пожилых пациентов с токсическими реакциями на препараты обусловлено одновременным назначением лекарственных препаратов с доказанным лекарственным взаимодействием. Из-за множества вариантов потенциальных взаимодействий, появления новых препаратов и выявления новых взаимодействий в клинической практике рекомендуется использовать фармакологические справочники или возможности Интернета для получения современной информации и рекомендаций по снижению риска лекарственных взаимодействии, например справочник Physicians Desk Reference в стандартной, компактной и online-версии), компьютерные программы Medical Letter и Medical Letter Drug Interactions и Epocrates для мобильных устройств, фармакологические online-тесты и базы данных.
Во многих клиниках, службах медицинской помощи и аптеках есть источники этой информации. В специализированных клиниках, использующих специальные алгоритмы и компьютерные программы расчета дозировок с целью мониторирования пероральной антикоагулянтной терапии амбулаторных пациентов, добились снижения частоты кровотечений.
Другими подходами, которые обеспечивают снижение частоты нежелательных явлений у пожилых пациентов, являются привлечение специально подготовленных специалистов к оценке рациональности назначенных доз препаратов и консультирование по препаратам в мультидисциплинарных командах оказания медицинской помощи. Основным ограничением эффективности всех этих подходов является частое отсутствие полной и доступной информации о приеме препаратов и течении заболевания, особенно у пожилых пациентов с сочетанной патологией.
Для снижения частоты нежелательных явлений и оптимизации лекарственной терапии рекомендуются внедрение интегрированных медицинских карт с фармакологическими данными, использование интерактивных баз данных и обеспечение врача компьютером с системой принятия клинических решений. Важно отметить, что при использовании таких систем удается достичь поставленных целей, однако до сих пор широкого внедрения этих систем в практику не произошло. В то же время мероприятия, включающие анализ применения препаратов, оказались неэффективными.
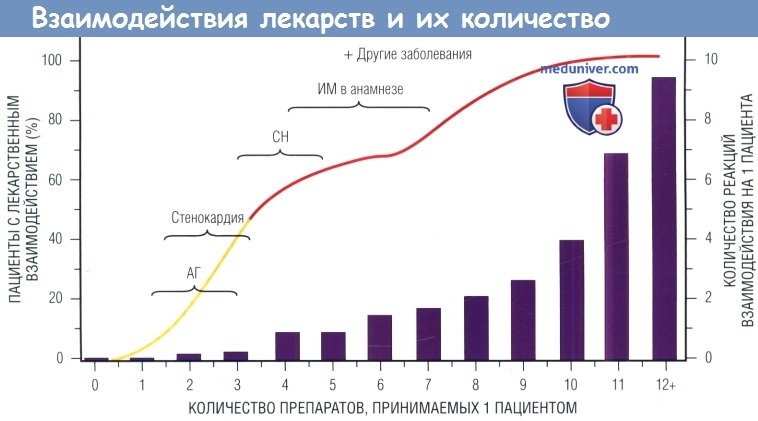
В современных рекомендациях по лекарственной терапии пациентов с СН и ИМ указано, что эти пациенты относятся к группам высокого риска лекарственных взаимодействий.
АГ — артериальная гипертензия; ИМ — инфаркт миокарда; СН — сердечная недостаточность.
д) Фармакодинамические взаимодействия у пожилых. Возрастные изменения физиологии сердечно-сосудистой системы оказывают влияние на фармакодинамику. Повышение чувствительности ЦНС к парасимпатическим стимулам, развивающееся с возрастом, может быть причиной увеличения частоты таких нежелательных явлений, как задержка мочи, уплотнение стула и запор и ухудшение конгнитивных функций у пожилых пациентов, получающих препараты с антихолинергическими свойствами. У пожилых пациентов, как правило, увеличено время прохождения пищи через ЖКТ, поэтому у них запоры являются частым осложнением, особенно у госпитализированных, с низкой физической активностью и пациентов, находящихся в социальных учреждениях. У пожилых пациентов, получающих секвестранты желчных кислот, антихолинергические препараты, опиаты и верапамил, могут развиться запоры и непроходимость толстой кишки.
Фармакодинамические взаимодействия более вероятны па фоне приема препаратов, воздействующих на одну и ту же систему. Классическим примером суммации эффектов, которая может вызвать снижение АД или постуральную гипотензию у пожилых, является одновременное назначение прямых вазодилататоров или нитратов в сочетании с α-блокаторами, β-блокаторами, антагонистами кальция, ИАПФ, БРА, диуретиками, силденафилом или трициклическими антидепрессантами.
Другими примерами являются брадикардия на фоне приема комбинации амиодарона, β-блокатора, дигоксина, дилтиазема или верапамила и кровотечения, вызванные усилением ингибирования агрегации тромбоцитов и факторов свертывания на фоне комбинированного приема аспирина, НПВС (в т.ч. селективных ингибиторов циклооксигеназы 2), варфарина или клопидогрела. Увеличение концентрации калия, обусловленное комбинированным приемом ИАПФ, БРА, антагонистов альдостерона и ренина с калийсберегающими диуретиками пожилыми пациентами, может стать причиной серьезных нежелательных явлений, которые полностью предотвратимы. Комбинированное применение НПВС, в т.ч. селективных ингибиторов циклооксигеназы (ЦОГ) 2, и ИАПФ, может снижать экскрецию калия, что сопровождается гиперкалиемией или может привести к снижению функции почек у пожилых пациентов.
Сочетанное применение препаратов, удлиняющих интервал QT, может индуцировать желудочковую тахикардию torsades de pointes. Важно отметить, что лекарственные препараты, не связанные с ССЗ, — антибиотики (азитромицин, кларитромицин, эритромицин, гатифлоксацин, гемфлоксацин, моксифлоксацин), антидепрессанты (амитриптилин, флуоксетин, литий, венлафаксин), антипсихотические средства (галоперидол, рисперидон), тамоксифен или варденафил, которые назначают пожилым людям и которые в целом вызывают небольшое удлинение интервала QT, могут усиливать действие сердечно-сосудистых препаратов, например антиаритмических IA, IC и III классов, исрадипина, никардипина и ранолазина.
Примерами фармакодинамических взаимодействий с антагонистическими эффектами могут быть учащение приступов стенокардии при назначении β-агонистов или теофиллина пациентам с ИБС, получающим β-блокаторы или недигидропиридиновые антагонисты кальция, а также повышение АД при назначении таких препаратов, как флудрокортизона ацетат, при постуральной гипотензии. Также существует проблема способности ибупрофена блокировать связывание аспирина с тромбоцитами и снижать кардиопротективные эффекты аспирина. Накапливаются данные о фармакодинамических эффектах назначаемых пожилым препаратов, которые могут снижать эффективность лекарственных средств, применяемых при ССЗ, и отрицательно воздействовать на ФР ССЗ. Из-за увеличения частоты СССоб запрещена продажа селективных ингибиторов ЦОГ-2 рофекоксиба и валдекоксиба, а другие селективные и неселективные НПВС тщательно изучают.
Никотиновая кислота способствует повышению уровня ЛВП и снижению триглицеридов, однако ухудшает инсулинорезистентность и может усиливать гипергликемию у пациентов с СД так же, как β-блокаторы (за исключением карведилола) и тиазидные диуретики. Селективные модуляторы рецепторов эстрогенов и ингибиторы ароматазы могут повышать уровни ХС и риск тромбоэмболических осложнений; некоторые препараты увеличивают риск сердечно-сосудистых событий. При назначении лекарственной терапии пожилым людям врачу необходимо хорошее знание препаратов, не связанных с сердечно-сосудистыми заболеваниями (ССЗ).
- Читать "Нерациональная лекарственная терапия у пожилых пациентов"
Редактор: Искандер Милевски. Дата публикации: 4.1.2019
- Эпидемиология сердечно-сосудистых болезней у пожилых и их демография
- Механизмы старения сердечно-сосудистой системы. Патогенез пожилого возраста
- Рекомендации по лекарственной терапии у пожилых
- Нерациональная лекарственная терапия у пожилых пациентов
- Рекомендации по лечению артериальной гипертензии у пожилых
