Патофизиология легочной эмболии (механизмы развития)
а) Состояния гиперкоагуляции. В 1856 г. Rudolf Virchow обозначил три фактора, предрасполагающих к внутрисосудистому свертыванию крови: (1) повреждение сосудистой стенки; (2) повышенная свертываемость крови; (3) нарушение кровотока (стаз). Классический этиопатогенез легочной эмболии (ЛЭ) был разделен на первичные факторы риска (ФР) (наследственные) и вторичные факторы риска (ФР) (приобретенные). Однако в большинстве случаев сочетание наследственной тромбофилии и приобретенных факторов риска (ФР) может ускорить манифестацию тромбозов.
Первичные состояния гиперкоагуляции. Обычно определенное количество активированного белка С в плазме способствует продлению АЧТВ. У пациентов с резистентностью к активированному белку С АЧТВ резко снижено и увеличена предрасположенность к развитию легочной эмболии (ЛЭ) и тромбозу глубоких вен (ТГВ). Фенотип резистентности к активированному белку С обусловлен одиночной точечной мутацией в гене, колирующем фактор V (мутация фактора V Leiden). Наличие этой мутации в 3 раза увеличивает риск развития венозной тромбоэмболии (ВТЭ).
Эта мутация также является фактором риска (ФР) выкидышей, очевидно связанных с тромбозом плацентарных вен. Применение пероральных противозачаточных средств пациентами с мутацией фактора V Leiden увеличивает риск развития ВТЭ как минимум в 10 раз!
Одиночная точечная мутация 3'-нетранслируемого участка гена протромбина (замена G на А в нуклеотидной позиции 20210) ассоциирована с повышенным уровнем протромбина. В Physicians Health Study распространенность мутации гена протромбина составила 3,9%, что удваивало риск развития венозного тромбоза.
Одна из серьезнейших тромбофилий — антифосфо-липидный синдром, который является приобретенной патологией. Пациенты с антифосфолипидным синдромом подвержены повышенному риску рецидивирующих артериальных и венозных тромбозов или выкидышей во время беременности.
Подробный семейный анамнез остается самым быстрым и экономичным методом выявления предрасположенности пациента к венозным тромбозам. При этом анализ крови может ввести в заблуждение. Так, например, коагулопатию потребления, вызывающую венозный тромбоз, можно ошибочно растолковать как дефицит антитромбина III, белка С или белка S, но надо учитывать, что уровень антитромбина III может снизить терапия гепарином, а применение варфарина обычно приводит к небольшому снижению концентрации белка С или белка S. Кроме того, уровень белка S снижают пероральные противозачаточные средства и состояние беременности.

б) Связь тромбоза глубоких вен с легочной эмболией. Когда тромб в вене отрывается от места образования, он переносится с током крови по венозной системе к полой вене. Тромб проходит через ПП и ПЖ и попадает в малый круг кровообращения. Эмболы огромных размеров могут осесть на участке бифуркации ЛА и сформировать так называемый седловидный эмбол (рисунок ниже, вверху). Чаще всего это приводит к закупорке легочного ствола. У большинства пациентов с массивной легочной эмболией (ЛЭ) УЗИ не выявляет тромбоз глубоких вен (ТГВ), возможно потому, что к тому времени тромб уже оторвался и находится в легких.
1. Дисфункция правого желудочка. Степень обструкции легочных сосудов и наличие предшествующей сердечно-легочной патологии являются самыми важными факторами, предопределяющими развитие дисфункции ПЖ. Давление в ЛА нарастает по мере возрастания обструкции. Дальнейшее увеличение ЛСС и развитие ЛГ обусловлены выделением вазоконстрикторов, например серотонина, и отражает вазоконстрикцию сосудов легких и гипоксемию. Перегрузка ПЖ приводит к высвобождению сердечных биомаркеров, в т.ч. NT-pro-МНУП, МНУП и тропонина, каждый из которых является фактором неблагоприятного клинического исхода.
2. Взаимозависимость желудочков. Внезапное повышение давления в ЛА приводит к резкому возрастанию постнагрузки ПЖ и увеличению напряжения его стенок с последующей дилатацией и дисфункцией ПЖ. Как только ПЖ увеличился, МЖП смещается влево, что приводит к недостаточному наполнению ЛЖ и уменьшению его растяжения в фазу диастолы. При недостаточном наполнении ЛЖ уменьшаются СВ и систолическое давление, что может снизить коронарную перфузию и привести к ишемии миокарда.
Повышенное напряжение стенок ПЖ при массивной легочной эмболии (ЛЭ) приводит к снижению кровотока в правой коронарной артерии, повышению потребности в кислороде мышц ПЖ и в конечном итоге к ишемии. Непрерывные повторы этого цикла могут привести к ИМ, сосудистой недостаточности и летальному исходу.

Экстренная катетерная эмболэктомия была неэффективной, произошла остановка сердца.
На аутопсии выявлен крупный седловидный эмбол, распространяющийся от корня ЛА в левую и правую ветви ЛА.
Таким образом, легочная эмболия (ЛЭ) может привести к следующим патофизиологическим состояниям:
(1) повышенному ЛСС, вызванному обструкцией сосудов, нейрогуморальными факторами или активацией барорецепторов ЛА;
(2) нарушенному газообмену вследствие увеличения мертвого пространства вентиляции за счет сосудистой обструкции и гипоксемии, альвеолярной гиповентиляции, уменьшения вентиляционно-перфузионных единиц и шунтирования крови справа налево, а также снижению транспорта углекислого газа из-за уменьшения поверхности газообмена;
(3) альвеолярной гипервентиляции в результате рефлекторного стимулирования рецепторов раздражения;
(4) повышенной сопротивляемости дыхательных путей вследствие бронхообструкции;
(5) снижению растяжимости легких из-за отека легких, легочного кровотечения и утраты сурфактанта.
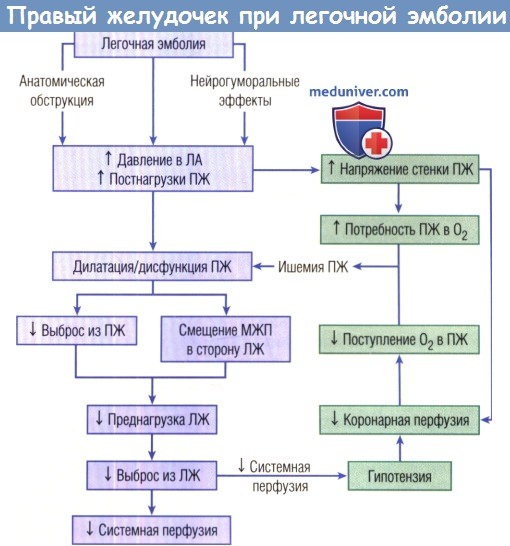
ЛА — легочная артерия; ЛЖ — левый желудочек; МЖП — межжелудочковая перегородка.
- Читать "Методы обследования при диагностике легочной эмболии (ЛЭ, ТЭЛА)"
