Применение стабилизаторов настроения при сердечно-сосудистых заболеваниях (ССЗ)
а) Литий. Литий в терапевтических дозах обладает минимальной кардиотоксичностью для большинства больных. Литий можно безопасно применять при заболеваниях сердца при условии, что первоначально литий назначают в малых дозах, затем дозы повышают, но постепенно и под постоянным контролем.
Клинически значимые побочные эффекты со стороны сердечно-сосудистой системы встречаются редко, но возможны дисфункция синусового узла и повышение желудочковой возбудимости. При терапии литием часто регистрируются доброкачественные обратимые изменения зубца Т (включая инверсию и сглаженность), которые клинически никак не проявляются. Основные токсические эффекты лития связаны с нервной системой (сонливость, беспокойство), а главной проблемой у кардиологических больных является развитие токсических эффектов лития из-за снижения его выведения почками или гиповолемии.
Риск развития токсических эффектов лития у пациентов с ХСН вызывает особую озабоченность, проблема усугубляется приемом диуретиков и ограничением употребления натрия, поскольку с уменьшением концентрации натрия снижается клиренс лития почками. В почках литий фильтруется в клубочках, а затем реабсорбируется в проксимальных канальцах. Снижение концентрации натрия (например, при терапии диуретиками) приводит к увеличению его реабсорбции в проксимальных канальцах, при этом также увеличивается реабсорбция лития. Таким образом, концентрация лития в крови оказывается выше, чем ожидалось при приеме назначенной дозы. Литий можно назначать пациентам на терапии диуретиками, но его уровень следует контролировать, а дозу при необходимости снижать.
Пожилым пациентам нужны меньшие дозы лития из-за сниженной СКФ. В редких случаях литий может усугубить нарушения ритма у пациентов с дисфункцией синусового узла.
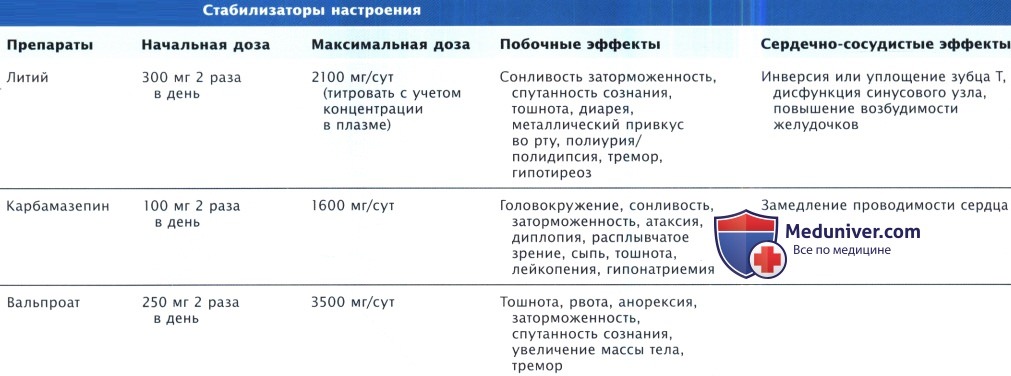
б) Антиконвульсанты. Противосудорожные препараты все чаще назначают с целью коррекции настроения у больных с биполярным расстройством (маниакально-депрессивным психозом). Применение этих препаратов у кардиологических пациентов основательно еще не изучено. Карбамазепин обладает хинидинподобным эффектом и может усилить нарушение проводимости, а также усугубить течение ХСН. Карбамазепин может приводить к развитию гипонатриемии, причем этот эффект может потенцироваться другими причинами гипонатриемии, например ХСН и использованием диуретиков.
Возможность применения вальпроата натрия (вальпроевой кислоты) у кардиологических больных изучена также недостаточно, хотя, по всей видимости, вальпроат натрия не оказывает нежелательного влияния на сердечно-сосудистую систему, однако может снижать количество тромбоцитов, уровень фибриногена и увеличивать протромбиновое время. Ламотриджин, который все чаще используют при лечении рефрактерных депрессий, кажется, не оказывает существенного влияния ни на сердечно-сосудистую систему, ни на систему цитохрома Р450. Топирамат может играть определенную роль в лечении маний и тревожных расстройств, но, поскольку он выводится почками, особое внимание следует уделять обеспечению адекватной гидратации.
в) Бензодиазепины. Бензодиазепины обладают анксиолитическим, седативным, противосудорожным и миорелаксирующим действием. Тревожные расстройства, особенно панические атаки и генерализованное тревожное расстройство, наиболее распространены среди кардиологических больных. Панические атаки лечат либо бензодиазепинами с анксиолитическим эффектом (клоназепамом, лоразепамом или алпразоламом), либо антидепрессантами. При генерализованном тревожном расстройстве также можно использовать бензодиазепины, буспирон или СИОЗС. Госпитализированные кардиологические больные крайне тревожны, поэтому бензодиазепины широко используют в отделениях кардиореанимации. Эти препараты могут снижать активность дыхательного центра у пациентов с ХОБЛ и хронической гиперкапнией, при этом не имеют сердечно-сосудистых побочных эффектов, поэтому применение бензодиазепинов у тяжелых кардиологических больных безопасно даже в острый период ИМ.
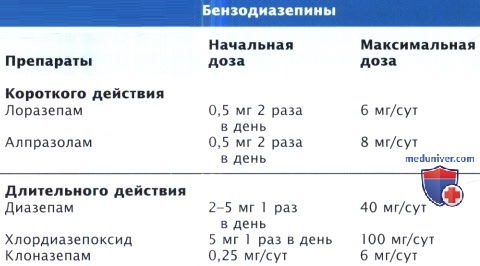
Бензодиазепины с более длительным периодом полувыведения и/или активными метаболитами (например, диазепам, флуразепам, клоназепам, хлордиазепоксид) аккумулируются в организме при повторных приемах. Насыщение с развитием устойчивого состояния достигается медленно, а после отмены препарата его выведение все еще продолжается. В этой связи бензодиазепины с коротким периодом полувыведения и менее активными метаболитами (лоразепам, оксазепам) предпочтительнее, особенно у пожилых людей. При в/м введении действие бензодиазепинов, за исключением лоразепама и мидозалама, непостоянно и непредсказуемо. Самые распространенные побочные эффекты бензодиазепинов — сонливость, слабость, жалобы на снижение памяти и психомоторные нарушения. У госпитализированных больных и пожилых людей эти эффекты могут приводить к гиперседации или делирию.
У пациентов с уже существующими когнитивными нарушениями или органическими поражениями головного мозга частой реакцией на прием бензодиазепинов являются усугубление спутанности сознания, прогрессирующая потеря памяти, расторможенность поведения и агрессивность. Амбулаторные больные, принимающие бензодиазепины, должны быть предупреждены о необходимости соблюдения осторожности при вождении автомобиля и деятельности, требующей повышенной концентрации внимания.
- Читать "Психиатрические побочные эффекты сердечно-сосудистых препаратов"
Редактор: Искандер Милевски. Дата публикации: 26.3.2019
- Применение антидепрессантов при сердечно-сосудистых заболеваниях (ССЗ)
- Применение нейролептиков при сердечно-сосудистых заболеваниях (ССЗ)
- Применение стабилизаторов настроения при сердечно-сосудистых заболеваниях (ССЗ)
- Психиатрические побочные эффекты сердечно-сосудистых препаратов
- Взаимодействие психотропных и кардиальных препаратов
