Хроническая аортальная недостаточность. Клиника, диагностика
При хронической аортальной недостаточности ЛЖ в диастолу наполняется кровью из аорты и из левого предсердия. Он отвечает на перегрузку объемом несколькими компенсаторными механизмами: увеличением конечного диастолического объема (тоногенная дилатация ЛЖ), увеличением податливости ЛЖ, что поддерживает в нем нормальное давление наполнения при увеличенном объеме, и комбинацией эксцентрической и концентрической гипертрофии.
В результате преднагрузка на уровне саркомеров остается нормальной или почти нормальной, и желудочек увеличивает свой резерв преднагрузки. Повышенный ударный объем достигается нормальным сокращением каждого волокна ЛЖ с увеличенной окружностью. Механизм выброса из ЛЖ не изменяется, и показатели, характеризующие его сократимость, такие как фракция выброса и фракция укорочения, нередко остаются выше нормальных значений.
Увеличенный объем полости ЛЖ в сочетании с усилением систолического миокардиального стресса стимулирует дальнейшее развитие концентрической гипертрофии. Таким образом, аортальная недостаточность — это состояние, при котором сочетаются перегрузка объемом и давлением. По мере прогрессирования заболевания поддержание резерва преднагрузки и компенсаторная гипертрофия позволяют желудочку поддерживать нормальный выброс, несмотря на повышенную постнагрузку.
У большинства пациентов на этом этапе отсутствует симптоматика. Бессимптомный период может длиться десятилетиями. Терапия вазодилататорами дает шанс уменьшить гемодинамические сдвиги у таких больных.
К сожалению, естественным продолжением описанных выше изменений является переход к систолической дисфункции ЛЖ, так как равновесие между повышенной постнагрузкой, резервом преднагрузки и гипертрофией не может поддерживаться бесконечно. Дальнейшее повышение постнагрузки приводит к уменьшению фракции выброса, вначале до нормальных цифр, а далее ниже ормы. Вклад в этот процесс также вносит нарушенная сократимость миокарда и развивающаяся миогенная дилатация.
Ремоделирование ЛЖ в этот период приводит к расширению фиброзного кольца митрального клапана и смещению папиллярных мышц в сторону от фиброзного кольца митрального клапана. Все это приводит к развитию митральной недостаточности, что носит название «митрализации аортальной недостаточности». На этом этапе у пациентов развивается одышка, что связано со сниженной систолической функцией либо с повышенным давлением наполнения ЛЖ и митральной регургитацией. Повышается давление в легочных венах, а затем и в легочной артерии, развивается дисфункция правого желудочка сердца, его дилатация и трехстворчатая регургитация. Снижается также резерв коронарного кровотока в гипертрофированном миокарде, что вызывает синдромную стенокардию.
В то же время нередко течение заболевания остается бессимптомным до тех пор, пока не разовьется тяжелая дисфункция ЛЖ. Интересно, что чаще всего систолическая дисфункция (сниженная фракция выброса ЛЖ в покое) является обратимым состоянием, зависящим преимущественно от повышенной постнагрузки. После удачной кардиохирургической операции — протезирования аортального клапана — происходит полное восстановление размеров и функции ЛЖ.
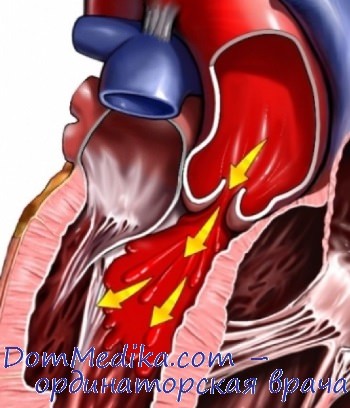
В повседневной практике часто выделяют четыре степени аортальной регургитации в зависимости от длины струи обратного кровотока:
I степень — струя регургитации не выходит за пределы 1/2 длины передней створки митрального клапана;
II степень — струя регургитации достигает конца передней створки митрального клапана или заходит за него;
III степень — струя регургитации достигает 1/2 длины ЛЖ;
IV степень — струя регургитации достигает верхушки ЛЖ. В случае, если струя регургитации превышает 1/2 длины ЛЖ, она, скорее всего, должна относиться к тяжелой.
Для оценки гемодинамической значимости тяжести аортальной недостаточности применяют несколько приемов.
Все перечисленные в таблице признаки способны описать тяжелую аортальную недостаточность, но признаков, достоверно отделяющих легкую аортальную регургитацию от среднетяжелой с помощью допплер-эхокардиографии, нет.
Развитие хронической аортальной недостаточности. Достоверных данных о течении заболевания у пациентов с бессимптомной аортальной недостаточностью и нормальной систолической функцией ЛЖ нет. Считается, что скорость прогрессирования заболевания до развития клинической симптоматики и/или систолической дисфункции ЛЖ в среднем составляет 4,3% пациентов в год. Показано, что у 1/4 пациентов смерть (в том числе внезапная) или развитие систолической дисфункции происходят раньше, чем появляются симптомы.
Данные, полученные в дохирургическую эру, показывают, что пациенты с одышкой, со стенокардией или с явной сердечной недостаточностью при медикаментозном лечении имеют плохой прогноз. У пациентов со стенокардией уровень смертности составляет более 10% в год, у пациентов с сердечной недостаточностью — более 20% в год. Более современные данные указывают на плохой прогноз у пациентов с аортальной недостаточностью и наличием симптомов даже при сохраненной систолической функции ЛЖ, если не производится кардиохирургическая коррекция порока.
Диагностика хронической аортальной недостаточности в бессимптомный период. Диагноз хронической тяжелой аортальной недостаточности обычно основывается на наличии дующего протодиастолического шума (т. е. следующего сразу за II тоном) во II межреберье справа у грудины. Нередко шум можно выслушать также в III—IV межреберьях справа от грудины или на основании грудины. Как уже сказано выше, звучность II тона может значительно снижаться, иногда он может даже полностью исчезать. Если протодиастолический шум аортальной недостаточности громче в III и IV межреберьях справа в сравнении с III—IV межреберьями слева, вероятно, аортальная регургитация является результатом не только деформации створок аортального клапана, но и дилатации луковицы аорты.
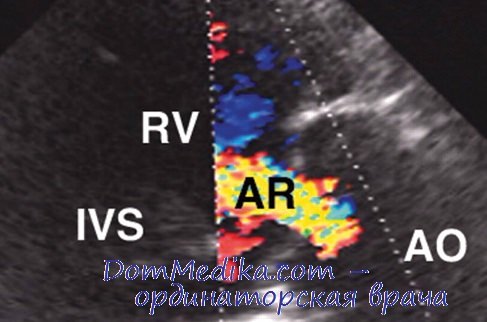
Нередко обнаруживают смещение верхушечного толчка и увеличение пульсового давления за счет значительного повышения систолического артериального давления и снижения диастолического. Систолическое давление у этих пациентов повышается за счет выраженного увеличения выброса крови в аорту в систолу: вследствие увеличения объема крови в ЛЖ в диастолу при еще работающем механизме Франка—Старлинга мощность выброса из ЛЖ резко увеличивается. В то же время отсутствие смыкания створок аортального клапана в диастолу приводит к снижению диастолического давления, иногда до 0 мм рт. ст.
Пульс у больных с аортальной недостаточностью называют скорым, высоким и большим (pulsus celer, altus et magnus). Часто выслушиваемый протодиастолический галоп (III тон) обычно является признаком нагрузки объемом, а не сердечной недостаточности. Шум Флинта при тяжелой аортальной недостаточности — это шум относительного стеноза митрального клапана. Считается, что этот редко выслушиваемый на верхушке сердца мягкий мезодиастолический шум у пациентов с аортальной недостаточностью вызван тем, что струя регургитации из аорты прижимает переднюю створку митрального клапана и уменьшает таким образом площадь его отверстия.
На самом деле при допплер-эхокардиографическом исследовании хорошо видно, что при прохождении турбулентного потока аортальной регургитации по передней створке митрального клапана она начинает вибрировать и создавать мезодиастолический шум, называемый шумом Флинта.
Для тяжелой, гемодинамически значимой аортальной недостаточности характерно возникновение периферических симптомов, связанных с увеличенным ударным объемом крови, который с большой скоростью выбрасывается из ЛЖ в аорту:
1) расщепленный, двухпиковый пульс, выявляемый при пальпации сонной артерии;
2) пульсация области сонных артерий («пляска каротид») и/или над ключицами, определяемая на глаз, без пальпации (симптом Корригана);
3) громкий двойной тон, выслушиваемый с помощью фонендоскопа на бедренной артерии (двойной тон Траубе);
4) двойной шум движения крови «вперед и назад» при легком надавливании фонендоскопом на бедренную артерию (двойной шум Дюрозье);
5) покачивание головы в такт сердцебиению (симптом Мюссе);
6) покачивание ноги, закинутой на другую ногу, в такт сердцебиению (симптом Авраама Линкольна: считается, что этот симптом получил название из-за того, что на всех фотографиях Линкольна, где он снят сидя, нога на ногу, изображение ступни свободно лежащей ноги смазано потому, что в то время фотографировали с очень длинной выдержкой и движущаяся конечность выходила размазанной; на этом основании некоторыми исследователями высказывается предположение, что у Линкольна была аортальная недостаточность);
7) капиллярная пульсация при надавливании на ногтевое ложе или надавливании предметным стеклом на губу (пульс Квинке);
8) систолическое давление на ногах на 40 мм рт. ст. и более превышает систолическое давление на плечевой артерии (признак Гилла);
9) пульсация мягкого неба и язычка (симптом Миллера);
10) пульсация зрачков.
На рисунке представлена ЭКГ больного аортальной недостаточностью. Уже в бессимптомный период для этого порока характерны признаки гипертрофии миокарда ЛЖ. Чаще всего на ЭКГ таких пациентов выявляется поворот электрической оси сердца влево, но это необязательный симптом. Закономерно обнаруживают увеличение зубца R в левых грудных отведениях (V5, 6) и зубца S в правых грудных отведениях (V1, 2), так что сумма зубцов RV5,6+SV1,2 становится больше 35 мм (признаки гипертрофии ЛЖ).
В дальнейшем, преимущественно в период декомпенсации порока и развития сердечной недостаточности, в левых грудных отведениях и в соответствующих стандартных отведениях возникает смещение сегмента ST вниз, зубец Т становится отрицательным. Существует несколько теорий по поводу причин изменений конечной части QRST-комплекса на ЭКГ у таких больных, но, скорее всего, они являются результатом относительной ишемии миокарда вследствие его выраженной гипертрофии. При «митрализации» аортальной недостаточности на ЭКГ могут появляться признаки гипертрофии левого предсердия.
- Читать "Дисфункция и разрыв сосочковых мышц сердца. Клиника, диагностика"
Оглавление темы "Пороки клапанов сердца":- Аортальный стеноз: причины и механизмы развития
- Клиника аортального стеноза. Диагностика
- Острая аортальная недостаточность. Причины, клиника, диагностика
- Хроническая аортальная недостаточность. Клиника, диагностика
- Дисфункция и разрыв сосочковых мышц сердца. Клиника, диагностика
- Разрыв хорд митрального клапана. Клиника, диагностика
- Митральный стеноз. Причины, клиника
- Диагностика митрального стеноза. Классификация
- Острая митральная недостаточность. Причины, диагностика
- Хроническая митральная регургитация. Причины, диагностика
