Лечение астматического статуса - неотложная помощь
При астматическом статусе, представляющем собой тяжелое неотложное состояние, когда бронхи становятся рефрактерными к агонистам b-адренорецепторов (рефрактерность к одному из них означает рефрактерность ко всей этой группе препаратов), лечение должно быть интенсивным. Рефрактерность развивается, как правило, через 36 ч после начала приступа, возможно, вследствие дыхательного ацидоза. Кроме того, лекарственные средства, применяемые в виде дозированных аэрозолей, могут не попадать в суженные бронхи, забитые слизистыми пробками. Таковы основные показания к раннему и адекватному применению кортикостероидов. Никакое другое лечение не влияет на отделение мокроты. Далее следуют рекомендации (с некоторыми пояснениями) Британского общества по проблемам заболеваний органов грудной клетки.
Неотложная терапия астматического статуса:
• Кислород следует давать для уменьшения одышки (кислород увлажняют, чтобы разжижить мокроту). При астме гиперкапния достигает степени наркоза, и можно применять 60 % кислород, если диагноз не вызывает сомнений. Больным пожилого возраста или пациентам с подозрением на хроническую задержку СО2 безопаснее начинать давать 28 % кислород и следить, чтобы уровень РаСО2 не поднимался до подачи 35 % кислорода.
• Сальбутамол следует применять через ингалятор в дозе 2,5 — 5 мг в течение приблизительно 3 мин; ингаляцию повторяют через 15 мин. Тербуталин в дозе 5—10 мг может служить альтернативным препаратом.
• Преднизолон (30 — 60 мг перорально) следует применять в начале приступа или гидрокортизон внутривенно в дозе 200 мг для больных в тяжелом состоянии.
• Не использовать никаких седативных средств.
• Следует провести рентгенологическое обследование, чтобы исключить пневмоторакс.
При наличии угрожающих жизни симптомов:
• добавить к агонисту b-адренорецепторов ипратропий в дозе 0,5 мг в распылителе;
• ввести внутривенно аминофиллин в дозе 5 мг/кг в течение 20 мин или сальбутамол в дозе 250 мг в течение 10 мин. Не следует назначать аминофиллин больным, уже принимающим теофиллин.
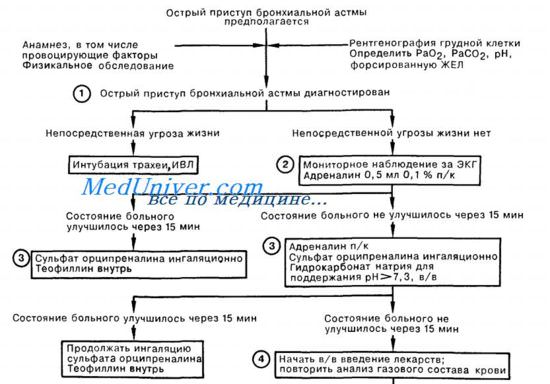
Последующее лечение астматического статуса
Если состояние больного улучшается, то продолжают применять:
• 40 —60 % кислород;
• преднизолон в дозе 30 — 60 мг/сут или гидрокортизон в дозе 200 мг через каждые 6 ч;
• сальбутамол или тербуталин в распылении через каждые 4 ч.
Если состояние не улучшается через 15 — 30 мин, то:
• продолжают оксигенацию и введение кортикостероидов;
• учащают введение распыленного b-агониста (с интервалами 15 — 30 мин);
• добавляют в распылитель ипратропий в дозе 0,5 мг и повторяют это через каждые 6 ч, пока не наступит улучшение состояния больного.
Холинолитики уменьшают количество секрета, но и сгущают его. В этом случае больной должен быть хорошо гидратирован при необходимости внутривенным введением жидкости.
Если состояние больного не улучшается, то:
• проводят вливание теофиллина (больным с небольшой массой тела — 750 мг/сут, с большой массой тела — 1500 мг/сут, если инфузию продолжают в течение 24 ч и более, то необходимо контролировать концентрацию препарата в крови;
• в качестве альтернативного препарата вводят агонист b-адренорецепторов (как указано выше).
Контроль за лечением:
• Измеряют максимальную скорость экспираторного потока через каждые 15 — 30 мин.
• Поддерживают насыщение кислородом на уровне выше 92 %.
• Повторяют измерение газов крови через 2 ч после начала лечения, если:
• начальное РаО2 < 8 кРа (60 мм рт.ст.);
• начальное РаСО2 в норме или повышено (предполагается, что тахипноэ снижает РаСО2 у большинства больных);
• состояние больного ухудшается.
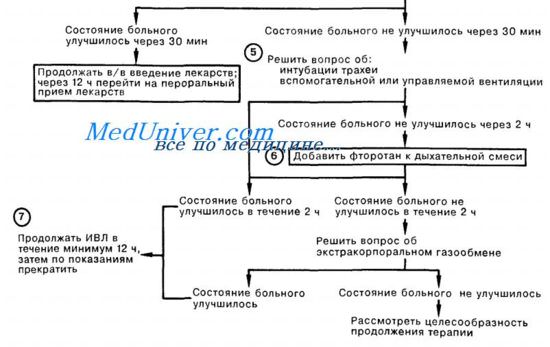
Лечение астматического статуса в отделении интенсивной терапии
Госпитализация больного в отделение интенсивной терапии (в сопровождении врача с оборудованием для интубации) необходима в случае:
• любого ухудшения, несмотря на интенсивно проводимое лечение;
• когда больной в состоянии крайней слабости, сонливости или спутанности сознания;
• коматозного состояния или остановки дыхания.
Лечение астматического статуса после выписки из стационара
Пациенты должны:
• продолжать ингаляции кортикостероида и постепенно уменьшать пероральную дозу преднизолона;
• знать, как контролировать максимальную скорость экспираторного потока, и прекратить уменьшение дозы препарата, если эта скорость падает или если рано по утрам регистрируются пониженные показатели (вообще больные не должны выписываться из стационара до тех пор, пока разница между ежедневными показателями максимальной скорости экспираторного потока не будет < 25 %).
Предупреждение. Астма может быть спровоцирована блокадой b-адренорецепторов, а применения антагонистов b-адренорецепторов следует вообще избегать больным, в анамнезе у которых есть указания на приступы бронхиальной астмы. Летальный исход может наступить даже при использовании глазных капель, в состав которых входит b-адреноблокатор.
Избыточное потребление агонистов b-адреноблокаторов опасно. В середине 60-х годов значительно увеличилась частота внезапной смерти среди больных астмой молодого возраста вне больничных условий. Это было связано с использованием дозированного аэрозоля, в состав которого входил в больших дозах изопреналин (агонист b1- и b2-адренорецепторов). Повышения уровня смертности не отмечалось в странах, в которых препарат в такой концентрации не продавался.
После ограничения его продажи в Великобритании уровень смертности в ней также снизился. Хотя связь между применением агонистов b-адренорецепторов и смертью принято считать причинной, фактический механизм этого остается неясным. Аритмия сердца, вызываемая передозировкой, не единственный причинный фактор.
Последующее введение в практику селективных агонистов b-адренорецепторов повысило безопасность лечения больных бронхиальной астмой. Однако результаты обзора, проведенного в Новой Зеландии в 80-х годах, показали, что фенотерол (агонист b2-адренорецепторов избирательного действия), применявшийся в виде дозированных аэрозолей, повышал риск внезапной смерти у больных с тяжелой формой астмы, поэтому вопрос остается спорным.
Любое седативное средство, обеспечивающее сон больному с тяжелой формой астмы, может отрицательно повлиять на активное дыхание и продуктивный кашель. Если больной устает до наступления улучшения максимальной скорости экспираторного потока, то надлежащим лечением будет искусственная вентиляция легких. К наиболее безопасным седативным и снотворным средствам относятся диазепам, производные хлорала, хлорпромазин и прометазин.
- Рекомендуем вам также статью "Лекарства для лечения хронического обструктивного заболевания легких (ХОЗЛ)"
Оглавление темы "Клиническая фармакология":- Лечение астматического статуса - неотложная помощь
- Лекарства для лечения хронического обструктивного заболевания легких (ХОЗЛ)
- Витамин К - показания, побочные эффекты
- Варфарин - показания, дозы
- Побочные эффекты варфарина и его отмена
- Взаимодействия варфарина с другими лекарствами
- Гепарин - показания, побочные эффекты
- Протамин - показания, побочные эффекты
- Лекарства для лечения венозных тромбоэмболий
- Лекарства для профилактики тромбозов вен
