Алгоритм диагностики причины ожирения и синдрома Кушинга
а) Клинический случай. 33-летняя женщина пришла на прием к дерматологу. С подросткового возраста у нее наблюдаются умеренные акне, но за последний год состояние кожи ухудшилось. Она также обеспокоена тем, что ее лицо постоянно красное и опухшее даже без воздействия солнца. Она пробовала различные кремы, пероральные препараты и добавки «от акне», но это не дало результатов. Кроме того, она переживает, что за последние 6 мес набрала 7 кг лишнего массы тела, и у нее появились растяжки на животе. Как бы вы решили ее проблему?
Всемирная организация здравоохранения определяет ожирение как индекс массы тела >30, а избыточная масса тела — как индекс массы тела от 25 до 30. Это болезнь, имеющая масштабы эпидемии, с неоспоримым риском заболеваемости и смертности. Лишь немногие пациенты обращаются к врачу с жалобами на лишнюю массу тела, но врач может «измерить» каждого приходящего пациента даже при простой инфекции верхних дыхательных путей. Пациентам с нарушениями обмена веществ (например, сахарный диабет и подагра) следует измерять индекс массы тела. Врач может и должен многое сделать, чтобы предотвратить последующие осложнения ожирения. Здесь обсуждаются диагностические аспекты, но не детали лечения.
Ожирение
У большинства пациентов с ожирением наблюдается несоответствие между поступлением и расходом энергии, связанное с факторами образа жизни, такими как избыточное питание и недостаточная физическая нагрузка (отказ от курения также приводит к прибавке в массе тела). У меньшинства будут медицинские причины этой прибавки. Недавнее или быстрое увеличение массы тела должно вызвать подозрения относительно вторичной причины.
Медицинские причины увеличения массы тела
Они определяются клинически:
• Задержка жидкости. Некоторые пациенты набирают массу из-за задержки жидкости. Периферический отек будет заметен при обследовании, и могут наблюдаться другие симптомы сердечной, почечной или печеночной недостаточности.
• Медикаментозная прибавка в массе тела. Прибавка в массе является побочным эффектом от приема некоторых антипсихотических средств (например, оланзапина), трициклических антидепрессантов, противоэпилептических препаратов (вальпроата натрия и карбамазепина), инсулина и производных сульфонилмочевины. Соберите медикаментозный анамнез всех пациентов.
• Эндокринные нарушения:
- Гипотиреоз. Исследование функции щитовидной железы оправдано.
- Синдром Кушинга. Явная клиническая картина избытка кортикостероидов, включая центральное ожирение, тонкую кожу, растяжки на животе, проксимальную миопатию и поражение других органов.
— Синдром поликистозных яичников (СПКЯ). Молодая девушка и женщина среднего возраста с ожирением, олигоменореей и гиперандрогенизмом (гирсутизм, выпадение волос, акне).
— Нарушение функции гипоталамуса. Поражение регуляторных центров гипоталамуса вызывает гиперфагию. Это происходит при синдроме Прадера—Вилли и травме гипоталамуса (редко).
Поиск сопутствующих состояний
Существует много сопутствующих состояний, связанных с ожирением, которые необходимо устранять индивидуально. Нужно искать следующее:
• Сердечно-сосудистые факторы риска. Сахарный диабет, гипертония, гиперлипидемия.
• Другие осложнения ожирения. Обструктивное апноэ во сне, безалкогольная жировая болезнь печени, желчные камни, обострение остеоартроза и т.д.
Синдром Кушинга
Синдром Кушинга — клинически распознаваемое проявление избытка кортикостероидов, сопровождающееся центральным ожирением (скопление жировых отложений на лице и в области брюшной полости с худыми конечностями, надключичные и дорсоцервикальные жировые отложения) и кожными аномалиями (тонкая кожа, растяжки на животе, плетора, легкое появление синяков, гирсутизм и акне). Может возникнуть поражение множества органов, приводящее к проксимальной миопатии, непереносимости глюкозы, гипертензии, раздражительности и нарушениям менструального цикла (менее выраженным, чем при СПКЯ). Там может быть гипокалиемия, так как кортизол обладает легким минералокортикоидным эффектом.
Синдром Кушинга нужно обнаружить клинически, подтвердить биохимическими анализами, а также нужно идентифицировать его этиологию — экзогенные стероиды, опухоль гипофиза, опухоль надпочечников или эктопическая секреция АКТГ.
1. Исключение экзогенных стероидов
Сначала нужно исключить экзогенное употребление стероидов в виде рецептурных препаратов или добавок из разряда нетрадиционной медицины. К сожалению, это самая распространенная причина возникновения синдрома Кушинга. Этот диагноз зависит от анамнеза, а не от результатов биохимических анализов. Соберите полный лекарственный анамнез, включая традиционные препараты и пищевые добавки (на некоторых из них явно не указано содержание стероидов). Вдыхаемые кортикостероиды (например, при астме) и местные стероиды (например, при экземе), как правило, не вызывают синдром Кушинга.
2. Подтверждение эндогенного гиперкортизолизма
Для подтверждения диагноза требуется два положительных результата тестов (так как по отдельности чувствительность и специфичность неадекватны).
• Суточный уровень кортизола в моче. Повышен.
• Ночной уровень кортизола (в крови или слюне). Секреция кортизола следует за циркадным ритмом, достигая пика в 8 ч утра и надира около полуночи, поэтому повышенный ночной уровень кортизола предполагает гиперкортизолизм. Тем не менее проблематично взять образец для определения уровня кортизола ночью, ведь разбудив пациента для забора крови, вы введете его в состояние стресса.
• Малая дексаметазоновая проба. Уровень кортизола в 8 ч утра измеряется после введения 1 мг дексаметазона в полночь (ночной протокол) или 0,5 мг дексаметазона 4 раза в день в течение 2 сут (двухсуточный протокол). Предполагается, что дексаметазон подавляет секрецию кортизола. Если подавления не происходит, подтверждается диагноз синдрома Кушинга.
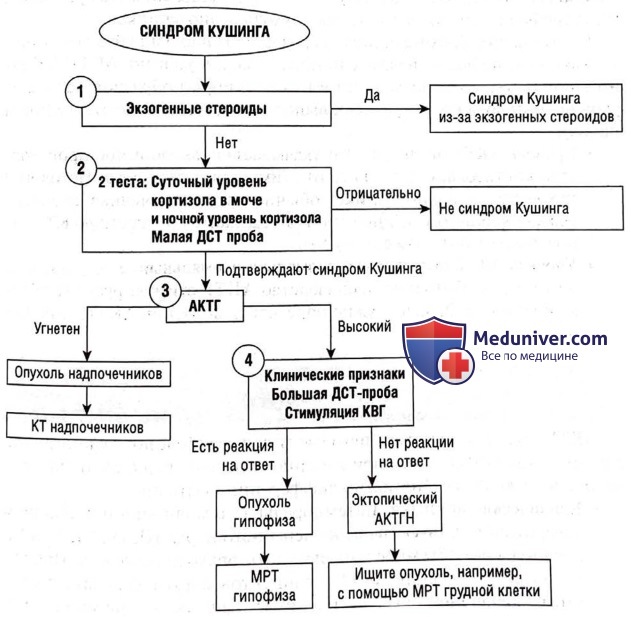
3. Зависимость/независимость от адренокортикотропного гормона
Чрезмерное производство кортизола может быть вызвано чрезмерным производством адренокортикотропного гормона (АКТГ) или не зависеть от стимуляции АКТГ. Это можно определить так.
А. Клинические признаки. Некоторые клинические признаки характерны для этиологии синдрома Кушинга — гиперпигментация наблюдается при синдроме Кушинга, зависимого от АКТГ (так как вещество-предшественник АКТГ содержит меланоцитостимулирующий компонент), а вирилизация (облысение по мужскому типу, снижение тембра голоса, гипертрофия клитора) указывает на опухоль надпочечников.
Б. Результаты биохимических анализов. Проанализируйте ось «гипоталамус — гипофиз — надпочечники», измерив уровень АКТГ (обычно забор образцов производится вместе с забором образцов на анализ уровня кортизола в 8 ч утра, если выполняется малая дексаметазоновая проба).
• Уровень АКТГ подавлен. Это указывает на автономное производство кортизола, отделенного от стимуляции гипофиза. Патология находится в надпочечнике: обычно это надпочечная аденома, реже — карцинома надпочечников. Сделайте контрастную КТ надпочечников.
• Уровень АКТГ высокий или аномально нормальный. Это указывает на то, что избыточное производство АКТГ стимулирует выработку кортизола. Дальше нужно определить источник АКТГ: гипофиз или нечто вне его.
4. Гипофизарная и эктопическая секреция адренокортикотропного гормона
АКТГ может выделяться опухолью гипофиза (болезнь Кушинга) или другого органа (чаще всего при карциноме легких, поджелудочной или вилочковой железы). Это можно дифференцировать так.
• Клинические признаки. Битемпоральная гемианопия или синдром кавернозного синуса (паралич черепного нерва III, IV, VI, V1 и V2) предполагают объемное воздействие от опухоли гипофиза. При эктопической секреции АКТГ у пациентов могут наблюдаться симптомы первичной опухоли (например, кашель, потеря массы тела, кровохарканье). У многих пациентов не проявляются никакие симптомы.
• Большая дексаметазоновая проба. Аденомы гипофиза, возникающие из нормальных тканей гипофиза, как правило, сохраняют некоторую реакцию на негативные проявления. Напротив, опухоли с эктопической секрецией АКТГ не реагируют. Поэтому подавление уровня кортизола в 8 ч утра высокими дозами дексаметазона [8 мг за ночь, в отличие от малой пробы (1 мг)] указывает на аденому гипофиза, а не эктопическую секрецию АКТГ.
• Тест стимуляции кортикотропин-высвобождающим гормоном. Аналогично аденомы гипофиза сохраняют некоторую реакцию на стимуляцию кортикотропин-высвобождающим гормоном. Если введение кортикотропин-высвобождающего гормона приводит к повышению уровня АКТГ и кортизола, то более вероятна аденома гипофиза.
Следующий шаг:
• Потенциальная опухоль гипофиза. Сделайте МРТ гипофиза, чтобы визуализировать опухоль. Оцените функцию других гормонов гипофиза (пролактин, ФСГ/ЛГ, ТТГ).
• Потенциальная эктопическая секреция АКТГ. Найдите опухоль. Обычно нужно начинать с КТ грудной клетки.
P.S. В отдельных случаях важна биопсия каменистых венозных синусов, особенно при диагностических затруднениях, у пациентов без четко выраженной аденомы гипофиза или до проведения операции на гипофизе (для подтверждения Функционирующей аденомы). Это инвазивный тест, включающий введение катетера в пути венозного оттока гипофиза, с сопутствующим риском инсульта и кровотечения. Он позволяет продемонстрировать повышенные уровни АКТГ в путях венозного оттока из гипофиза (по сравнению с уровнями в периферической крови), подтверждая АКТГ-продуцирующую аденому гипофиза.
P.S. Используя полученные знания, запишите свой подход к клиническому случаю в данной статье на сайте, ПРЕЖДЕ ЧЕМ читать дальнейшее обсуждение.
б) Обсуждение случая. У этой девушки синдром Кушинга, сопровождающийся прибавкой в массе тела, растяжками на животе, плеторой лица и акне. Осмотрите пациентку, чтобы определить другие симптомы синдрома Кушинга. Следует учесть такой отличительный признак, как СПКЯ. Расспросите пациентку об олигоменорее и осмотрите ее на наличие выраженного гирсуитизма. Это также может привести к акне и увеличению массы тела.
Наиболее вероятной причиной синдрома Кушинга являются не указанные экзогенные стероиды в добавках, которые она принимала (нужные для борьбы с акне). Если экзогенные стероиды исключены, подтвердите синдром Кушинга анализом суточного уровня кортизола в моче и малой дексаметазоновой пробой. Затем определите этиологию синдрома Кушинга (гипофиз, надпочечники или эктопический АКТГ), начиная с уровня АКТГ.
в) Основные концепции:
1. Большинство случаев ожирения связано с факторами образа жизни, однако следует учитывать медицинские причины прибавки в массе, такие как задержка жидкости, медикаменты и эндокринные заболевания (гипотиреоз, синдром Кушинга и СПКЯ).
2. Наиболее распространенная причина синдрома Кушинга — экзогенные стероиды. Эндогенный гиперкортизол можно подтвердить с помощью анализа суточного уровня кортизола в моче, уровня ночного кортизола или малой дексаметазоновой пробой (два теста).
3. Синдром Кушинга может быть вызван опухолью гипофиза, опухолью надпочечников или эктопической секрецией АКТГ, чаще всего — раком легких. Их можно дифференцировать по клиническим признакам, уровню АКТГ и его реакции на высокие дозы дексаметазона и кортикотропина.
г) Часто возникающие ошибки. Пациенты могут не сказать о том, что принимали традиционные лекарства и добавки, так как не считают их лекарствами. Их нужно напрямую спросить об этом.
д) Вопросы:
1. ДУМАЙТЕ! Вы сталкивались с пациентом с синдромом Кушинга? Почему он обратился за медицинской помощью и какое клиническое проявление вызывало наибольшую тревогу?
2. ОБСУЖДАЙТЕ! Какие расстройства могут имитировать клинические признаки синдрома Кушинга? Какие признаки более специфичны для синдрома Кушинга, а какие менее специфичны?
- Читать далее "Алгоритм диагностики причины падения пожилого человека"
Редактор: Искандер Милевски. Дата публикации: 10.7.2022
- Алгоритм диагностики причин болезней щитовидной железы
- Алгоритм диагностики причины повышения и понижения уровня глюкозы в крови (гипергликемии, гипогликемии)
- Алгоритм диагностики причины ожирения и синдрома Кушинга
- Алгоритм диагностики причины падения пожилого человека
- Алгоритм диагностики причины сыпи
