Алгоритм диагностики причины анемии (низкого уровня гемоглобина, эритроцитов)
а) Клинический случай. Женщина, 60 лет, поступила с внебольничной пневмонией. В анамнезе имеется плохо контролируемый сахарный диабет и РА, от которого она принимает метотрексат (недавно начала). Она была здорова и активна, а 3 дня назад у нее появились лихорадка и кашель. Показатели лабораторных анализов при госпитализации:

Клиническая картина анемии зависит от степени ее тяжести, а также от того, как она развивается — резко или постепенно.

• Хроническая анемия легкой и средней степени тяжести часто протекает бессимптомно, ее случайно диагностируют при проведении анализов крови.
• Тяжелая хроническая анемия может быть симптоматической, сопровождаться вялостью, головокружением, одышкой и тахикардией Результаты физикального осмотра включают конъюнктивальную и кожную бледность, быстрое сердцебиение и шум систолического потока. Недостаточная доставка кислорода к миокарду может ускорить развитие сердечной ишемии.
• При острой кровопотере доминируют признаки гиповолемии, такие как постуральная гипотензия, гиповолемический шок и гипоперфузия органов-мишеней (сердечная ишемия, делирий, ОПП и т.д.).
• Острый внутрисосудистый гемолиз сопровождается желтухой, острыми болями в спине, гемоглобинурией и поражением почек.
• Хроническая экстраваскулярная гемолитическая анемия может быть хорошо компенсирована и сопровождаться симптомами тяжелой хронической анемии или желтухой и признаками экстрамедуллярного гематопоэза.
Начальный подход при анемии
Начните с разграничения широких классов анемии.
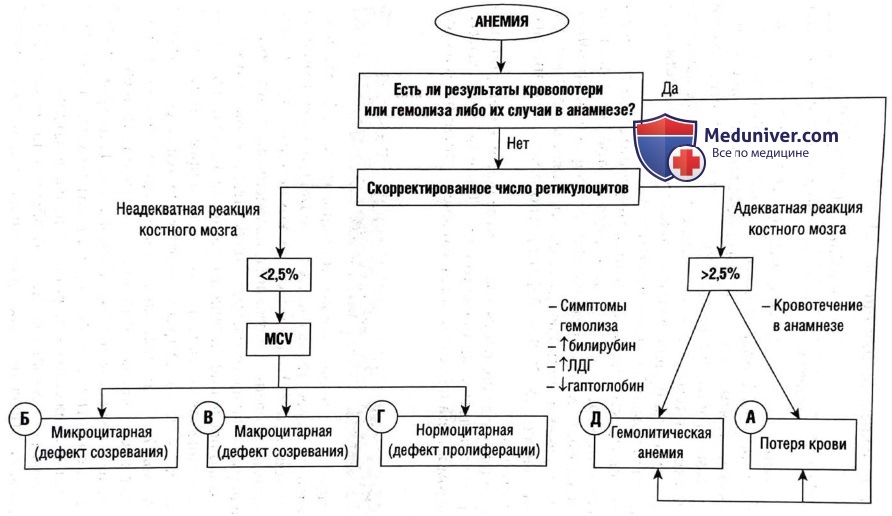
Сначала определите любой клинический случай острой кровопотери (например, травма, массивное желудочно-кишечное кровотечение) или острого гемолиза. Если таких случаев нет, сначала нужно провести такие тесты, как полный анализ крови, число ретикулоцитов, мазок крови, анализы содержания железа (ферритин, железо, общая железосвязывающая способность), уровень витамина В12 и фолатов. При подозрении на гемолиз делают анализы на наличие гемолитических маркеров (билирубин, ЛДГ и гаптоглобин).
Ретикулоциты — это эритроциты, недавно высвобожденные из костного мозга; их количество отражает активность выработки в костном мозге. Ожидается, что костный мозг будет реагировать на установленную анемию как минимум умеренной степени тяжести (Hb <10 г/дл) за счет увеличения производства эритроцитов в 2-3 раза и более. При анемии увеличивается процент ретикулоцитов, а их абсолютное число остается неизменным; скорректированное число ретикулоцитов можно рассчитать по следующей формуле.
Скорректированное число ретикулоцитов (%) = Ретикулоциты (%) х (Гемоглобин пациента (г/дл) / Ожидаемый гемоглобин по возрасту и полу (г/дл)).
Скорректированное число ретикулоцитов (также известное как индекс ретикулоцитов) >2,5% подразумевает адекватную реакцию костного мозга, указывая, что анемия пациента обусловлена либо кровопотерей, либо гемолитическим разрушением. Эти этиологии можно отличить по анамнезу и гемолитическим маркерам. Недавнее пресыщение железом, витамином В12 или фолатами также может привести к ре-тикулоцитозу, но это было бы видно по анамнезу.
И наоборот, скорректированное число ретикулоцитов <2,5% предполагает неадекватную реакцию костного мозга. В этой ситуации нужно посмотреть на MCV. Макроцитарная (MCV >95 фл) и микроцитарная (MCV <80 фл) анемия отражают дефекты созревания эритроцитов. Нормоцитарная анемия (MCV 80-95 фл) предполагает снижение пролиферации эритроцитов.
В последующих разделах обсуждаются отдельные категории анемии. Анемия часто является многофакторной. При известной талассемии с дефицитом железа не исключается злокачественная опухоль толстой кишки!
А. Кровопотеря
Важно понимать различные проявления кровопотери. После сильного кровотечения первое проявление сопровождается симптомами и признаками гиповолемии. При потере всех компонентов крови (эритроцитов и плазмы) уровень гемоглобина, полученного в этот момент, может быть в норме. Однако не следует заблуждаться! Уровень гемоглобина падает только после инфузионной терапии (с помощью врача или собственных механизмов сохранения жидкости в организме), так как фиксированное количество эритроцитов разбавляется за счет увеличения объема плазмы. Если костный мозг в норме, эритропоэз повышается, что приводит к росту числа ретикулоцитов в течение 10 дней.
Эритропоэз не может повышаться бесконечно. При хронической кровопотере гематопоэтические факторы в костном мозге истощаются, что приводит к снижению эритропоэза и, следовательно, к снижению количества ретикулоцитов. Железо обычно является первым истощаемым гемопоэтическим фактором. Поэтому наиболее распространенным признаком хронической кровопотери является бессимптомная железодефицитная анемия: число ретикулоцитов <2,5% и низкий MCV.
Клинический подход. Внезапное снижение гемоглобина с отрицательными гемолитическими маркерами (помните, что ретикулоциты могут быть в норме в течение первых 10 дней) свидетельствует об острой кровопотере. Этиология может быть очевидна из истории болезни, например травма, желудочно-кишечное кровотечение, вагинальное кровотечение или перипроцедурная кровопотеря. Во время клинического обследования можно выявить свежую кровь, или мелену при ректальном осмотре, или кровотечение из операционной раны или линии сосудистого доступа. Скрытое кровотечение, особенно внутрибрюшное, требует высокий индекс подозрительности и КТ для постановки диагноза. При хронической анемии: а) с повышенным содержанием ретикулоцитов >2,5% и отрицательными гемолитическими маркерами или б) хронической железодефицитной анемией необходимо искать симптомы желудочно-кишечного или вагинального кровотечения. Если симптомов нет, проведите эндоскопическую оценку ЖКТ, который является наиболее распространенным источником скрытой хронической кровопотери.
Б. Дефект производства
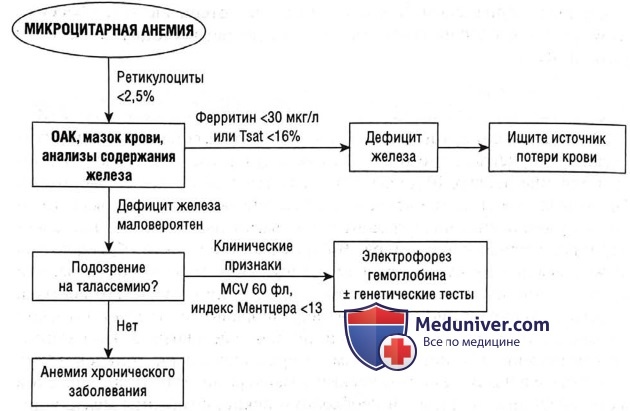
Микроцитарная анемия. При микроцитарной анемии эритроциты в норме, но не хватает гемоглобина, чтобы заполнить каждую клетку, поэтому эритроциты малы. Стандартные этиологии (рис. 2):
• Железодефицитная анемия.
• Талассемия. У взрослых, страдающих микроцитарной анемией, обычно наблюдаются более мягкие фенотипы (признак α-талассемии, малая β-талассемия). Жесткие фенотипы (большая β-талассемия, Н-гемоглобинопатия), которые наблюдаются у детей, сопровождаются микроцитарной анемией, спленомегалией и гемолизом.
• Анемия на фоне хронического заболевания. Может быть нормоцитарной или микроцитарной.
• Сидеробластная анемия. Дефект при введении железа в гем, связанный с отравлением свинцом, лекарствами, врожденными ферментопатиями и миелодиспластическим синдромом. Встречается редко.
Подход:
• ОАК дает представление о том, вероятна ли талассемия. При талассемии эритроциты очень малы (MCV — от 60 фл) и равномерно распределены (низкая RDW); в образце крови также могут быть видны кодоциты. Напротив, при дефиците железа эритроциты не так малы (MCV — от 70 фл, хотя при очень сильном дефиците железа MCV может достигать 60 фл) и распределены менее равномерно (более высокая RDW). Индекс Ментцера (MCV, разделенный на число эритроцитов) <13 свидетельствует о талассемии (но не является ни чувствительным, ни специфическим).
• Анализы содержания железа нужно делать всем пациентам с микроцитарной анемией. Уровень ферритина отражает запасы железа, и очень низкие уровни (например, <30 мкг/л) являются специфическими для дефицита железа; при воспалении ферритин повышается примерно в 3 раза, поэтому при воспалении уровень до 100 мкг/л может указывать на дефицит железа. Насыщенность трансферрина (уровень железа, разделенный на общую железосвязывающуто способность) отражает количество железа, связывающегося (т.е. «выполняющего сатурацию») с железосвязывающими белками. Уровни <16% предполагают дефицит железа. Более высокие границы отсечки используются во время беременности и при других состояниях (например, при почечной недостаточности), когда порог пополнения железа низкий.
• Дальнейшее тестирование на дефицит железа. Если выявлен дефицит железа, найдите его этиологию. Самой распространенной причиной является хроническая скрытая желудочно-кишечная кровопотеря, истощающая запасы железа. Спросите о любых случаях кровопотери (например, меноррагия) и выполните эндоскопию, чтобы найти причину кровопотери или мальабсорбции в ЖКТ.
• Подозреваемая талассемия. Проведите подтверждающие анализы:
— β-Талассемия. В результате электрофореза гемоглобина обнаруживается HbF (α2γ2) и РтА2 (α2δ2). Это альтернативные типы гемоглобина, которые не включают в себя дефектную цепь β.
- α-Талассемия. При электрофорезе гемоглобина можно выявить низкие уровни HbН (тельца включения β4, нормальной цепи глобина, которая перепроизводится относительно дефектной цепи а), но они могут быть и нормальными, и в этом случае для диагностики потребуется секвенирование гена α-глобина.
В. Дефект производства. Макроцитарная анемия
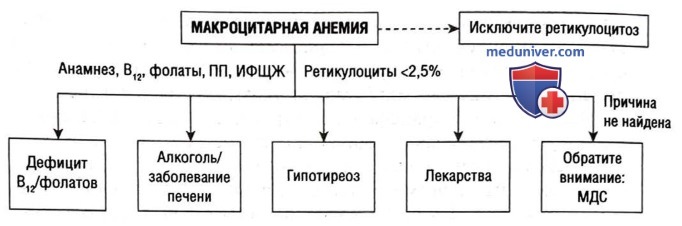
При макроцитарной анемии достаточно гемоглобина, но недостаточно эритроцитов, чтобы заполнить их гемоглобином. Это указывает на дефект синтеза эритроцитов. Исключите ретикулоцитоз, при котором MCV может увеличиться, так как ретикулоциты больше зрелых эритроцитов.
Этиологию макроцитарной анемии обычно можно определить по анамнезу и результатам простых тестов:
• Мегалобластная анемия (дефицит В12/фолатов). Этот вид анемии назван из-за эритроцитов с большими незрелыми ядрами и многодольных нейтрофилов, которые видны в образце крови. Макроцитоз может быть тяжелым (MCV >115 фл), и могут быть задеты другие клеточные линии (может привести к панцитопении). Этиологии дефицита В12/фолатов включают в себя мальабсорбцию в ЖКТ (например, при злокачественной анемии, гастрэктомии, резекции подвздошной кишки, воспалительном заболевании кишечника) и диетическую недостаточность у веганов.
Лабораторно-инструментальные исследования:
— Уровень витамина В12 и фолатов.
— Если уровень низкий, проведите анализ на наличие антител к внутреннему фактору для определения злокачественной анемии
• Алкоголь и болезни печени. Хроническое злоупотребление алкоголем и безалкогольные болезни печени.
Исследования:
— Печеночные пробы
• Гипотиреоз. Механизм макроцитоза плохо описан.
Исследования:
— Исследование функции щитовидной железы
• Лекарственные препараты. Особенно гидроксикарбамид, ко-тримоксазол, антиретровирусные препараты для лечения ВИЧ и химиотерапевтические препараты.
• Миелодиспластический синдром следует принимать во внимание, если не найдена другая причина макроцитоза.
Г. Дефект производства. Нормоцитарная анемия
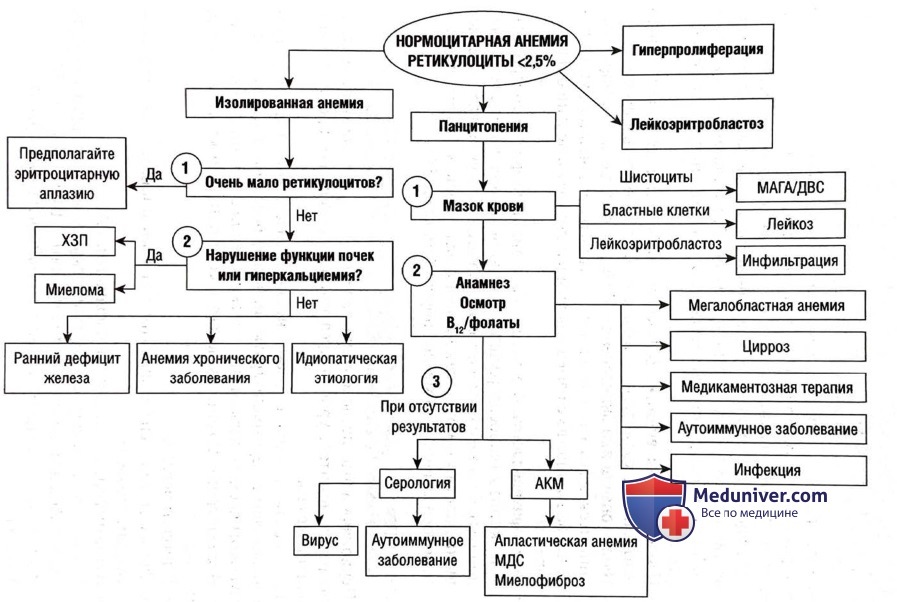
Нормоцитарная анемия с низким или несоответствующе нормальным числом ретикулоцитов отражает дефект пролиферации костного мозга. Сначала определите, какие клеточные линии затронуты.
• Гиперпролиферация одной клеточной линии (повышенное количество клеток) с подавлением другой. Это происходит при пролиферативном расстройстве костного мозга, например лейкозе (см. главу 34).
• Изолированная анемия. Дефект пролиферации поражает только эритроциты, количество лейкоцитов и тромбоцитов в норме.
• Панцитопения или бицитопения. Дефект пролиферации, поражающий несколько клеточных линий. Подход к лечению бицитопении в большинстве случаев аналогичен подходу к лечению панцитопении.
• Лейкоэритробластоз. В образце крови видны незрелые эритроциты и лейкоциты (ядросодержащие эритроциты, миелоциты, метамиелоциты), а также слезовидные эритроциты. Это указывает на замещение костного мозга, как правило, вследствие злокачественного новообразования или миелофиброза.
Изолированная анемия
Первоначальные исследования включают анализ для определения числа ретикулоцитов, уровня креатинина в сыворотке крови, уровня кальция и железа.
1. Тяжелая анемия с очень низким содержанием ретикулоцитов предполагает эритроцитарную аплазию, расстройство, вызванное иммунологической атакой на клетки-предшественники эритроцитов. Исследование обычно включает в себя пункцию костного мозга. Причины.
• Идиопатическая.
• Связь с миелодиспластическим синдромом или миелопролиферативным заболеванием.
• Аутоиммунные расстройства: волчанка, РА.
• Инфекция: парвовирус В19, более легкие эпизоды с другими вирусными заболеваниями (например, гепатит, ВИЧ, ЭБВ, ЦМВ).
• Врожденные расстройства (анемия Даймонда— лекфена).
• Тимома.
2. При наличии почечной недостаточности учитывайте следующее:
• ЗП. ХЗП 4-5-й степени (рСКФ <30) связан с дефицитом эритропоэтина (вырабатываемого почками) и нормоцитарной анемией. Исключите сопутствующий дефицит железа, который необходимо лечить перед началом приема препаратов, стимулирующих эритропоэз.
• Множественная миелома. Основные признаки: гиперкальциемия, почечная недостаточность, анемия и литические поражения костей (симптомы CRAB). Не все признаки могут первоначально проявляться. У пациентов могут наблюдаться симптомы анемии, гиперкальциемии или поражения костей или же болезнь может быть полностью бессимптомной. При подозрении на миелому проведите анализ уровня кальция в сыворотке крови, электрофорез белков в сыворотке крови и моче и анализ на наличие свободных легких цепей.
3. После того как все вышесказанное будет исключено, учтите следующее:
• Ранний дефицит железа. Первоначально может быть нормоцитарным, прежде чем перейти в микроцитарную форму.
• Анемия на фоне хронического заболевания. Хроническая инфекция, воспаление или злокачественная опухоль могут быть связаны с анемией. Встречается часто, но это диагноз исключения.
• Миелодисплазия. Может проявляться в виде изолированной анемии. Наличие выраженной морфологической дисплазии (>10% эритроцитов, лейкоцитов или тромбоцитов) должно вызвать подозрение на миелодисплазию.
• Идиопатия. У некоторых пациентов наблюдается необъяснимая анемия.
Панцитопения/бицитопения
Механизмы панцитопении можно разделить на инфильтрацию костного мозга, аплазию или разрушение эритроцитов. Пошаговый подход:
1. Обратите внимание на следующие возможные состояния, требующие неотложной медицинской помощи, по анамнезу и результатам мазка крови:
• Микроангиопатическая гемолитическая анемия (МАГА) и диссеминированное внутрисосудистое свертывание (ДВС). Определяется по результатам гемолиза (повышенный уровень билирубина и ЛДГ, потребление гаптоглобина, шистоциты и фрагментированные эритроциты в образце крови) у больного.
• Лейкоз. В образце ОАК иногда видны циркулирующие эритробласты без общего повышения числа лейкоцитов.
• Инфильтрация костного мозга. По образцу крови определяется лейкоэритробластоз.
2. Далее попытайтесь определить следующие этиологии на основе анамнеза, обследования, уровня витамина В12 и фолатов.
• Мегалобластная анемия. Тяжелая недостаточность витамина В12 или фолатов может проявляться не только в виде макроцитарной анемии, но и панцитопении. MCV повышен, в образце крови видны крупные незрелые ядра и многодольные нейтрофилы.
• Лекарственные препараты. Цитотоксические препараты вызывают панцитопению. Панцитопения является характерным побочным эффектом приема других препаратов, таких как антибиотики (линезолид, ко-тримоксазол и т.д.), противоэпилептических, противотиреоидных препаратов и иммунодепрессантов.
• Цирроз с гиперспленизмом. Панцитопения возникает при циррозе вследствие секвестрации селезенки.
• Аутоиммунное заболевание. У пациентов с аутоиммунными заболеваниями (например, волчанка, РА, саркоидоз) часто наблюдаются цитопении, которые могут быть вызваны самой болезнью, дефицитом витамина В12/фолата или побочным эффектом от приема лекарств (например, метотрексата).
• Инфекция. Подавление функции костного мозга может возникнуть при малярии и некоторых вирусных инфекциях (например, ВИЧ, гепатит, ЭБВ).
3. Если вам не удалось определить ничего из указанного в пункте 2, сделайте следующее.
• Серологический анализ для определения аутоиммунного заболевания (AHA, dsDNA) и вирусные заболевания (ВИЧ, гепатит, ЭБВ, ЦМВ).
• Аспирация костного мозга. При апластической анемии, неэффективном эритропоэзе при миелодиспластических синдромах или замещении костного мозга при миелофиброзе.
Д. Гемолитическая анемия
Гемолитическая анемия — это синдром повышенного разрушения эритроцитов за пределами костного мозга, приводящий к сокращению продолжительности жизни эритроцитов. Гемолиз может возникать внутри кровеносных сосудов (внутрисосудистый), в селезенке (внесосудистый) или и там, и там. Помимо общих признаков анемии, у пациентов могут быть признаки и симптомы, возникающие непосредственно в результате гемолиза. В результате распада билирубина возникают желтуха, темная моча и билирубиновые желчные камни. Острый внутрисосудистый гемолиз приводит к высвобождению свободного гемоглобина, вызывая боли в спине, гемоглобинурию и почечную недостаточность. Хронический внесосудистый гемолиз преимущественно возникает в селезенке, что приводит к спленомегалии и в меньшей степени к гепатомегалии. Тяжелая врожденная гемолитическая анемия (особенно талассемия) приводит к экстрамедуллярному гематопоэзу и классическим «проявлениям талассемии» с выступающими лобными буграми, верхнечелюстным выпячиванием зубов и неправильной окклюзией. При врожденных заболеваниях может наблюдаться отягощенный семейный анамнез. Однако отсутствие каких-либо симптомов не исключает возможности гемолитической анемии. Биохимические доказательства гемолиза включают в себя повышенный уровень неконъюгированного билирубина, повышенный уровень ЛДГ (высвобождается из лизированных эритроцитов) и низкий уровень гаптоглобина (связывается со свободным гемоглобином и потребляется; также он является белком острой фазы воспаления, поэтому уровень при воспалении может быть неоправданно нормальным). Костный мозг в норме и компенсирует гемолиз за счет увеличения эритропоэза, что приводит к ретикулоцитозу. Однако при всех видах гемолитической анемии сопутствующее заболевание (например, инфекция) может угнетать эритропоэз, приводя к декомпенсации и более тяжелой анемии. Сначала представляется классификация гемолитической анемии, затем предлагается подход к разграничению основных причин, а затем обсуждаются некоторые этиологии.
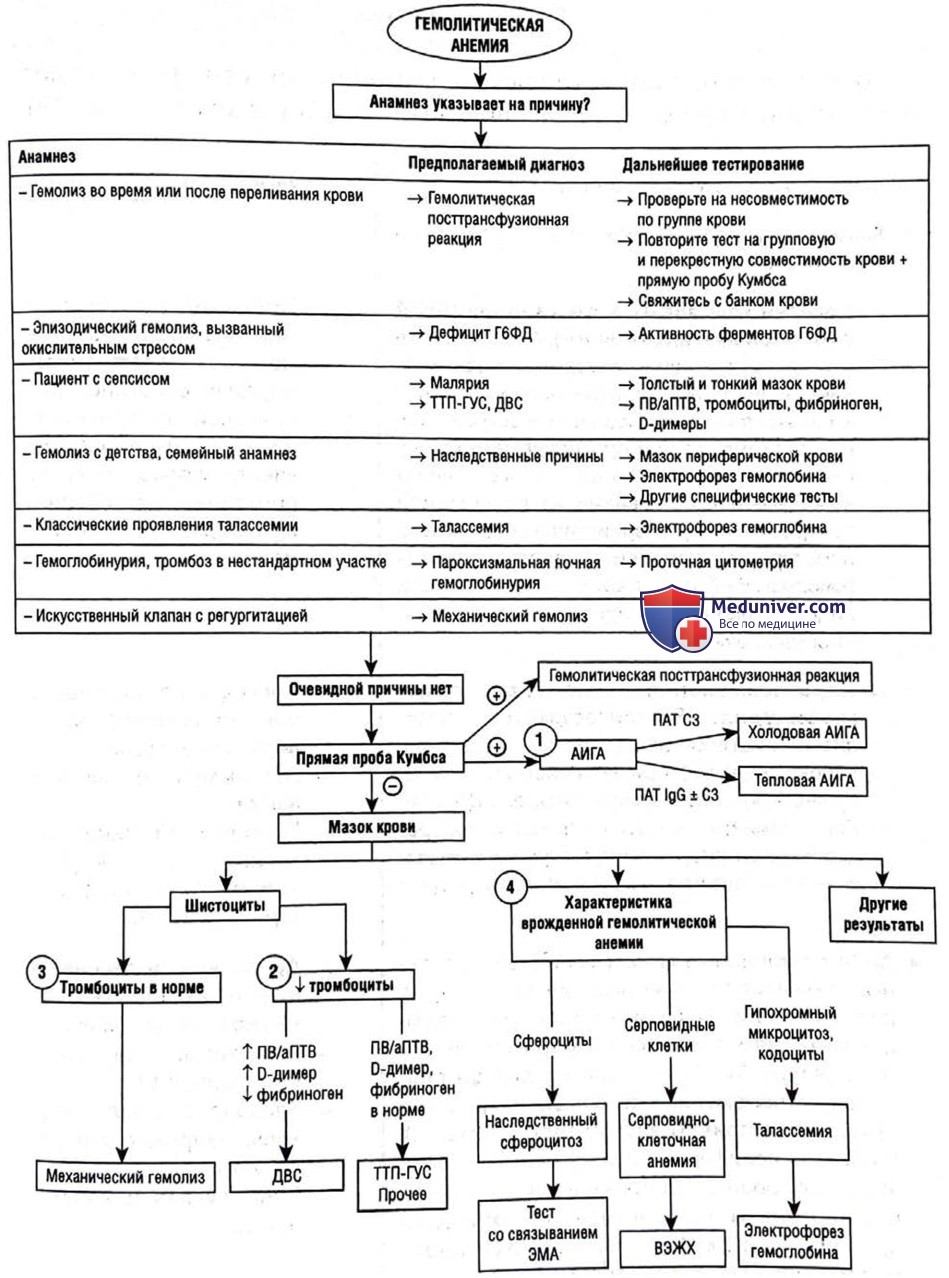
Патофизиологическая классификация
Причины гемолитической анемии можно механически разделить на широкие группы.
1. Наследственная:
• Дефекты эритроцитов или цитоскелета:
- Наследственный сфероцитоз.
- Наследственный эллиптоцитоз
• Дефекты ферментов эритроцитов:
- Дефицит глюкозо-6-фосфат дегидрогеназы.
- Другие
• Гемоглобинопатия:
- Талассемия.
- Серповидноклеточная анемия.
- Другие, например Hbe
2. Приобретенная:
• Аутоиммунная гемолитическая анемия (АИГА):
- АИГА с тепловыми антителами
- АИГА с холодовыми антителами
• АИГА:
- Гемолитическая трансфузионная реакция.
- Гемолитическая болезнь новорожденных.
• Пароксизмальная ночная гемоглобинурия
• МАГА:
- ДВС
- Тромботическая тромбоцитопеническая пурпура и гемолитико-уремический синдром.
• Механическая фрагментация эритроцитов:
- Сердце: искусственные клапаны.
- Маршевая гемоглобинурия.
• Инфекции: малярия, другие
Клинический подход
Начните с анамнеза, который может указывать на конкретную причину. В этом случае нужно провести конкретное подтверждающее тестирование. Два базовых теста особенно полезны.
• Прямой антиглобулиновый тест (прямая проба Кумбса). Позволяет обнаружить антитела к эритроцитам путем реакции отмытых эритроцитов с антителами к человеческим антителам. Положительный результат теста указывает на АИГА или гемолиз, связанный с переливанием крови.
• Мазок периферической крови. Ищите шистоциты, т.е. фрагментированные эритроциты (при МАТА), сфероциты (при наследственном сфероцитозе и АИГА), серповидные клетки (серповидноклеточная анемия), микроцитарные гипохромные эритроциты и кодоциты, указывающие на железодефицитную анемию (талассемия), тельца Гейнца и дегмациты (дефицит глюкозо-6-фосфатдегидрогеназы или окислительный гемолиз). Если есть клиническое подозрение на гемолиз и пациенту сделают переливание крови, выполните пробу Кумбса и мазок крови до переливания, так как результаты могут быть после этого неточными.
1. Аутоиммунная гемолитическая анемия
После получения положительного результата прямой пробы Кумбса проводится тестирование на наличие антител IgG и к компоненту C3d.
Так определяются две формы АИГА:
• Холодовой гемолиз (положительный результат на антитела к C3d):
— Болезнь холодовых агглютининов (ЛИГА с холодовыми антителами). Анемия и симптомы воздействия холода, включая кожные изменения (сетчатое ливедо, цианоз конечностей), исчезающие при согревании, или дискомфорт при проглатывании холодных жидкостей. Антитела IgM соединяют комплемент с антигенами на поверхности эритроцитов под воздействием низких температур, что приводит к внесосудистому гемолизу. В образце периферической крови видна агглютинация эритроцитов с ложно повышенным MCV.
Этиологии, исследования:
— Инфекция: особенно микоплазмоз и ЭБВ.
— При злокачественной опухоли, особенно хронической лимфоцитарной лимфоме, проведите электрофорез белков, проточную цитометрию и аспирацию костного мозга
— Пароксизмальная холодовая гемоглобинурия. Внутрисосудистый гемолиз и гемоглобинурия (темная моча, боль в боку, желтуха) при воздействии холода. Существуют антитела IgG (антитела Доната-Ландштейнера), связывающиеся с эритроцитами при низкой температуре и вызывающие гемолиз при повышении температуры.
Этиология, исследования:
— Последствия инфекции: обычно сифилис, чаще вирусная болезнь.
— Аутоиммунное заболевание.
— Хронический лимфоцитарный лейкоз (ХЛЛ) и хроническая лимфоцитарная лейфома
• АИГА с тепловыми антителами (положительный результат теста на наличие антител IgG). Возникает при наличии антител IgG (± комплемент), связывающихся с эритроцитами при температуре 37 °C, помечая их для фагоцитарного уничтожения с помощью макрофагов селезенки (например, внесосудистый гемолиз). В образце периферической крови могут быть видны сфероциты. Доброкачественная тромбоцитопения может сопровождать АИГА (синдром Эванса). При АИГА с тепловыми антителами гемоглобин может быстро упасть.
Этиология, исследования:
— Аутоиммунное заболевание: например, системная красная волчанка.
— Инфекции: вирусные инфекции, ВИЧ.
— Злокачественная опухоль, например лимфома, ХЛЛ.
— 50% случаев идиопатические
• Любой тип (лекарственный аутоиммунный гемолиз). Ряд лекарств может ускорить аутоиммунный гемолиз, в первую очередь цефалоспорины, пенициллин и нестероидные противовоспалительные средства (НПВС).
2. Микроангиопатическая гемолитическая анемия
МАГА является результатом механического сдвига эритроцитов при их прохождении через внутрисосудистые микротромбы. Отличительными характеристиками являются признаки гемолиза (желтуха, повышенный уровень ЛДГ, низкий уровень гаптоглобина), признаки фрагментации эритроцитов (шистоциты в образце крови) и тромбоцитопения. Встречаются следующие синдромы МАГА.
• Тромботическая тромбоцитопеническая пурпура и гемолитико-уремический синдром.
• ДВС.
• Преэклампсия и гемолиз, повышенный уровень ферментов печени и низкий уровень тромбоцитов (HELLP-синдром). Это серьезные осложнения во время беременности, сопровождающиеся гипертензией, протеинурией, трансаминитом, тромбоцитопенией и МАГА.
• Другие синдромы тромботической микроангиопатии.
3. Причины механической фрагментации эритроцитов, не связанные с микроангиопатической гемолитической анемией
Помимо МАГА, нормальное количество тромбоцитов наблюдается и при других причинах механической фрагментации эритроцитов. Также наблюдаются доказательства механического гемолиза (шистоциты).
Возможны следующие этиологии:
• Злокачественная гипертензия.
• Гемодинамическая неустойчивость вокруг искусственного внутрисосудистого материала, наиболее часто встречаемая в искусственных клапанах. Также наблюдается в стенозных клапанах, устройствах для поддержки работы желудочков или при артериовенозных аномалиях.
• Маршевая гемоглобинурия. Прямая травма эритроцитов в периферийных кровеносных сосудах, классически наблюдаемая у солдат после долгого марша, марафонцев или барабанщиков.
4. Врожденные причины
Врожденная гемолитическая анемия может быть вызвана дефектами мембраны или цитоскелета эритроцитов, ферментов или гемоглобина. Их можно определить по классическому анамнезу (как в случае с глюкозо-6-фосфатдегидрогеназой), по результатам мазка крови или по более специфическим скрининговым тестам. Самые распространенные типы врожденной гемолитической анемии следующие
• Наследственный сфероцитоз. Нарушение мембраны эритроцитов из-за дефективного спектрина.
• Внесосудистый гемолиз в селезенке приводит к спленомегалии. Сфероциты видны в образце крови (также видны при АИГА).
Диагностические исследования:
— Тест со связыванием эозин-5'-малеимида (заменил тест осмотической хрупкости эритроцитов)
• Талассемия. Гемолиз обычно менее выражен, чем анемия и экстрамедуллярный гематопоэз.
Диагностические исследования:
— Электрофорез гемоглобина
• Серповидноклеточная болезнь. HbS, вариант β-глобиновой цепи, приводит к выработке серповидных эритроцитов, которые можно рассмотреть в образце крови. Помимо гемолитической анемии, пациенты страдают от вазоокклюзивных явлений, включая болезненные вазоокклюзионные кризы, острый грудной синдром, инсульт, почечный инфаркт, инфаркт миокарда и венозную тромбоэмболию.
Диагностические исследования:
— Высокоэффективная жидкостная хроматография для определения HbS.
— Тест на серповидные клетки / тест растворимости серповидных клеток
• Дефицит глюкозо-6-фосфатдегидрогеназы. Наблюдается у мужчин (болезнь Х-сцепленного гена) с эпизодами острого внутрисосудистого гемолиза, вызванного окислительным стрессом при воздействии: а) обыкновенных бобов; б) инфекции; в) лекарств, особенно ко-тримоксазола, примахина, дапсона и расбуриказы. Острые приступы могут быть тяжелыми и сопровождаться полным выздоровлением, а также отсутствием симптомов между приступами.
Диагностические исследования:
— Измерьте уровень ферментов глюкозо-6-фосфатдегидрогеназы (может быть ложнонормальным после гемолиза; возможно, понадобится повторная проверка).
• Гемолитическая трансфузионная реакция. Острые гемолитические трансфузионные реакции из-за несовместимости крови по системе АВ0 сопровождается немедленной гипотензией, высокой температурой тела, признаками внутрисосудистого гемолиза (боли в боку, гемоглобинурия, поражение почек) и коагулопатией (признаки ДВС). Это состояние, требующее неотложной медицинской помощи. Отложенные трансфузионные реакции возникают из-за реакции антител на минорные эритроцитарные антигены обычно через 5-10 дней после переливания. Прямая проба Кумбса дает положительный результат.
Диагностические исследования:
— Опрос по поводу переливания соответствующего препарата крови.
— Повторная оценка групповой и перекрестной совместимости крови и определение антител
• Пароксизмальная ночная гемоглобинурия. Необъяснимая гемолитическая анемия с отрицательным результатом пробы Кумбса, и/или другие цитопении, и/или венозный тромбоз в нетипичных местах (например, воротная вена, мезентериальная вена). Могут возникать эпизоды желтухи и розовая/красная моча из-за гемоглобинурии, которая обычно наблюдается ночью. Это случается из-за мутации гена PIG-A в гематопоэтической стволовой клетке, после чего производится популяция клональных эритроцитов без мембранного белка (CD55, CD59). Это приводит к повышенной чувствительности эритроцитов к лизису комплементов.
Диагностические исследования:
— Проточная цитометрия: позволяет определить дефицит CD55, CD59.
— Тест Гэма проводили в прошлом.
— Ищите связанные синдромы недостаточности костного мозга, например апластическая анемия, миелодиспластический синдром
• Инфекции, особенно малярия. Подозревайте у пациентов с сепсисом и анемией, появившихся после посещения мест, в которых характерно возникновение малярии.
Диагностические исследования:
— Толстый и тонкий мазок крови
P.S. Используя полученные знания, запишите свой подход к клиническому случаю в начале данной статьи, ПРЕЖДЕ ЧЕМ читать дальнейшее обсуждение.
в) Обсуждение случая. У этой женщины за год развилась умеренная анемия. Другие линии клеток не затронуты. Учитывая отсутствие в анамнезе острой кровопотери или гемолиза, а также скорректированное количество ретикулоцитов 1,5%х(8,7/12)=1,1 % (низкое), ее анемия, вероятно, обусловлена снижением выработки эритроцитов. Низкое насыщение железом (8%) свидетельствует о дефиците железа, который должен вызывать микроцитарную анемию. Неожиданно ее MCV нормоцитарный. Это указывает на то, что у нее сопутствующая микроцитарная (железодефицитная) и макроцитарная анемия. Последняя, скорее всего, связана с использованием метотрексата, который ингибирует дигидрофолатредуктазу, что приводит к функциональному дефициту фолатов даже при нормальном измеренном уровне фолатов. У нее ХЗП, но это вряд ли вызовет умеренную анемию до рСКФ <30 мл/мин. Наконец, может иметься и компонент анемии на фоне хронического заболевания, обусловленный хроническим воспалением.
В первую очередь нужно определить причину дефицита железа, в частности нужно провести эндоскопическое обследование, чтобы найти злокачественную опухоль ЖКТ.
г) Основные концепции:
1. Причины анемии можно разделить на кровопотерю, гемолиз или снижение производства (микроцитарное, макроцитарное или нормоцитарное), основываясь на скорректированном количестве ретикулоцитов и MCV.
2. Распространенными причинами микроцитарной анемии с низким числом ретикулоцитов являются дефицит железа, талассемия и хроническое заболевание.
3. Распространенными причинами макроцитарной анемии с низким числом ретикулоцитов являются дефицит витамина В12/фолатов, употребление алкоголя или применение лекарственных препаратов и гипотиреоз.
4. Подход к лечению нормоцитарной анемии с низким числом ретикулоцитов начинается с определения пораженных клеточных линий. Изолированная анемия наблюдается при почечной болезни, миеломе, эритроцитарной аплазии и хроническом заболевании. Панцитопения наблюдается при микроангиопатическом гемолизе, злокачественных опухолях, включая миелодиспластические синдромы, сильной недостаточности витамина В12/фолатов, приеме медикаментов, инфекциях, циррозе, аутоиммунных заболеваниях или апластической анемии.
5. Доказательства гемолиза включают в себя желтуху, повышенный уровень билирубина и ЛДГ и пониженный уровень гаптоглобина. По анамнезу, результатам мазка крови и прямой пробы Кумбса причины гемолиза можно разделить на аутоиммунный гемолиз, трансфузионные реакции, микроангиопатический гемолиз, инфекцию и врожденные нарушения.
д) Часто возникающие ошибки:
1. У пациентов часто наблюдается несколько сопутствующих причин анемии; MCV может быть ложнонормальным.
2. Переливание крови может повлиять на результаты исследований анемии (кроме ферритина, на который не влияет переливание). За исключением экстренных случаев постарайтесь собрать все образцы, необходимые для анализа анемии, перед переливанием крови.
е) Вопросы:
1. ДУМАЙТЕ! Вы когда-нибудь сталкивались с пациентом с недостаточностью глюкозо-б-фосфатдегидрогеназы? У него (как правило, не возникает у женщин) наблюдались симптомы? Какие обычные лекарства он не должен принимать?
2. ОБСУЖДАЙТЕ! У многих пациентов анемия. Как вы принимаете решение о том, что пациент: а) может обследоваться и лечиться амбулаторно; б) должен быть направлен на эндоскопию или в) должен быть направлен к гематологу?
3. ИССЛЕДУЙТЕ! Когда следует корректировать анемию пациента за счет переливания крови?
4. ДВИГАЙТЕСЬ ДАЛЬШЕ! Найдите фотографии мазков крови при следующих состояниях и со следующими клетками: дефицит железа, талассемия, мегалобластная анемия, острый лейкоз, лейкоэритробластоз, шистоциты, дегмациты, серповидные клетки и сфероциты.
Видео урок общий анализ крови в норме и при болезни
- Читать далее "Алгоритм диагностики причины аномального кровотечения (геморрагического диатеза)"
Редактор: Искандер Милевски. Дата публикации: 5.7.2022
- Алгоритм диагностики причины нарушения сознания и когнитивных функций (деменции)
- Алгоритм диагностики причины анемии (низкого уровня гемоглобина, эритроцитов)
- Алгоритм диагностики причины аномального кровотечения (геморрагического диатеза)
- Алгоритм диагностики причины высокого числа клеток крови (эритроцитов, лейкоцитов, тромбоцитов)
- Алгоритм диагностики причины повышения температуры тела - лихорадки
