Причины отсутствия положительного исхода эндодонтического лечения - неудачи лечения корневых каналов
Исход эндодонтического лечения во многом зависит от лечения инфекции.
Наличие вновь возникших, персистирующих или рецидивирующих микроорганизмов является основной причиной эндодонтической патологии. В идеале после хемомеханической обработки система корневых каналов должна быть свободна от микроорганизмов.
Профилактика микробной инфекции системы корневых каналов является основной целью лечения зубов с витальной пульпой. Это требует надлежащей изоляции, дезинфекции операционного поля и асептических методов лечения корневых каналов для снижения риска заражения и достижения лучшего прогноза.
Если пульпа была некротизирована или зуб ранее подвергался эндодонтическому лечению и имелась апикальная патология, удаление микроорганизмов, токсинов, метаболитов, антигенов и побочных продуктов имеет важное значение, но может быть сложным.
Расположение и природа микроорганизмов, сложность системы корневых каналов, технические аспекты эндодонтического лечения и качество постоянной реставрации — всё это играет важную роль как потенциальные причины неэффективности лечения.
К сожалению, сложность системы корневых каналов со всеми её ответвлениями может сделать микроорганизмы недоступными для механического разрушения или антимикробного воздействия дезинфицирующих средств, лекарственных средств и пломбировочных материалов для корневых каналов. Большая часть инфицированных систем корневых каналов, вероятно, может содержать остаточные микроорганизмы после обработки корневых каналов, однако ожидается, что условия окружающей среды хорошо герметизированной системы корневых каналов после соответствующей хемомеханической очистки устранят их или по крайней мере оставят в спящем состоянии.
Следовательно, хемомеханическая дезинфекция будет в первую очередь направлена на снижение количества микробов путём сочетания использования механических инструментов с обильной и частой ирригацией дезинфицирующими растворами, такими как гипохлорит натрия. Взаимодействие препарата с гидроксидом кальция может ещё быстрее уменьшить количество микроорганизмов, ускорить заживление и уменьшить воспаление.
Распространёнными факторами, приводящими к стойкой персистенции микробов и в конечном счёте к неудаче, являются (1) ошибки в диагностике и планировании лечения; (2) пропуск каналов или других областей корневого канала во время лечения из-за незнания анатомии пульпы и/или корня; (3) неадекватная очистка и/или дезинфекция системы корневых каналов; (4) манипуляционные ошибки; (5) погрешности при пломбировании канала корня; (6) отсутствие перекрытия бугорков жевательных зубов, что приводит к увеличению вероятности переломов; (7) чрезмерное удаление тканей зуба, предрасполагающее его к перелому; (8) коронковое микроподтекание через неадекватные временные или постоянные реставрации.
Понимание этих факторов, возникающих до, во время и после лечения, играет существенную роль в оценке причин неэффективности лечения и выборе оптимальных вариантов их устранения.
а) Ошибки, допущенные до лечения. Неправильный диагноз, ошибки в планировании лечения и принятии решений, неадекватный выбор случая (т.е. лечение, выходящее за рамки квалификации и опыта клинициста), а также лечение зуба с плохим первоначальным прогнозом могут быть причиной неудачи эндодонтического лечения.
Диагноз должен основываться на всей имеющейся информации: медицинском и стоматологическом анамнезе пациента, основных жалобах, признаках и симптомах, а также на текущей комплексной эндодонтической оценке, включающей визуальный осмотр, перкуссию, пальпацию, зондирование, тесты чувствительности и рентгенографическую оценку (см. отдельную статью на сайте - просим пользоваться формой поиска выше).
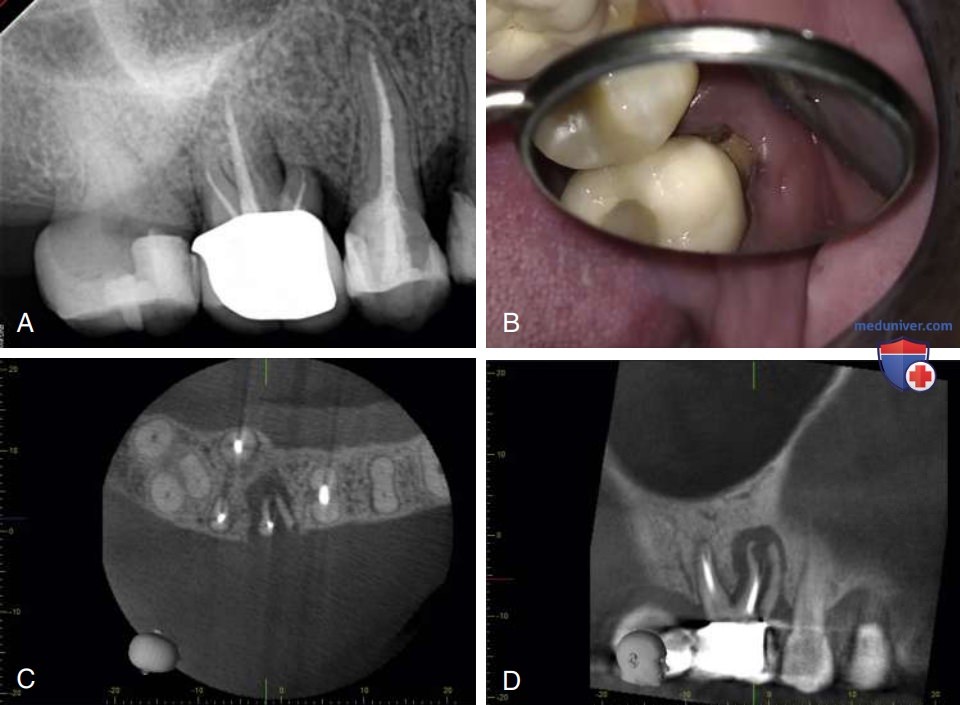
Рентгенографическая оценка должна включать периапикальные снимки под различными мезиодистальными углами, а также, возможно, интерпроксимальные рентгенограммы или трёхмерные снимки, такие как КЛКТ с ограниченным полем обзора (см. отдельную статью на сайте - просим пользоваться формой поиска выше). Наряду с клиническим обследованием рентгенологическая оценка может выявить сложности в системе корневых каналов, такие как дополнительные каналы (рис. 1) и нестандартная анатомия канала, расширение и искривление корня, переломы (рис. 2), внешняя или внутренняя резорбция, дефекты тканей пародонта и/или наличие периапикальной патологии.
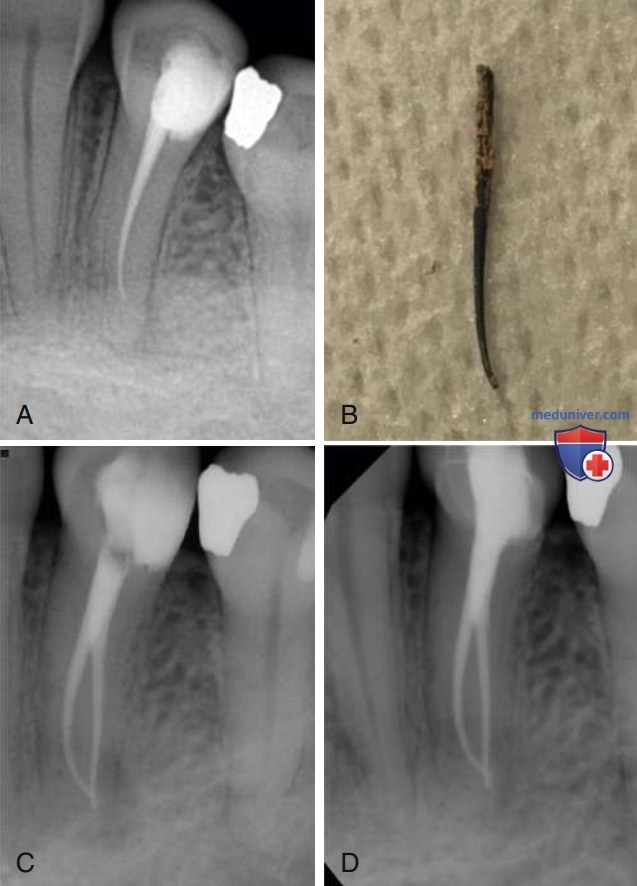
Определённые микроорганизмы, такие как Enterococcus faecalis, демонстрируют особые качества выживания, включая способность образовывать биоплёнку. Расположение бактерий в биоплёнке может представлять значительные проблемы для их эффективной элиминации, поскольку, как предполагается, их устойчивость к антимикробным агентам в 1000 раз больше, чем у соответствующих планктонных форм бактерий. Хотя апикальный периодонтит обычно возникает в ответ на внутриканальную инфекцию, существуют ситуации, такие как острый апикальный абсцесс, когда микроорганизмы присутствуют в периапикальных тканях.
В некоторых ситуациях экстрарадикулярная биоплёнка или когезионные тела могут быть обнаружены внутри самого поражения периапикальных тканей, что делает эти микроорганизмы недоступными для внутриканальных лечебных манипуляций, распространёнными примерами таких бактерий являются Actinomyces или Propionibacterium propionicum.
Наконец, характер поражения периапикальных тканей может играть определённую роль в процессе заживления. Большинство патологий периапикальных тканей имеют воспалительный характер, гистологически 50% описываются как гранулёмы, 35% — как абсцессы и 15% — как кисты. Из кист примерно 40% были идентифицированы как киста кармана, где выстланная эпителием полость соединена с системой корневых каналов через апикальное отверстие. Ожидается, что эти поражения заживут после ортоградного эндодонтического лечения.
Однако оставшиеся 60% являются истинными кистами, которые с большей вероятностью заживают только после удаления зуба или хирургического эндодонтического лечения, поскольку они отделены от системы корневых каналов и полностью окружены эпителиальной выстилкой. В настоящее время клинически невозможно различить периапикальные кисты и гранулёмы, а также периапикальные кисты кармана и истинные кисты. Однако более крупные поражения (рентгенологически 200 мм2 или крупнее) с большей вероятностью являются кистами.
б) Ошибки, совершённые во время лечения. Многие неудачи являются результатом ошибок в ходе лечения (см. отдельную статью на сайте - просим пользоваться формой поиска выше). Тщательная очистка и/или дезинфекция системы корневых каналов в целом вместе с хорошо герметизирующим пломбированием корней и постоянной реставрацией являются во время эндодонтического лечения средствами предотвращения или устранения апикального периодонтита и обеспечения успеха.
Достижения в области разработки эндодонтических инструментов и совершенствования методов сделали процесс хемомеханической очистки значительно более лёгким и полноценным. Вращающиеся никельтитановые файлы и новые методы активации ирригационных растворов помогли производить очистку более предсказуемо. По сравнению с ручными инструментами из нержавеющей стали вращающиеся никель-титановые файлы более гибкие и делают корневые каналы более центрированными и округлыми. Однако клиницисты должны следовать надлежащим протоколам, чтобы избежать неудачи. Полость прямого доступа, позволяющая беспрепятственно достичь устьев канала, обеспечивает более безопасную инструментальную обработку и снижает риск пропуска каналов.
Если рога пульпы не удалены, ткани пульпы, бактерии, опилки и фрагменты материалов для обтурации могут остаться в коронковой части пульпарной камеры и привести к персистенции инфекции или изменению цвета коронки зуба. Недостаточно расширенная полость доступа может ограничить манёвренность инструмента, создавая риск его поломки, а также мешая полной очистке канала. Однако следует избегать и слишком большой полости доступа, иначе это приведёт к чрезмерной потере тканей зуба, что может ослабить его, увеличить риск перелома и перфорации и осложнить реставрацию.
Уровень сложности эндодонтического лечения может сильно повлиять на результат. Значительные отклонения от нормальной формы зуба или корня, чрезмерные (>30°) или S-образные изгибы, деление канала в средней или апикальной трети или очень длинные корни (>25 мм) могут повысить вероятность перфорации с последующим микроподтеканием или механическим раздражением и развитием поражения. Хотя прогноз лечения зубов с перфорациями улучшился с тех пор, как стали доступны материалы для их закрытия, такие как минерал триоксид агрегат или биокерамика, в некоторых случаях может потребоваться эндодонтическая хирургия.
Другие возможные осложнения могут быть связаны с открытыми верхушками (>1,5 мм в диаметре), снижением видимости каналов на рентгенограммах, кальцифицированными каналами, внутренней и наружной резорбцией, а также с травмой в анамнезе.
Кальцифицированные и/или пропущенные каналы может быть трудно визуализировать на периапикальных рентгенограммах, однако использование КЛКТ-визуализации позволит чётко выявить их. Клинически дно пульпарной камеры должно быть тщательно осмотрено после удаления кариозных тканей и всех реставраций, чтобы выявить пропущенные или кальцифицированные каналы.
Sjogren и соавт. продемонстрировали 94% эффективность восстановления периапикальных тканей зубов с апикальным периодонтитом, если канал был запломбирован в 0-2 мм от рентгенологической верхушки корня. Ограничение эндодонтических процедур и материалов пределами внутреннего пространства канала облегчает восстановление перирадикулярных тканей. Однако, если апикальная область не была обработана ближе чем на 2 мм от верхушки корня, это снижает результат до 68%. С другой стороны, чрезмерная инструментальная обработка с выведением пломбировочных материалов за пределы верхушки корня может также способствовать развитию реакций на инородное тело, перирадикулярному кровоизлиянию и индуцировать экстрарадикулярную инфекцию путём переноса микроорганизмов из канала в периапикальные ткани, возможно, ставя под угрозу результат.
в) Причины осложнений, возникшие после лечения. Восстановление зуба после лечения корневого канала должно быть выполнено с помощью качественной, прочной коронковой реставрации, которая постоянно защищает и герметизирует зуб, предотвращая попадание и апикальное просачивание микроорганизмов и слюны (рис. 3).
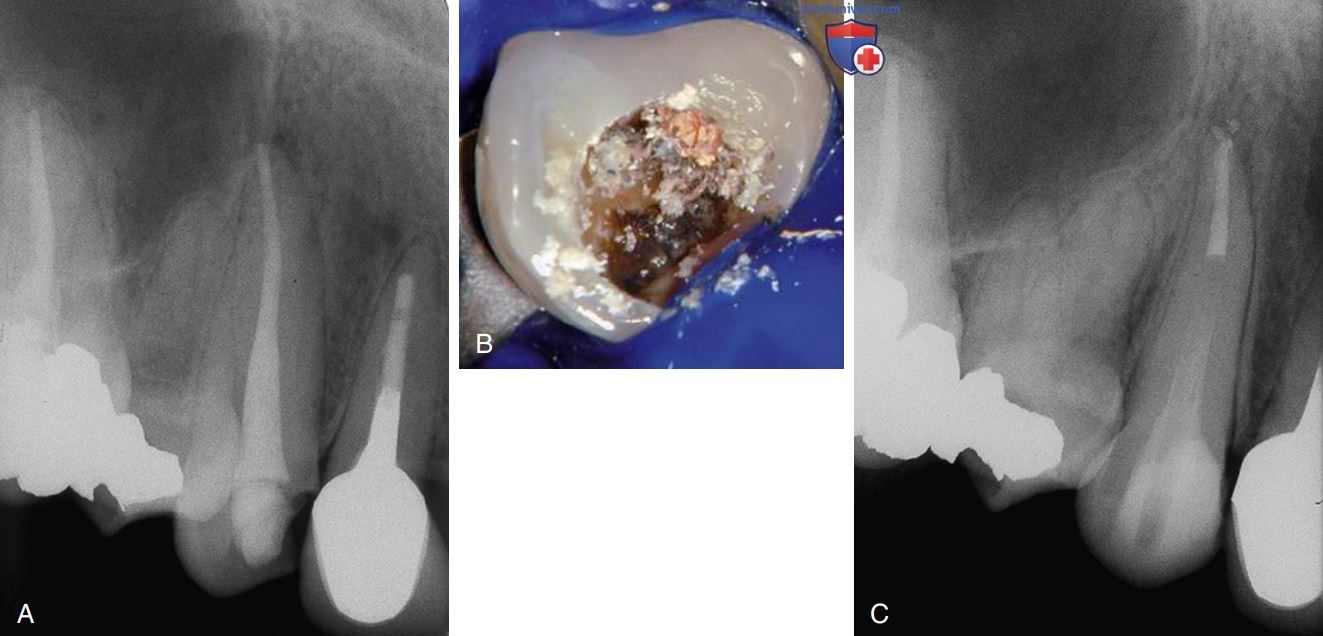
Коронковое микроподтекание в любое время после завершения лечения корневого канала может представлять риск повторного инфицирования и последующей неудачи эндодонтического лечения. Полость сразу после завершения лечения корневого канала следует временно загерметизировать, а затем на весь срок службы зуба восстановить постоянной реставрацией.
Постоянная реставрация может быть выполнена немедленно или как можно раньше после завершения пломбирования корня. Изоляция коффердамом в среде, свободной от слюны, должна использоваться всякий раз, когда фактическая корневая обтурация обнажается в процессе реставрации. Устьевые герметики или барьерные материалы могут быть полезны для минимизации риска повторного инфицирования в процессе реставрации. Любые временные реставрации и ватные шарики должны быть полностью удалены перед реставрацией. Гуттаперча и силер должны быть удалены со дна полости доступа.
Между корневой пломбой и/или реставрацией не должно оставаться никакого пространства, поскольку любое такое пространство обеспечивает потенциальную среду для колонизации и роста бактерий.
Ошибки на протяжении всего процесса реставрации могут поставить под угрозу успех. Это может быть чрезмерное удаление дентина во время инструментальной обработки или для установки штифтов, ослабляющее зубы и повышающее вероятность их перелома (рис. 4), или перфорации, возникающие во время установки штифта. Показано, что полное покрытие коронковой части (например, коронкой или накладкой) улучшает прогноз для жевательных зубов за счёт снижения частоты переломов. Однако для фронтальных зубов, у которых сохранилось достаточное количество тканей зуба, полное покрытие коронки зуба не увеличивает его долговечность.
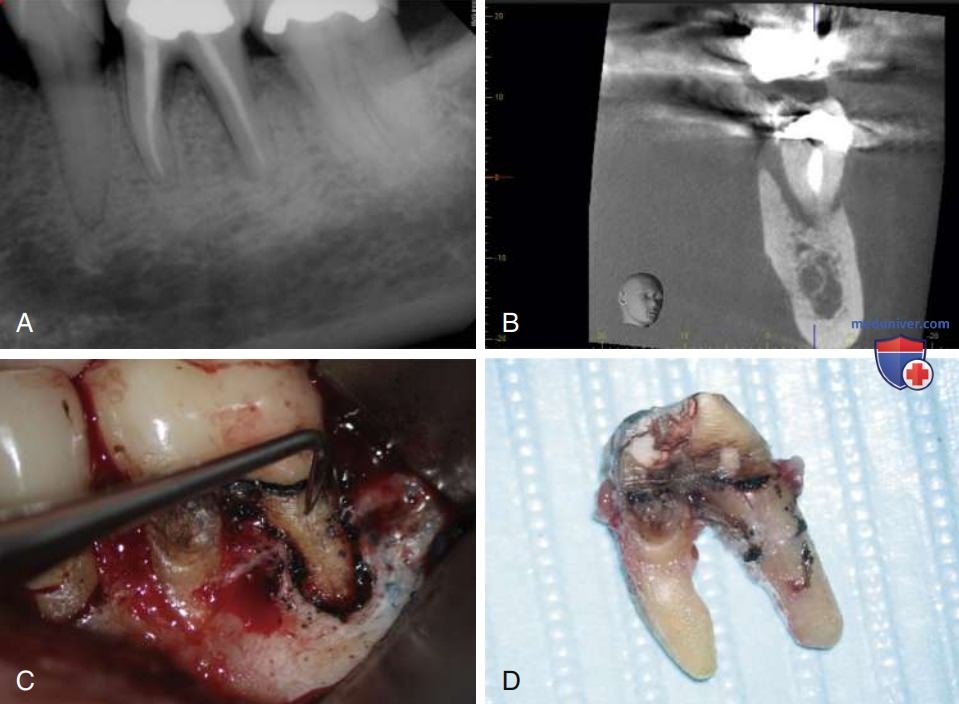
Напротив, в процессе препарирования фронтальных зубов, эндодонтически обработанных под коронку, можно удалить слишком много оставшихся тканей зуба, ослабить зуб, что приведёт к менее благоприятному прогнозу. Для фронтальных зубов предпочтительны композитные реставрации и/или керамические виниры.
- Читать "Результаты повторного лечения зуба после неудачного первичного эндодонтического лечения"
Редактор: Искандер Милевски. Дата публикации: 26.6.2023
- Реплантация зуба: показания, противопоказания, методика
- Трансплантация зуба: показания, противопоказания, методика
- Направленная регенерация тканей (НРТ) и направленная костная регенерация (НКР) в эндодонтии: показания, противопоказания, методика
- Консервация (сохранение) лунки: показания, противопоказания, методика
- Определение успешного и неудачного эндодонтического лечения зуба
- Причины отсутствия положительного исхода эндодонтического лечения - неудачи лечения корневых каналов
- Результаты повторного лечения зуба после неудачного первичного эндодонтического лечения
- Сводная таблица количества корней постоянных зубов верхней челюсти
- Сводная таблица систем корневых каналов постоянных зубов верхней челюсти
- Сводная таблица количества корней постоянных зубов нижней челюсти
- Сводная таблица систем корневых каналов постоянных зубов нижней челюсти
