Наши осложнения операций по поводу кондилом анального канала
Это случилось почти 20 лет назад. Моим пациентом был 37-летний мужчина из Сицилии, категорически отрицавший, что имеет гомосексуальные связи. У него было четверо детей, и он перенес уже шесть операций по поводу перианальных кондилом. К сожалению, болезнь рецидивировала; когда я попросил его раздеться и лечь в положение Симса на кушетку, то не поверил своим глазам. Одно дело увидеть картинку в статье на сайте, но совсем другое — вживую, прямо перед собой.
Промежность была полностью покрыта толстыми синюшно-белыми нашлепками с узлами кондилом и язвами, выделявшими зловонный гной и сукровицу. Это была первая опухоль Бушке — Ловенштейна в моей карьере! Из трех случаев, которые я видел за 40 лет работы, этот первый являлся наихудшим (рисунок ниже).
Анус был сужен, почти скрыт кондиломами; промежность по краям патологических масс в виде ромбов была перфорирована свищевыми ходами, из которых выделялся гной; свищи распространялись на корень мошонки и далее в паховую область, где пальпировалось несколько плотных узлов. Два из них были взяты на биопсию, и гистологическое исследование не выявило злокачественных клеток.
Болезнь еще называется «бородавчатая карцинома», и я хорошо понял почему: свищи распространялись, сформировав туннели, заполненные кондиломами, как щупальца осьминога. Ясно было, что седьмая операция должна состояться, поскольку поражение было резистентно к химио- и лучевой терапии. Я просмотрел литературу в поисках мнения онколога по данному гистологическому виду опухоли. Отдаленных метастазов не имелось, как было видно на УЗИ органов брюшной полости и малого таза и на рентгене грудной клетки. Тем не менее опухоль Бушке — Ловенштейна считается местно злокачественной. Жесткая сигмоскопия была выполнена под наркозом из-за сужения анального канала; нижняя часть прямой кишки была также поражена кондиломами.
Хирургическое лечение преследовало две цели: 1) удалить опухоль и 2) сохранить континенцию. К сожалению, пациент категорически отказался от колостомы, поэтому я предложил двухэтапную операцию. Первый этап состоял в иссечении опухоли, включая нижнюю треть прямой кишки через комбинированный промежностный, трансанальный и межсфинктерный доступ, оставляя культю прямой кишки интубированной и сохраняя наружный сфинктер.
На втором этапе необходимо было восстановить непрерывность кишки перемещенными в анальный канал кожными лоскутами для предотвращения формирования стриктуры ануса после заживления промежностной раны, сохраняя пациента на закрепляющих препаратах и на полном парентеральном питании настолько долго, насколько это требовалось.
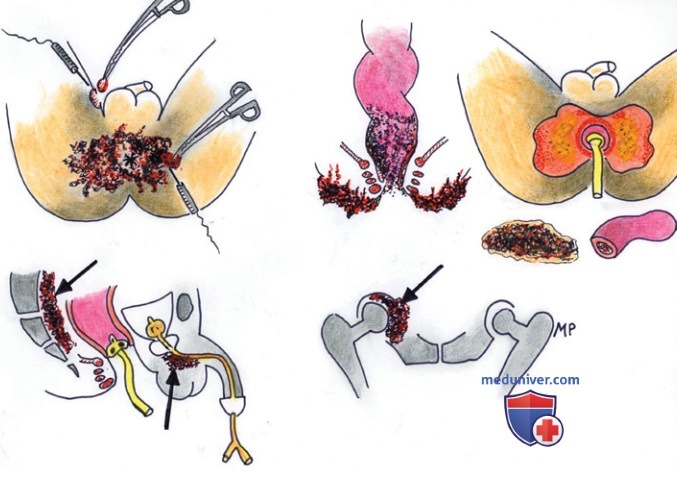
Рисунок ниже, взятый из статьи Abbas (2011), показывает похожий случай.



Перед операцией мы назначили капельницы с электролитами, калориями и альбумином, чтобы улучшить состояние обмена веществ у пациента. Операция была сделана как показано на рисунках в конце данного раздела. Опухолевидные кондиломатозные промежностные образования были иссечены без значительного углубления в ткани, поскольку эти образования являлись поверхностными. Процедура дополнилась иссечением сужения ануса и анального канала вместе с внутренним сфинктером и нижней третью прямой кишки межсфинктерным доступом. Во время операции было отмечено, что кондиломы поразили лишь малую часть подкожной порции наружного сфинктера, которую пришлось удалить.
Наконец, я пришил дистальную часть культи прямой кишки к толстому петцеровскому катетеру для предотвращения загрязнения калом послеоперационных ран (рисунок ниже). Всё прошло по плану, больной не ощущал никаких позывов к дефекации на лоперамиде и парентеральном питании (2000 ккал/сутки).
Каким, по вашему мнению, был исход операции?
К сожалению, возникли два других осложнения. Первое — заживление промежностной раны проходило медленнее, чем предполагалось. Второе — при осмотре под наркозом было выявлено прогрессирование кондилом в ране: спереди они прорастали в основание мочеиспускательного канала, а сзади были найдены в пресакральном пространстве. Через три недели МСКТ показала наличие кондиломных массивов на уровне вертлужной впадины и в пресакральном пространстве. Была предпринята попытка хирургического удаления кондилом спереди, но предотвратить повреждение уретры не получилось, так как кондиломы проросли в нее. Тем не менее дефект был легко ушит и вставлен катетер Фолея.
Задняя анокопчиковая связка была иссечена, пресакральное пространство открыто: кондиломатозные образования плотно прорастали в пресакральную фасцию и вены так, что их удаление было расценено как крайне опасное. К сожалению, операция была остановлена из-за ухудшения общего состояния пациента. Он решил вернуться домой на Сицилию, где и скончался через три месяца.
Невозможно забыть этого больного и его клинический случай.
Заключение. Иссечение ножницами нескольких анальных или перианальных кондилом редко приводит к каким-либо серьезным осложнениям. При выполнении иссечения методом диатермии могут возникнуть боль и спазм сфинктеров в раннем послеоперационном периоде, а в отдаленном послеоперационном периоде — кровотечение. Иссечение лазером выполняется реже, так как оно дороже и может вызывать серьезные осложнения.
При гигантских кондиломах или при их локализации в анальном канале имеется риск развития анальной стриктуры после операции, однако это предотвращается выполнением анопластики после удаления данных образований. У больных с иммунодефицитом заживление ран обычно крайне медленное.
Для лечения анальных стриктур применяются различные типы анопластик, но в основном кожная, потому что низведение лоскута слизистой прямой кишки с большей вероятностью приводит к образованию эктропиона и мокнутию, подтеканию слизи. Пластика в виде «дома», «бриллианта», S или V-Y выполняется специалистами чаще. Главные принципы пластической хирургии, такие как сохранение достаточного кровоснабжения перемещаемого лоскута, избегание натяжения на швах и травматизации лоскута при манипуляциях с ним, должны соблюдаться для снижения риска несостоятельности швов и рецидива стриктуры.
Перерастягивания или повреждения анальных сфинктеров также необходимо избегать для предотвращения послеоперационной инконтиненции. Загрязнение раны калом может вызвать развитие в ней воспаления с последующим расхождением швов, если не сформирована колостома.
Стриктуры прямой кишки чаще всего возникают после несостоятельности швов колоректального анастомоза и могут быть скорректированы эндоскопически посредством пневмодилатации или установкой стента. Другой вариант лечения — иссечение стриктуры, которое реализуется при помощи циркулярного сшивающего аппарата, но чаще выполняется комбинированным трансанальным и трансабдоминальным или лапароскопическим доступами, либо менее инвазивно — при операции ТЭМ.
- Перейти в раздел "хирургия"
Редактор: Искандер Милевски. Дата публикации: 24.8.2021
