Причины нейросенсорной тугоухости у детей
Если рассмотренные выше этапы диагностики тугоухости у детей позволяют определить степень возможного риска по развитию данной патологии и установить причину снижения слуха, то при аудиологических исследованиях выявляется состояние функции слухового анализатора ребенка, а их результаты диктуют необходимость проведения профилактических или лечебных мероприятий.
О методах определения функционального состояния слухового анализатора у детей было сказано выше. Однако проводить всеобщие аудиологичсские исследования не имеет смысла, так как это потребовало бы значительных затрат и организации излишне широкой сети сурдологических учреждений.
В этиологии нейросенсорных нарушений слуха у детей преимущественное значение имеют две группы факторов, обусловливающих риск развития тугоухости: 1) эндо- и экзогенные факторы, влияющие на слуховую функцию плода в антенатальном, родовом и перинатальном периодах (около 40%); 2) заболевания, интоксикации и травмы головного мозга преимущественно в 1-й год жизни ребенка (60%), причем в период новорожденности важнейшее значение приобретают факторы первой группы.
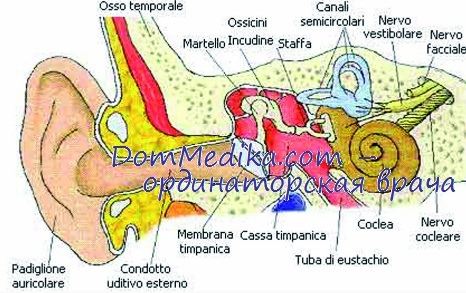
Следует отметить, что в первой группе соотношение частоты конкретных факторов риска перцептивных нарушений слуха практически одинаково в различных возрастных периодах. Удельный вес факторов риска развития тугоухости у детей, родившихся в последние годы, примерно в 2 раза ниже, чем у старших школьников и подростков, что можно объяснить общими успехами медицинской науки и практики в области акушерства и гинекологии, в частности патологии беременности [Персианинов Л. С.].
В целом во всех возрастных группах наиболее частой причиной перцептивного нарушения слуха у новорожденных является наследственный (генетический) фактор [Блюмина М. Г., Московкина А. Г.]. Второе и третье места занимают патология родов и беременности, четвертое и пятое — серологическая несовместимость крови матери и ребенка по резус-антигену (резус-конфликт) и врожденные аномалии развития.
Во второй группе факторов риска развития тугоухости ведущие места занимают ототоксическое действие аминогликозидных антибиотиков, особенно часто при лечении пневмонии, и острые респираторные инфекции (грипп, ОРВИ). Третье и четвертое места принадлежат нейроинфекции (менингит) и острому среднему гнойному отиту. Далее в убывающем порядке располагаются корь, эпидемический паротит, сепсис, болезнь Боткина, скарлатина и ветряная оспа.
Обязательному аудиологическому исследованию подлежат дети и их родственники, которых на основании генеалогического анализа, акушерского анамнеза и клинико-биохимических исследований относят к группам риска развития тугоухости. В зависимости от возраста ребенка применяют ту или иную методику исследования, позволяющую субъективно или объективно оценить слух.
Если результаты исследования слуха не внушают опасения, а по данным анамнеза, генеалогического анализа и клинико-биохимическим показателям может возникнуть тугоухость, то ребенка берут под постоянное наблюдение и проводят профилактические мероприятия, предупреждающие поражение слуха. Если же при аудиометрии выявляются хотя бы незначительные отклонения слуха от нормы и их отрицательная динамика, то необходима активная терапия с учетом этиологии тугоухости.
Оглавление темы "Диагностика нарушений слуха у детей":- Диагностика нарушений обмена цистина, глицина, триптофана, билирубина при тугоухости
- Болезни глаз, мышц и костей с нарушением слуха. Сочетание тугоухости с эндокринными нарушениями
- Сочетание болезней кожи, метаболических нарушений с нарушением слуха
- Причины нейросенсорной тугоухости у детей
- Как определяют нарушения слуха у детей раннего возраста?
- Выявление нарушений слуха (тугоухости) у ребенка 1 года
- Скрининг детей до 2-х лет на нарушение слуха
- Скрининг нарушений слуха у детей от двух до пяти лет и старше
- Лечение тугоухости (нарушений слуха) у детей
- Реабилитация слуха у детей. Операции при врожденных пороках уха
