Кровообращение плода и его изменения во время рождения
Все чаще врожденные пороки сердца (ВПС) диагностируют у плода, и растут возможности повлиять как на структурные (путем выполнения операций у плода), так и на функциональные (путем лекарственной терапии) заболевания сердца. В настоящее время крайне важны знания об изменениях структуры сердечно-сосудистой системы, ее функций и метаболизма, происходящих в ходе развития плода.
а) Кровообращение плода. Динамическая перестройка кровообращения происходит во время перехода от внутриутробного периода к неонатальному, когда легкие принимают на себя фунцию газообмена, ранее выполнявшуюся плацентой. Кровообращение плода представляет собой параллельные легочный и системный круги в отличие от последовательных кругов в постнатальном периоде, протекающем нормально. Оксигенированная кровь возвращается из плаценты через пупочную вену и попадает в портальную венозную систему.
Вариабельная часть тока крови «обходит» печеночную микроциркуляцию и попадает в НПВ через венозный проток (ductus venosus). Кровь в НПВ состоит из крови, идущей из венозного протока, печеночных вен и нижней половины тела, и частично отводится через овальное окно в ЛП. За счет потокового эффекта практически вся кровь из ВПВ проходит непосредственно через трехстворчатый клапан и попадает в ПЖ. Большая часть крови, достигающей ПЖ, не проходит через высокорезистивные сосуды нерасправленных легких и шунтируется через артериальный проток в нисходящую аорту. На долю ПЖ приходится 55%, а на долю ЛЖ — 45% сердечного выброса (СВ) плода.
Основная часть крови из ЛЖ снабжает мозг и верхнюю часть туловища, меньшее ее количество поступает в КА, оставшаяся часть крови проходит через перешеек в нисходящую аорту, где соединяется с основным потоком из артериального протока, и поступает в нижнюю часть тела, а затем возвращается в плаценту.
б) Легочное крообращение плода. Во внутриутробном периоде альвеолы наполнены жидкостью, а легочные артерии и артериолы имеют относительно толстые стенки и небольшой просвет аналогично артериям большого круга кровообращения. Низкий легочный кровоток у плода (7-10% СВ) обусловлен высоким ЛСС. Эти сосуды у плода обладают способностью быстро реагировать на изменение напряжения кислорода или pH крови, перфузирующей легкие, так же как и на некоторые другие физиологические или лекарственные факторы.
в) Влияние мальформаций сердца на плод. Хотя соматический рост плода может быть не нарушен, гемодинамические эффекты многих пороков развития сердца могут вносить изменения в развитие и строение сердца и системы кровообращения плода. Например, изменения, обусловленные шунтированием крови слева направо, в постнатальном периоде редко влияют на размеры и функцию сердца, но регургитация крови на АВ-клапанах может приводить к дилатации полостей сердца, водянке и гибели плода.
Обструктивные поражения желудочков (например, аортальный стеноз) могут привести к различной степени гипертрофии, дилатации и недостаточности. Существенное значение имеют также вторичные эффекты врожденных дефектов. Снижение кровотока через левые отделы сердца может способствовать развитию гипоплазии и коарктации аорты. Уменьшение антероградного легочного кровотока ассоциируется с гипоплазией ЛА. Эти изменения редко влияют на циркуляцию плода напрямую, однако часто становятся серьезной проблемой при закрытии артериального протока после рождения.
г) Функционирование сердца плода. По сравнению С сердцем взрослого человека сердце плода и новорожденного имеет уникальные ультраструктуру, механические и биохимические свойства, а также автономную иннервацию. В позднем внутриутробном и раннем неонатальном периодах происходят становление процессов возбуждения-сокращения, а также изменение биохимического состава миофибриллярных белков сердца, утилизирующих энергию, и аденозинтрифосфата (АТФ) и креатинфосфата — белков, продуцирующих энергию. Кроме того, клетки миокарда плода и новорожденного имеют небольшой диаметр и сниженную плотность, поэтому в незрелом сердце больше несократительных субстанций (в первую очередь митохондрий, ядер, поверхностных мембран), чем в постнатальном периоде.
В результате в миокарде желудочков плода и новорожденного снижаются сила, степень и скорость укорочения, а жесткость и содержание воды увеличены. Сердце плода окружено легкими, наполненными жидкостью, а не воздухом, в результате сердце плода и новорожденного обладает ограниченной способностью увеличивать СВ в ответ на нагрузку объемом или патологические изменения, препятствующие опорожнению желудочков. Таким образом, СВ больше зависит от изменений частоты сердечных сокращений (ЧСС), именно поэтому плод так плохо переносит брадикардию. Тахикардия у плода может быстро привести к сердечной недостаточности (СН) как вследствие гемодинамических изменений, описанных ранее, так и в результате дестабилизации процессов утилизации энергии.
д) Изменения кровообращения во время рождения. Расправление легких при первом вдохе значительно уменьшает ЛСС. Уменьшенное внесосудистое давление и увеличенное содержание кислорода в альвеолах (по мере удаления жидкости из легких и замещения ее воздухом) приводит к легочной вазодилатации и становлению функции легких. В результате давление в ЛА снижается, а легочный кровоток существенно увеличивается, что приводит к повышению давления в ЛП и закрытию клапана овального окна. Системное сосудистое сопротивление, наоборот, повышается в связи с утратой плацентарного кровообращения, характеризующегося низким уровнем сосудистого сопротивления, и с постепенным закрытием артериального протока. Это также обусловлено резким повышением напряжения кислорода в артериальной крови, возникающим из-за отсутствия смешивания оксигенированной и деоксигенированной крови, свойственного плоду.
У здоровых доношенных младенцев артериальный проток подвергается выраженной констрикции через 10-15 час и функционально закрывается через 72 час; при этом полное анатомическое закрытие происходит в течение последующих нескольких недель посредством тромбирования, пролиферации интимы и фиброза. Среди недоношенных детей отмечается высокая частота ОАП из-за незрелости механизмов, приводящих к его закрытию.
Венозный проток, артериальный проток и овальное окно остаются потенциальными каналами для тока крови и после рождения. Персистирующую проходимость венозного протока используют во время баллонной предсердной септостомии, выполняемой через пупочную вену. Изменения, вызывающие перегрузку предсердий объемом или давлением, могут привести к растяжению овального окна и к несостоятельности закрывающего его клапана. Аномалии, зависимые от закрытия артериального протока для сохранения легочного или системного кровотока, остаются скрытыми до закрытия ОАП.
Типичным примером является быстрое усугубление цианоза, наблюдаемое у детей с тетрадой Fallot, когда значимость гипоперфузии легких перестает маскироваться спонтанным закрытием артериального протока. Более того, все больше данных свидетельствуют о том, что констрикция протока является ключевым фактором развития коарктации аорты в постнатальпом периоде, а также важнейшим фактором, определяющим клиническую картину у новорожденных с проток-зависимым системным кровообращением. Клиническое ведение подобных состояний обсуждено в соответствующих разделах.
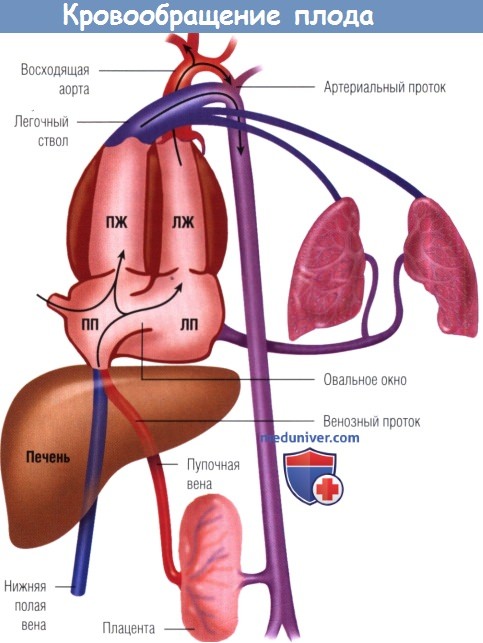
Часть венозной крови из пупонной вены попадает в венозный проток, минуя печень.
Эта относительно высокооксигенированная кровь через овальное окно течет в левые полости сердца и кровоснабжает главным образом коронарные артерии, голову и верхнюю часть туловища.
Кровь из правого желудочка (ПЖ) преимущественно проходит через артериальный проток и циркулирует в плаценте, а также в органах брюшной полости и нижней части туловища.
ЛЖ — левый желудочек; ЛП — левое предсердие; ПП — правое предсердие (предоставлено David Teitel).
е) Кровообращение у новорожденных и детей младшего возраста с врожденными пороками сердца (ВПС). Большинство решений по ведению новорожденных с тяжелыми врожденными пороками сердца (ВПС) принимают в первые несколько месяцев жизни. Улучшение пренатальной диагностики большинства ВПС привело к более ранней госпитализации и проведению вмешательств у новорожденных с врожденными пороками сердца (ВПС). Состояние таких детей в настоящее время лучше, чем в прошлом, из-за применения простагландинов (ПГ) с момента родов, что поддерживает стабильность гемодинамики. С совершенствованием техники хирургических операций и катетеризаций многим из таких новорожденных выполняют вмешательства в течение первых дней или недель жизни. Новорожденным и младенцам все чаще проводят радикальную коррекцию пороков в результате улучшения методов защиты миокарда и хирургической техники.
В большинстве крупных кардиологических центров летальность в данной возрастной группе варьирует от 2 до 4%, что значительно лучше аналогичных показателей в прошлом, когда радикальной коррекции порока часто предшествовало паллиативное ведение.
По мере накопления опыта лечения пациентов данной возрастной группы акцент смещается от показателей смертности к показателям заболеваемости. Поскольку ожидается, что большинство доживут до взрослого возраста, неврологические исходы стали не менее важным фактором, чем результаты вмешательств на сердце. Продолжающиеся исследования в этой возрастной группе позволят накопить данные о преимуществах ранних вмешательств у новорожденных и детей младшего возраста с врожденными пороками сердца (ВПС).
ж) Кровообращение у детей и подростков с врожденным пороком сердца (ВПС). Быстрое соматическое развитие детей и подростков сопровождается быстрыми изменениями гемодинамики. При стенотических поражениях, которые в раннем детском возрасте могут прогрессировать относительно медленно, в подростковом возрасте необходимы более частые наблюдение и контроль. Детство и подростковый возраст — это то время, когда нужно начинать объяснять самим пациентам, а не только их родителям характер заболевания и правила поведения, определяемые этим заболеванием. Вопросы, касающиеся необходимости регулярного приема лекарственных препаратов, избегания курения и употребления наркотиков, консультирование по вопросам беременности и контрацепции не являются прерогативой только взрослых пациентов с пороками сердца, а все больше требуют обсуждения и в детской кардиологической практике.
Действительно, ранний подростковый возраст следует рассматривать как переходный этап к диспансерному наблюдению во взрослом возрасте. В целом наблюдение взрослых пациентов с впервые выявленными или ранее скорригированными ВПС представляет собой быстро развивающуюся самостоятельную специальность, для которой необходимо тщательное планирование в целях обеспечения адекватного лечения все большему числу взрослых пациентов, переходящих из детской кардиологической практики. Очевидно, что нужно скоординированное участие всех специалистов, занимающихся проблемами врожденных пороков.
з) Кровообращение у взрослых пациентов с врожденным пороком сердца (ВПС). Больные, а также члены их семей должны иметь полное представление о заболевании как с точки зрения того, что уже было сделано к настоящему моменту, так и относительно того, что может произойти в будущем. Это очень важно для молодых пациентов, вступающих во взрослую жизнь. Больные должны обладать всей информацией и стать партнерами врачей в деле лечения.
Больных с относительно высоким риском следует предупредить о таких возможных отдаленных осложнениях, как нарушения ритма, СН, обструкция кондуита и эндокардит. Если в будущем пациенту понадобится лекарственная терапия (антиаритмические препараты, антикоагулянты, терапия СН), инвазивное вмешательство (дилатация клапана, стентирование, аблация по поводу нарушений ритма) или операция (повторная или трансплантация), следует их обсудить с больным заранее. Нужно также побеседовать с молодым пациентом о физических нагрузках, вождении автомобиля, путешествиях. Многие молодые люди с ВПС нуждаются в советах относительно выбора специальности и работы, страхования, а также ожидаемой продолжительности жизни.
Многие пациенты захотят создать семью, поэтому необходимо индивидуально оценить возможности репродукции и обсудить методы контрацепции. Следует оценить с соответствующими специалистами каждую отдельную беременность с точки зрения риска для матери и плода. Врач должен учитывать особенности анатомии сердечно-сосудистой системы будущей матери, ее функциональный статус, ожидаемую продолжительность жизни, риск передачи ВПС потомкам и риск преждевременных родов. Женщинам с высоким риском, например при синдроме Marfan с дилатацией корня аорты, тяжелой ЛГ, СН III или IV функционального класса (ФК) по классификации New York Heart Association (NYHA) и тяжелом аортальном стенозе, беременность не рекомендуется.
Женщины, относящиеся к группе среднего риска, например с цианотическими («синими») пороками, механическими протезами клапанов и другими состояниями, при которых необходима терапия варфарином (кумадином), при наличии умеренной обструкции выходного отдела левого желудочка (ВОЛЖ), умеренной и выраженной дисфункции ЛЖ должны знать, что беременность может протекать с осложнениями и необходимо тщательное наблюдение.
Последним, но не менее важным фактором является сопутствующая патология, в т.ч. ожирение, курение, повышенное артериальное давление (АД), диабет, гиперхолестеринемия, которые могут ухудшать состояние пациента по мере его взросления и стать предметом внимания кардиолога.
Учебное видео анатомия кровообращения у плода
ВЕРНО: Лёгочные вены несут артериальную кровь из лёгких в ЛЕВОЕ предсердие.
На видео всё правильно, но комментатор перепутал.
- Читать "Сердечная недостаточность как следствие врожденного порока сердца (ВПС)"
Оглавление темы "Врожденные пороки сердца (ВПС).":- Эпидемиология и распространенность врожденных пороков сердца (ВПС)
- Причины и профилактика врожденных пороков сердца (ВПС)
- Развитие сердца в норме и при врожденном пороке
- Нормальная анатомия сердца
- Кровообращение плода и его изменения во время рождения
- Сердечная недостаточность как следствие врожденного порока сердца (ВПС)
