Методы лечения констриктивного перикардита
Констриктивный перикардит является прогрессирующим заболеванием. За исключением больных с преходящим констриктивным перикардитом перикардэктомия — единственный окончательный метод лечения. Преходящую констрикцию следует подозревать у пациентов с относительно ранними проявлениями перикардита после хирургического вмешательства на сердце или при относительно быстром развитии симптомов.
Таких пациентов нужно мониторировать в течение нескольких месяцев, чтобы выявить спонтанное улучшение. У многих больных может оказаться эффективным курс кортикостероидной терапии, но лишь некоторым из них дальнейшее наблюдение не понадобится. Пациентов с серьезными сопутствующими заболеваниями и/или истощением следует рассматривать как больных высокого риска при проведении перикардэктомии. Во всех других случаях, как только поставлен диагноз, затягивать с операцией нельзя.
Для уменьшения задержки жидкости и отеков нужны консервативная терапия диуретиками и ограничение потребления соли, но пациенты неизбежно становятся рефрактерными к диуретикам. Поскольку синусовая тахикардия является компенсаторным механизмом, β-блокаторы и антагонисты кальция, которые замедляют ритм, назначать нельзя. У пациентов с ФП и частым желудочковым ритмом, прежде чем назначить β-блокаторы и антагонисты кальция для замедления желудочкового ритма, рекомендуется дигоксин. Частоту ритма не следует снижать ниже 80-90 уд/мин.
Перикардэктомию можно выполнить либо путем срединной стернотомии, либо путем левосторонней торакотомии в пятом межреберье слева. Вмешательство заключается в радикальном, максимально возможном иссечении париетального перикарда. Затем хирург осматривает висцеральный перикард. Если он вовлечен в патологический процесс, его следует резецировать.
Большинство хирургов первоначально пытались выполнить операцию без аппарата искусственного кровообращения (АИК). Это вмешательство должно быть резервным. Часто в нем возникает необходимость для обеспечения доступа к латеральным и диафрагмальным поверхностям ЛЖ и безопасного удаления максимального количества перикардиальной ткани. У пациентов высокого риска с выраженным кальцинозом спаек между перикардом и эпикардом в качестве дополнения к обычной хирургической санации или в качестве единственного метода полезна ультразвуковая или лазерная санация.
Гемодинамическое и симптоматическое улучшение у некоторых пациентов наблюдается сразу после операции. У других симптоматическое улучшение может затягиваться на срок от нескольких недель до месяцев. От 70 до 80% пациентов не имеют неблагоприятных сердечно-сосудистых исходов в течение 5 лет, а после перикардэктомии — 40-50% пациентов в течение 10 лет. Долгосрочные результаты хуже у пациентов с заболеваниями, вызванными радиацией, повреждением функции почек, высоким систолическим давлением в ЛА, сниженной ФВ ЛЖ, низкой концентрацией натрия в сыворотке и у лиц пожилого возраста.
При исследовании с помощью ЭхоКГ установлено, что после перикардэктомии диастолическая функция ЛЖ рано возвращалась к норме у 40% пациентов и поздно — у 57%. Персистирующее нарушение диастолического наполнения коррелировало с послеоперационным симптоматическим статусом. Задержка или неадекватный ответ организма на перикардэктомию связаны с длительно существующим заболеванием и развитием атрофии или фиброза миокарда, неполной резекцией перикарда и возвратной компрессией, вызванной медиастинальным воспалением или фиброзом. Отсутствие улучшения после перикардэктомии может быть вызвано неадекватной резекцией висцерального перикарда. Усугубление трикуспидальной регургитации также может привести к ухудшению гемодинамики после перикардэктомии.
Периоперационная смертность среди больных с констриктивным перикарды том после перикардэктомии составила 5-15%. В сериях исследований клиники Cleveland у 63% пациентов продолжительность жизни составила в среднем 6,9 лет, но долгосрочные результаты были очень вариабельны. Ранняя смертность была связана главным образом с низким СВ, часто у истощенных пациентов с длительным использованием АИК и трудно разделяемыми спайками.
Сепсис, неконтролируемое кровотечение, почечная и дыхательная недостаточность также ассоциируются с ранней смертностью. Наиболее высокая смертность отмечалась у пациентов с СН III/IV ФК в дооперационном периоде, что поддерживает рекомендацию проведения ранней перикардэктомии.
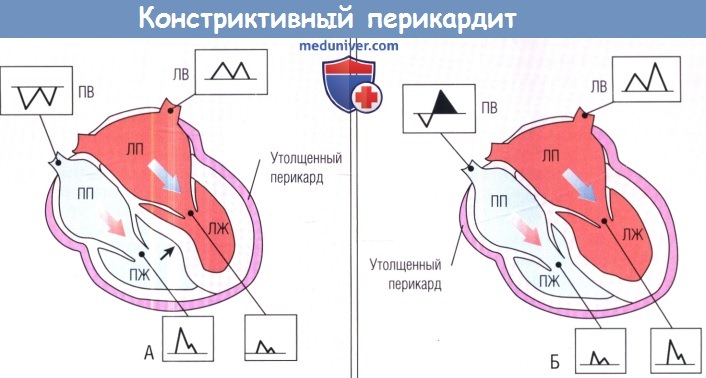
(А) Во время вдоха снижение давления наполнения ЛЖ ведет к смещению МЖП влево (стрелка), способствуя увеличению кровотока в ПЖ.
(Б) Во время выдоха происходит противоположное изменение (стрелка).
ЛВ — легочная вена; ЛЖ — левый желудочек; ЛП — левое предсердие; ПВ — печеночная вена; ПЖ — правый желудочек; ПП — правое предсердие.
- Читать "Вирусный перикардит при ВИЧ - диагностика, лечение"
Оглавление темы "Перикардиты.":- Констриктивный перикардит - этиология, патогенез
- Клиника и диагностика констриктивного перикардита
- Дифференциальная диагностика констриктивного перикардита и рестриктивной кардиомиопатии
- Методы лечения констриктивного перикардита
- Вирусный перикардит при ВИЧ - диагностика, лечение
- Бактериальный перикардит - возбудитель, диагностика, лечение
- Туберкулезный перикардит - диагностика, лечение
- Грибковый перикардит - причины, диагностика, лечение
- Уремический и диализный перикардит - причины, диагностика, лечение
- Ранний постинфарктный перикардит и синдром Дресслера (Dressler) - причины, диагностика, лечение
