Лечение внебольничной пневмонии. Препараты
а) Определение тяжести. Точное определение тяжести заболевания составляет основу лечения внебольничной пневмонии. Две наиболее широко изученные и используемые методики определения тяжести заболевания — индекс тяжести пневмонии и шкала CURB65. Обе методики стратифицируют пациентов по риску летального исхода.
Индекс тяжести пневмонии требует вычисления индекса (интервал 70-300 баллов) по 20 параметрам, полученным из демографических показателей, клинических признаков и исследований пациента.
Практическая простота CURB65 шкалы является основным ее преимуществом перед индексом тяжести пневмонии.
CURB65 шкала — это шкала, в которой 1 балл выставляется за каждый имеющийся показатель:
• спутанность сознания (мини-ментальный показатель <8 из 10 баллов);
• мочевина >7 ммоль/л;
• частота дыхания >30 в минуту;
• кровяное давление: систолическое <90 мм рт.ст. или диастолическое <60 мм рт.ст.;
• возраст >65 лет.
• 0-1 балл по CURB65 шкале: пациент может лечиться амбулаторно.
• 2 балла по CURB65 шкале: пациенту требуется кратковременная госпитализация.
• 3 балла по CURB65 шкале: пациента следует госпитализировать как имеющего тяжелую внебольничную пневмонию.

Клиническую оценку следует проводить во всех случаях.
Антибиотикотерапия внебольничной пневмонии:
• Начальная терапия внебольничной пневмонии, как правило, является эмпирической.
Три основные причины для госпитализации, кроме тяжести заболевания:
• социальные показатели;
• усугубление других сопутствующих заболеваний; например, сердечная недостаточность;
• предпочтение пациента
• Эмпирическая терапия в основном направляется на Streptococcus pneumoniae.
• Новое поколение фторхинолонов с расширенным спектром грамположи-тельной активности действует как на S. pneumoniae, так и на атипичные возбудители.
• Фторхинолоны имеют высокую биодоступность при пероральном приеме.
• Первую дозу антибиотика следует вводить как можно раньше, учитывая доказательства, что это влияет на выживаемость при внебольничной пневмонии.
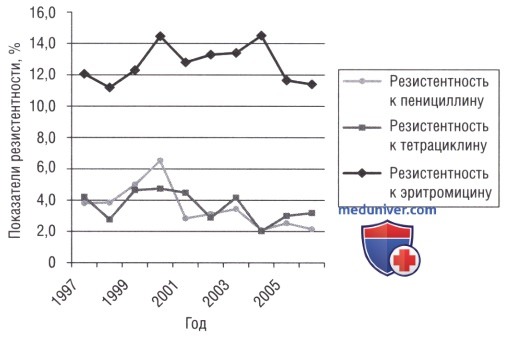
Антибиотикорезистентность внебольничной пневмонии:
• Антибиотикорезистентность S. pneumoniae является широко распространенной проблемой. В Великобритании показатели резистентности относительно низкие.
• Вызванная S. pneumoniae инфекция, демонстрирующая низкие/умеренные уровни пенициллинорезистентности (МИК <4 мг/л), не влияет на исходы внебольничной пневмонии при лечении соответствующими антибиотиками (т.е. b-лактамы) в адекватных дозах.
• Резистентность S. pneumoniae к тетрациклинам и фторхинолоном в Великобритании остается низкой.
• В Великобритании продукция b-лактамаз у Haemophilus influenza достигает 2-17%.
Амбулаторное лечение внебольничной пневмонии:
• Антибиотики, действующие на атипичные возбудители (Mycoplasma pneumoniae, Legionella spp. и Chlamydophila spp.) не оказывают клинически значимого эффекта, кроме случаев подтвержденной легионеллезной пневмонии.
• У большинства пациентов монотерапии b-лактамами обычно достаточно (например, амоксициллин 500 мг 3 раза в день внутрь).
Стационарное печение нетяжелой внебольничной пневмонии:
• Показаны антибиотики, действующие на атипичные возбудители.
• Оно включает комбинации b-лактамов и макролидов или монотерапию новым поколением фторхинолонов.
Стационарное лечение тяжелой внебольничной пневмонии:
• У всех пациентов следует проводить соответствующую антибиотикотерапию против S. pneumoniae и Legionella spp.
• Согласно некоторым данным, при пневмококковой пневмонии с бактериемией комбинированная терапия (b-лактам + макролид) характеризуется низкой летальностью по сравнению с монотерапией b-лактамами.
• Следовательно, показана эмпирическая комбинированная внутривенная антибиотикотерапия (например, устойчивые к b-лактамазе b-лактамы + макролид или b-лактам + фторхинолон).
• У отдельных пациентов необходимо модифицировать эмпирическую терапию таким образом, чтобы воздействовать на другие возбудители, например метициллинрезистентный Staphylococcus aureus (MRSA), Pseudomonas aeruginosa (PA), Burkhoderia psuedomallei и т.д.
При достижении клинической стабильности переходят от внутривенной антибиотикотерапии к пероральной.
Продолжительность антибиотикотерапии внебольничной пневмонии. Оптимальная продолжительность антибиотикотерапии при внебольничной пневмонии не установлена. В общем придерживаются следующего:
• нетяжелая внебольничная пневмония: 5-7 дней;
• тяжелая внебольничная пневмония: 10 дней;
• Legionella, стафилококковая пневмония и пневмония, вызванная грамот-рицательными энтеробактериями: 14-21 день.
Глюкокортикоиды при внебольничной пневмонии:
• Согласно некоторым исследованиям, умеренные дозы кортикостероидов (гидрокортизон 300 мг в день), назначаемые пациентам с септическим шоком, не имеющих соответствующего кортизолового ответа на стимуляцию, улучшают клинический исход. Пациенты с внебольничной пневмонией составляют большую часть исследуемых пациентов.
• Остается открытым вопрос по отбору пациентов и дозе стероидов.
Неинвазивная вентиляция легких при внебольничной пневмонии:
• Рандомизированное контролируемое испытание показывает, что применение неинвазивной вентиляции легких у пациентов с тяжелой внебольничной пневмонией, не нуждающихся в немедленной интубации, но имеющих гипоксемию или дыхательную недостаточность, позволяет на 25% снизить необходимость в интубации. Эффект в основном ограничивается подгруппой пациентов с ХОБЛ.
• Считается, что применение неивазивной вентиляции легких позволяет отложить интубацию у некоторых пациентов с внебольничной пневмонией.
• Пациенты, нуждающиеся в интубации после длительной неэффективной неинвазивной вентиляцией легких, имеют неблагоприятный прогноз.
Применение неинвазивной вентиляции легких следует рассматривать только при тяжелой внебольничной пневмонии, когда имеется четкий план, что делать в случае ее неэффективности.
Не имеется убедительных доказательств эффективности НВЛ у пациентов, не страдающих ХОБЛ, в случае тяжелой внебольничной пневмонии.
Клинический ответ на неинвазивную вентиляцию легких следует оценивать в течение 1 ч после ее начала. При неэффективности неинвазивной вентиляции легких не следует откладывать интубацию.
Список использованной литературы:
- Annane D., Bellissant Е., Bollaert Р.Е. et al. Corticosteroids for severe sepsis and septic shock: a systematic review and meta-analysis // Bmj. — 2004. — Vol. 329(7464). - P. 480.
- Antonelli М„ Conti G„ Moro M.L. et al. Predictors of failure of noninvasive positive pressure ventilation in patients with acute hypoxemic respiratory failure: a multi-center study // Intensive Care Med. — 2001 — Vol. 27(11). - P. 1718-1728.
- Confalonieri M„ Potena A.. Carbone C. et al. Acute respiratory failure in patients with severe community-acquired pneumonia. A prospective randomized evaluation of noninvasive ventilation // American Journal of Respiratory & Critical Care Medicine. — 1999. - Vol. 160 (5 Pt 1). - P. 1585-1591.
- Fine M.J.. Auble T.E,. Yealy D.M. et al. A prediction rule to identify low-risk patients with community-acquired pneumonia [see comments] // New England Journal of Medicine — 1997. — Vol. 336(4). — P. 243-250.
- Lim W.S., van der Eerden M.M., Laing R. et al. Defining community acquired pneumonia severity on presentation to hospital: an international derivation and validation study // Thorax. — 2003.— Vol. 58(5). - P. 377-382.
- Marrie T.J., Wu L. Factors influencing in-hospital mortality in community-acquired pneumonia: a prospective study of patients not initially admitted to the ICU // Chest. - 2005. - Vol. 127(4). - P. 1260-1270.
- Meehan T.R., Fine M.J.. Krumholz Fl.M. et al. Quality of care, process, and outcomes in elderly patients with pneumonia [see comments] //JAMA. — 1997. - Vol. 278(23). - P. 2080-2084.
- Mills G.D., Oehley M.R., Arrol B. Effectiveness of beta lactam antibiotics compared with antibiotics active against atypical pathogens in non-severe community acquired pneumonia: meta-analysis // Bmj. - 2005. - Vol. 330(7489). - P. 456.
- Roson B„ Carratala J„ Dorca J. et al. Etiology, reasons for hospitalization, risk classes, and outcomes of community-acquired pneumonia in patients hospitalized on the basis of conventional admission criteria // Clin Infect Dis. — 2001. — Vol. 33(2). — P. 158-165.
- Yu V.L., Chiou C.C., Feldman C. et al. An international prospective study of pneumococcal bacteremia: correlation with in vitro resistance, antibiotics administered, and clinical outcome // Clin Infect Dis. - 2003. - Vol. 37(2). - P. 230-237.
Видео практические рекомендации по внебольничной пневмонии. Д.м.н., профессор А.А. Зайцев
- Читать "Неразрешающаяся внебольничная пневмония. Причины неэффективности лечения"
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Легкие при болезнях почек, крови. Диагностика, лечение
- Влияние лекарств на легкие. Легкие при сердечных заболеваниях
- Легкие при неврологических заболеваниях. Инсультное легкое
- Внебольничная пневмония. Причины, диагностика
- Лечение внебольничной пневмонии. Препараты
- Неразрешающаяся внебольничная пневмония. Причины неэффективности лечения
- Наблюдение после внебольничной пневмонии. Профилактика
- Госпитальная пневмония. Причины, эпидемиология
- Диагностика госпитальной пневмонии. Методы
- Профилактика госпитальной пневмонии. Принципы
- Ответы на популярные вопросы о диагностике зрения
