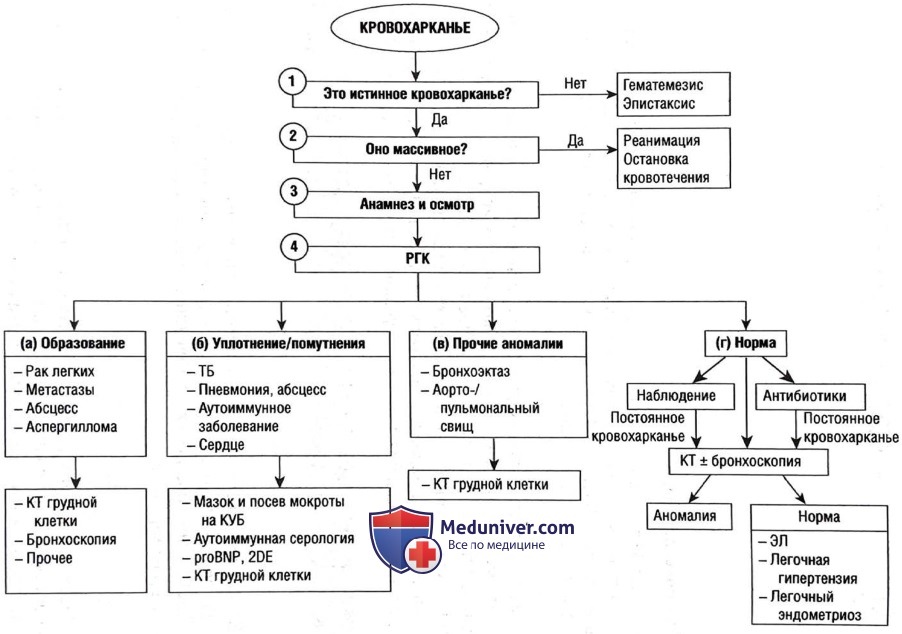
Массивное кровохарканье. Причины, лечение
Массивное кровохарканье, к счастью, возникает редко (приблизительно 5% случаев кровохарканья) и определяется как откашливание крови более 100-600 мл за 24 ч. Это определение является скорее условным, поскольку исход зависит от объема, интенсивности и причины кровотечения и основного дыхательного резерва, способности пациента и медицинского персонала обеспечить проходимость дыхательных путей.
а) Наиболее частые причины массивного кровохарканья:
• Бронхоэктазия — вследствие дилатированных, эктазированных и извитых сосудов вдоль пораженных дыхательных путей. Кровотечение может спровоцировать интеркуррентная инфекция.
• Туберкулез — вследствие активной инфекции или поражения дыхательных путей при предшествующей инфекции.
• Аспергиллома.
• Бронхиальные опухоли — обычно крупные, расположенные центрально.
• Наиболее часто при плоскоклеточном раке.
• Абсцесс легких.
Рекомендуется раньше привлекать специалистов по респираторным заболеваниям. В некоторых случаях, например пациенты с раком, основной подход к лечение полностью паллиативный.
б) Лечение массивного кровохарканья. Первоначальные реанимационные мероприятия и исследования при массивном кровохарканьи:
• Защита дыхательных путей.
• Подача кислорода.
• Оценка сердечно-сосудистого статуса и при необходимости проведение реанимационных мероприятий с внутривенной инфузией.
• Перемещение пациента в отделение интенсивной терапии. На начальных этапах может потребоваться анестезиологическая помощь.
• Проверить полный анализ крови, коагуляцию и предпринять меры по коррекции коагулопатии. Может потребоваться консультация гематолога.
• Перекрестная совместимость крови.
• Оценка газового состава артериальной крови.
• Рентгенография органов грудной клетки — может выявить возможную причину.
• КТ органов грудной клетки (и/или КТ-ангиография).
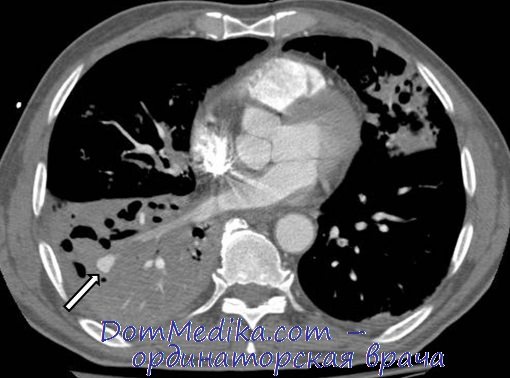
в) Защита некровоточащего легкого. Защита некровоточащего легкого — приоритетно, поскольку затекание крови во второе легкое вызывает обструкцию дыхательных путей и, следовательно, дыхательную недостаточность или асфиксию. Чтобы осуществить это, требуется идентификация возможного места кровотечения.
Если оно известно: положить пациента на его сторону или на плоскую поверхность либо приблизительно под 30°, чтобы кровоточащее легкое заняло определенную позицию.
Ввести однопросветную эндотрахеальную трубку в главный бронх, чтобы защитить некровоточащее легкое. Это легко выполнить при кровотечении из левого легкого, поскольку наиболее вероятно, что трубка войдет в правый главный бронх. Интубацию левого главного бронха осуществить сложнее.
Альтернатива — использовать двухпросветную эндотрахеальную трубку, хотя в некоторых учреждениях не имеется опыта введения и последующего ухода. У них наблюдается тенденция использовать трубки слишком маленького просвета, которые легко блокируют кровью.
г) Лекарственные препараты при массивном кровохарканьи:
• Транексамовая кислота — это препарат, ингибирующий фибринолиз, используется для уменьшения кровотечения. Стандартная доза — 15-25 мг/кг 2-3 раза в день внутрь или 0,5-1,0 г 3 раза в день внутривенно.
• Антибиотики — если инфекция является возможной причиной (например, при бронхоэктазии).
• Адреналин через небулайзер — 5-10 мл разведения 1:10 000.
д) Бронхоскопия при массивном кровохарканьи. Бронхоскопия используется при массивном кровохарканье. Жесткая бронхоскопия обеспечивает хорошую видимость дыхательных путей, но требует опыта и анестезии. На практике большинство клиницистов имеют доступ прежде всего к волоконно-оптической бронхоскопии. Еще может потребоваться общая анестезия и интубация. Бронхоскопия позволяет следующее.
• Идентифицировать возможный источник кровотечения.
• Ввести местно адреналин (5-10 мл разведения 1:10 000 или 1:20 000), непосредственно в источник кровотечения или вслепую в главные бронхи.
• Осуществить промывание охлажденным 0,9% физиологическим раствором, чтобы вызвать вазоконстрикцию и уменьшить кровотечение.
• Ввести катетер-баллон (например, 14 Fr Фолея 100 см длиной), чтобы за-тампонировать главный бронх, ведущий к месту кровотечения, или ввести небольшой катетер (например, 4-7 Fr Фолея 200 см длиной), способный пройти через бронхоскоп в сегментарный бронх.
• Использовать лазер или электрокаутеризацию в визуализируемом кровоточащем поражении.
е) Ангиография и эмболизация легочных артерий при массивном кровохарканьи. После реанимационных мероприятий и стабилизации состояния пациента требуется окончательная процедура, предотвращающая дальнейшее кровотечение, в зависимости от клинических условий. Поскольку обычно возникает кровотечение из бронхиальной артерии, поврежденные сосуды выявляют на ангиографии, и затем осуществляют их окклюзию с помощью неабсорбируемого клея или стальных колец.
Этот метод обычно применяется только в специализированных учреждениях, но является успешным в 85% случаев. После эмболизации встречается некроз стенки бронха и существует вероятность спинномозгового паралича вследствие случайной эмболизации спинномозговой артерии. Повторное кровотечение возникает у 10-20% пациентов, и, чтобы снизить риск, следует начинать определенное лечение причины.
ж) Оперативное вмешательство при массивном кровохарканьи. В отдельных случаях успешна хирургическая резекция места кровотечения, например лобэктомия, но операция в условиях массивного кровохарканья заканчивается 20-30% смертностью. Операция по-прежнему показана после успешной эмболизации места кровотечения или у пациентов с кровотечением из резектабельных поражений, например артериовенозная мальформация, бронхиальная аденома, аспергиломма.
з) Список использованной литературы:
1. Lordan J.K., Gascoigne A., Corns Р.А. The pulmonary physician in critical care. Illustrative case 7: assessment and management of massive haemoptysis // Thorax. - 2003. - Vol. 58. - P. 814-819.
- Читать "Боль в груди. Причины, диагностика"
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Оглавление темы "Патофизиология легких":- Диагностика одышки. Методы исследования
- Лечение одышки. Методы
- Кровохарканье. Причины, диагностика
- Массивное кровохарканье. Причины, лечение
- Боль в груди. Причины, диагностика
- Предоперационный осмотр пациента с респираторными заболеваниями. Сбор анамнеза
- Обследование пациентов с респираторными заболеваниями. Методика
- Оценка риска операции при респираторных заболеваниях. Методика
- Солитарный узел легких. Причины, диагностика
- Дифференциация солитарных узлов легких. Тактика
