Болезни пульпы зуба: классификация
а) Реакция пульпы зуба на повреждение. Реакция пульпы зуба на микробные и другие физические и химические раздражители аналогична реакции в других соединительных тканях. Воспалительный процесс начинается в пульпе и соответствует месту, где раздражитель достигает её.
Например, при зарождающемся кариозном поражении на глубине окклюзионной фиссуры пульпа в конце поражённых дентинных канальцев гистологически характеризуется небольшим воспалительным процессом. Это воспаление прогрессирует по всей коронковой пульпе по мере того, как кариозное поражение проникает глубже в дентин, пока микробные раздражители в конечном итоге не вторгаются в пульпу в большом количестве и не вызывают сильное воспаление (рис. 1).
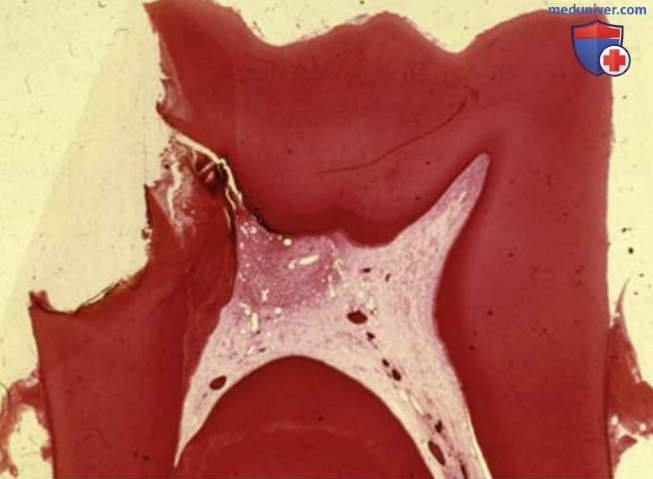
Однако, в отличие от других соединительных тканей, пульпа зуба лишена коллатерального кровообращения и ограничена жёсткими стенками дентина. Поэтому на определённом этапе развития воспаление приводит к прогрессированию от обратимого к необратимому пульпиту. Переход обратимого пульпита в необратимый важно выявить клинически, поскольку он определяет выбор плана лечения.
Исследования показали, что воспалительная реакция в пульпе связана с несколькими клеточными и молекулярными изменениями. Степень раздражения, по-видимому, вызывает соответствующий уровень воспаления. Такое титрование воспалительной реакции до уровня раздражения осуществляется балансом провоспалительных и противовоспалительных факторов в пульпе. Состояние пульпы ухудшается или улучшается в зависимости от реакции пульпарных факторов на внешнюю среду.
Клеточные реакции включают увеличение количества воспалительных клеток, в первую очередь нейтрофилов, лимфоцитов, макрофагов, плазматических клеток, тучных клеток и дендритных клеток (рис. 2-4).
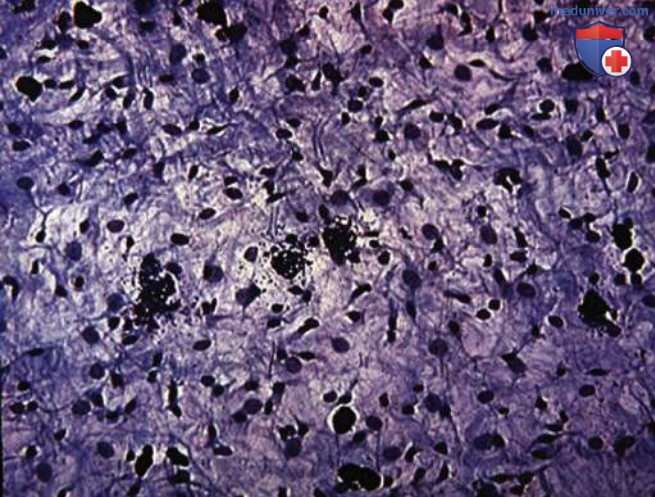
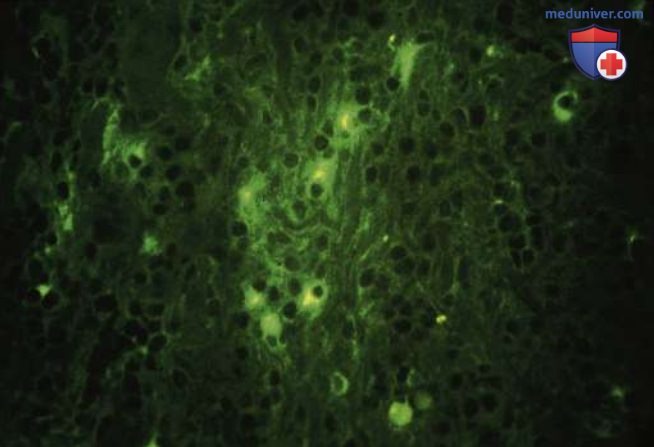
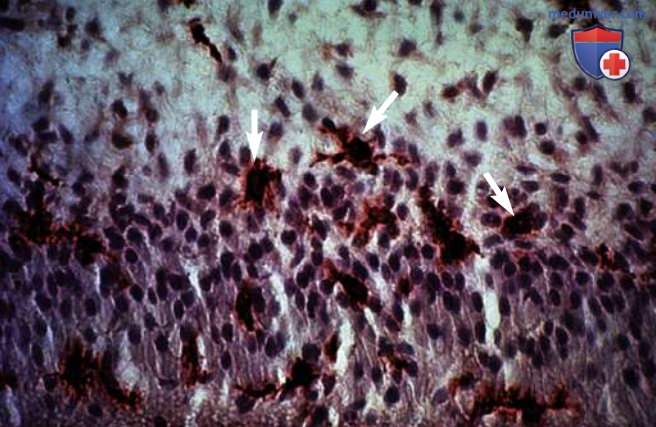
Воспалительная клеточная реакция коррелирует по своей интенсивности с глубиной кариозного поражения. Невоспалительные клетки, такие как одонтобласты и фибробласты, вносят свой вклад в воспалительную реакцию. Было показано, что одонтобласты экспрессируют Toll-подобные рецепторы, цитокины, хемокины и дефензины. Однако невоспалительные клетки вносят намного меньший вклад в воспаление, чем воспалительные клетки, такие как нейтрофилы и макрофаги.
Недавнее исследование показало высокую корреляцию между клиническими признаками и симптомами, а также гистологическим состоянием пульпы в случаях с кариесом. В этом исследовании проникновение микробов в пульпу, которое указывает на тяжёлую патологию, по-видимому, ограничивалось случаями, диагностированными клинически как необратимый пульпит.
В последние годы также наблюдается значительный интерес к молекулярным медиаторам воспаления пульпы. Было показано, что некоторые из них напрямую коррелируют с усилением пульпарной боли и клиническим диагнозом «симптоматический необратимый пульпит». Эти медиаторы включают простагландины, нейропептиды, брадикинин, цитокины, хемокины и матриксные металлопротеиназы. Пульпа зуба обильно иннервируется сенсорными волокнами.
Во время воспалительного процесса происходит прорастание ноцицепторов пульпы с повышением секреции нейропептидов, таких как вещество Р и пептид, связанный с геном кальцитонина. Эти медиаторы снижают болевой порог и повышают проницаемость кровеносных сосудов для воспалительных клеток.
Нарушение способности пульпы выживать при тяжёлых формах воспаления, по сравнению с другими соединительными тканями, иллюстрируется различиями в реакции на травму между зубами с несформированной верхушкой корня и зубами со сформированной верхушкой. После таких повреждений, как экструзия, интрузия или даже полный вывих и реплантация, зуб с несформированной верхушкой имеет гораздо больше шансов сохранить (или реваскуляризировать) витальную пульпу, чем зуб со сформированной верхушкой. Это различие в первую очередь связано с усилением коллатерального кровообращения в молодых зубах, которые имеют широкое апикальное отверстие.
Иногда рентгенографический анализ пульпы зуба выявляет увеличение минерализации и отложение твёрдых дентиноподобных тканей. Повышенная минерализация происходит постепенно за счёт отложения вторичного дентина на протяжении всей жизни. Однако в результате травматических повреждений может произойти значительное увеличение минерализации в зубе или зубах, которые были травмированы. Очаги повышенной минерализации, обычно известные как дентикли, также связаны с кариесом или глубокими реставрациями. Кроме того, чрезмерное количество дентиклей в пульпе было связано и с сердечнососудистыми заболеваниями, и с приёмом статиновых препаратов.
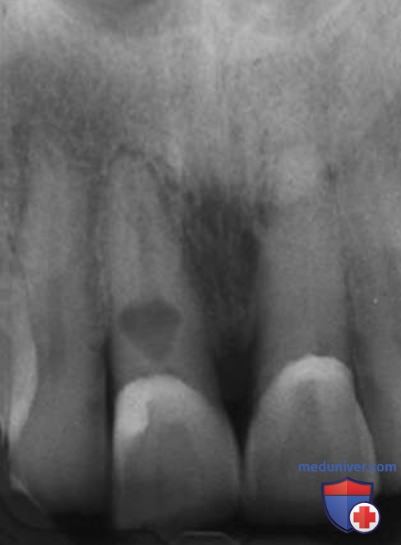
Повышенная минерализация пульпы, даже при облитерации всего пространства канала (рис. 5), при отсутствии симптомов или апикального поражения не считается патологической. Однако если в этих условиях возникает болезнь пульпы, лечение корневых каналов может стать очень сложным.
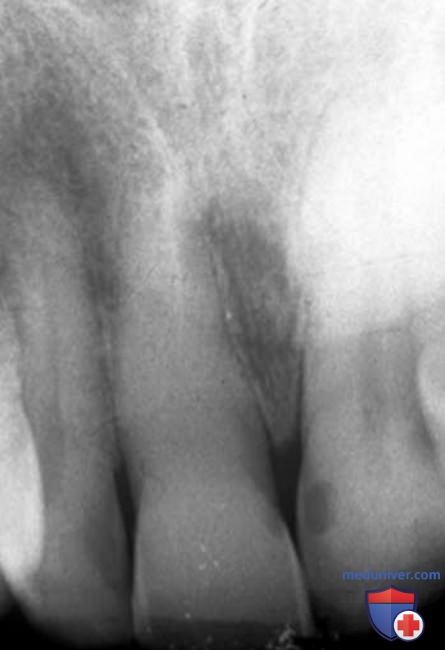
Реже пульпа может иметь внутренние резорбтивные дефекты (рис. 6). Остеокласты или одонтокласты, обычно инициирующие резорбцию, не являются клетками здоровой пульпы. Эти клетки, которые дифференцируются из моноцитов, являются нормальными медиаторами костного обмена и присутствуют в периодонтальной связке и альвеолярной кости. Когда резорбтивные поражения (внутренние или внешние) выявляются клинически, они обычно достигают больших размеров и считаются патологическими даже при отсутствии симптомов.
б) Клиническая классификация состояний пульпы. Пульпа зуба окружена твёрдыми тканями и поэтому не поддаётся прямому визуальному или тактильному исследованию, а также взятию образцов для биопсии. Клиницист должен полагаться на признаки и симптомы заболевания, результаты клинических испытаний и рентгенографическую визуализацию для диагностики пульпы. Диагноз должен быть поставлен до начала любой эндодонтической процедуры. Здесь будет описана общая классификация и особенности различных состояний пульпы, чтобы познакомить читателя с прогрессированием её заболевания.
Гистологическое исследование пульпы на любой стадии заболевания, за исключением полного некроза, показывает, что на разных участках пульпы могут быть различные стадии: норма, воспаление или некроз. Действительно, прогрессирование от обратимого пульпита к необратимому, а затем к некрозу происходит постепенно и в небольших отделах пульпы в любой момент времени, что затрудняет клиническую диагностику.
1. Нормальная пульпа. Как отмечалось ранее, нормальная пульпа гистологически характеризуется наличием интактного одонтобластического слоя, бесклеточной зоны, зоны, богатой клетками, и отсутствием воспаления или некроза. Одонтобласты могут перемежаться дендритными клетками или нервными окончаниями. Иногда можно увидеть воспалительные клетки, такие как лимфоциты, нейтрофилы или макрофаги, но они спорадичны и расположены в центральной части пульпы. Однако ткань пульпы в основном состоит из фибробластов, сосудистых элементов, стволовых клеток и миелинизированных и немиелинизированных нервных волокон.
2. Обратимый пульпит. Воспаление пульпы начинается с возникновения кариозного поражения или другого раздражения, такого как трещина, клиновидный дефект, истирание коронки, перелом, либо в ответ на стоматологическую процедуру на интактном зубе. Эти внешние раздражители вызывают биологическое или физическое раздражение пульпы и приводят к увеличению объёма воспалительной реакции в непосредственной близости от области раздражения. Примером такой реакции может быть гиперчувствительность дентина из-за клиновидного дефекта или потери прикрепления в результате использования скейлера или полировки корня. Клинически пациент с обратимым пульпитом обычно не имеет никаких симптомов или может иметь лёгкую гипералгезию пульпы.
Последняя выражается в виде резкой, сильной кратковременной боли при изменении температуры. Коррекция клинической проблемы, вызвавшей обратимый пульпит, например реставрация кариозного поражения или десенсибилизация гиперчувствительного дентина, приводит к заживлению и разрешению симптомов.
3. Необратимый пульпит. Переход от обратимого пульпита к необратимому совершается постепенно и может сопровождаться болевыми ощущениями или проходить бессимптомно. Необратимый пульпит гистологически характеризуется наличием участков сильного воспаления и частичного некроза в пульпе, обычно в непосредственной близости от зоны кариозного поражения. Типична микробная инвазия части пульпы, вызывающая интенсивную воспалительную реакцию как попытку преградить путь микробной инфекции.
Остальная часть пульпы обычно слабо воспалена или не имеет воспаления и поэтому реагирует на клиническое тестирование витальности. Необратимый пульпит может сопровождаться интенсивной самопроизвольной болью, слабой ноющей болью или протекать бессимптомно. Поскольку необратимость воспаления пульпы не связана напрямую с болевыми симптомами, диагностика бывает затруднена.
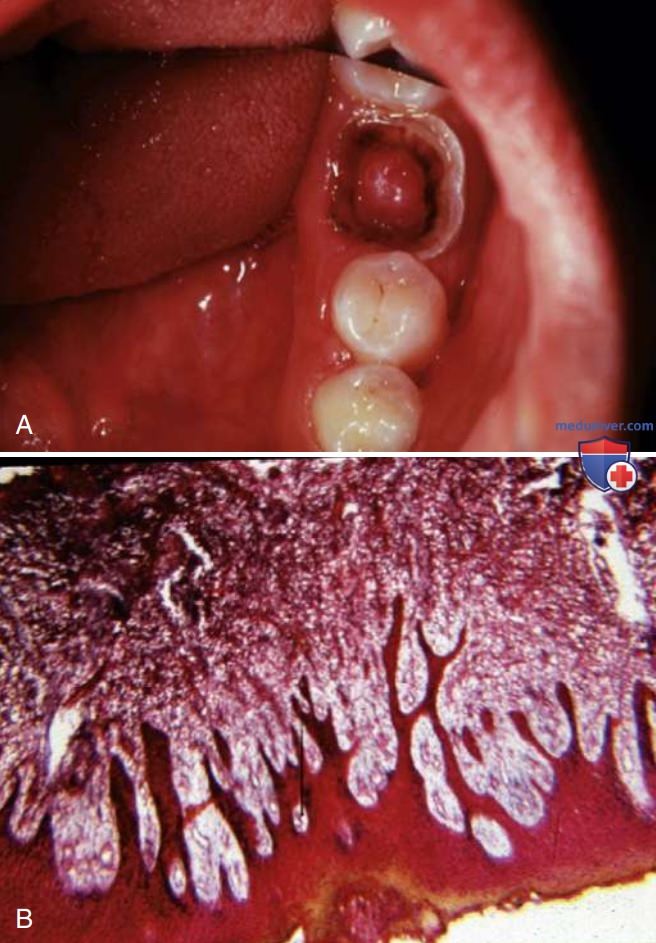
Два дополнительных состояния обычно диагностируются как необратимый пульпит: случаи с внутренней резорбцией, с витальной (реагирующей) пульпой (см. рис. 6) и случаи с гиперпластическим пульпитом (полип пульпы) (рис. 7). Последний представляет собой пролиферативный ответ, который иногда наблюдается в пульпе детей, сообщающейся с полостью рта, и при котором ткань пульпы может быть покрыта десквамированным эпителием слизистой оболочки полости рта.
4. Некроз пульпы. Примерно в 40% случаев необратимый пульпит развивается в некроз пульпы без симптомов. При этом состоянии пульпа зуба полностью дегенерирует и замещается серозным или гнойным экссудатом или некротической тканью. Среда корневого канала содержит микробные биоплёнки, которые различаются по своему составу, расположению и толщине в зависимости от питательных факторов, pH, давления кислорода и постоянного доступа в ротовую полость. Кроме того, биоплёнка проникает в дентинные канальцы, которые достаточно широки, чтобы вместить микробные клетки, особенно у молодых пациентов с более крупными дентинными канальцами.
Некроз пульпы протекает бессимптомно, так как нервные окончания, подходящие к ней, отмирают. Однако в клинической практике бывают случаи, когда пациент чувствует эндодонтические инструменты, которыми исследуют некротизированную часть пульпы. Это ощущение может быть вызвано оставшимися нервными волокнами пульпы или давлением жидкости, которые стимулируют апикальные ноцицепторы. Кроме того, некроз пульпы может быть связан с несколькими апикальными состояниями, которые являются симптоматическими.
- Читать "Периапикальные поражения зубов: классификация"
Редактор: Искандер Милевски. Дата публикации: 14.4.2023
- Гистология пульпы зуба и ее физиология
- Причины поражений пульпы и периодонта (этиология)
- Микробиология корневых каналов зубов - эндодонтической инфекции
- Болезни пульпы зуба: классификация
- Периапикальные поражения зубов: классификация
- Особенности эндодонтического лечения при общих заболеваниях от сахарного диабета до генетики
- Особенности эндодонтического лечения у пожилых пациентов
