Микробиология корневых каналов зубов - эндодонтической инфекции
а) Пути инфицирования корневых каналов. В нормальных условиях пульпа зуба и дентин отделены от микроорганизмов полости рта эмалью и цементом.
Если целостность этих защитных слоёв нарушается (например, в результате кариеса, травмы, протезирования, врождённых аномалий зубов, скейлинга и полировки корней, повышенного стирания) или естественным образом отсутствует (например, из-за разрывов в цементно-эмалевом соединении в области шейки зуба), дентинно-пульпарный комплекс испытывает воздействие со стороны ротовой полости. Затем пульпа подвергается риску инфицирования микроорганизмами полости рта, присутствующими в кариозных полостях, слюне и зубном налёте. Риск возрастает с глубиной поражения из-за увеличения диаметра дентинных канальцев по мере их приближения к пульпе (см. рис. А).

Кариес является наиболее частой причиной инфицирования пульпы (рис. 1). Однако микроорганизмы могут также попадать во вскрытую пульпу в результате ятрогенного воздействия при выполнении реставраций, в результате травмы и через глубокий пародонтальный карман, достигающий апикального или латерального отверстия. После некроза пульпы микроорганизмы могут проникать во всю систему корневых каналов, не сдерживаемые защитными механизмами организма-хозяина.
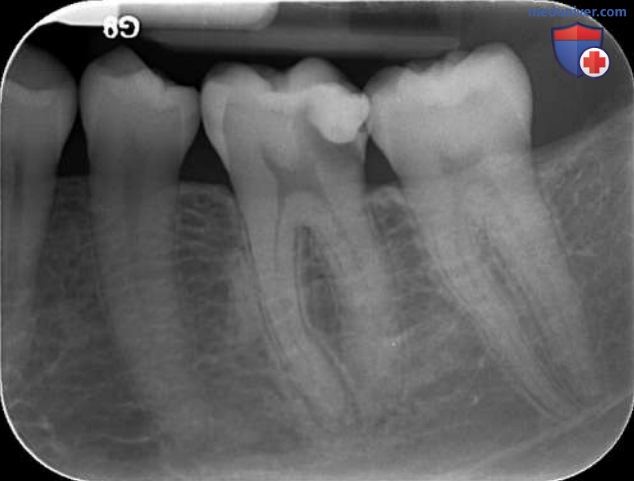
В результате взаимодействия микроорганизмов и защитных сил организма-хозяина в периапикальных тканях происходят воспалительные изменения, приводящие к развитию апикального периодонтита.
Эндодонтические инфекции можно разделить в зависимости от их анатомического расположения на интрарадикулярные и экстрарадикулярные. Микроорганизмы, которые изначально проникают в некротизированную ткань пульпы и колонизируют её, вызывают первичные внутрикорневые инфекции. Микроорганизмы, которые не присутствовали изначально, но были введены в систему корневых каналов во время или после первоначального лечения, вызывают развитие вторичных инфекций. Наличие вторичной инфекции предполагают, когда после успешного первичного лечения инфекционный процесс рецидивирует.
Персистирующее заболевание вызывается микроорганизмами первичной инфекции, которые выживают в корневых каналах, несмотря на проведение лечения. Персистирующие и вторичные инфекции ответственны за несколько клинических проблем, включая персистирующую экссудацию, сохранение симптомов, обострение между приёмами и неудачу эндодонтического лечения.
Целью лечения корневых каналов является удаление из их системы микроорганизмов. Однако в отсутствие строгой асептической техники из-за неиспользования коффердама или его протекания микроорганизмы из кариозной полости, зубного налёта могут проникнуть в систему корневых каналов во время лечения. Загрязнённые эндодонтические файлы и инструменты, включая системы доставки антимикробных агентов, являются дополнительными потенциальными факторами попадания микроорганизмов в систему корневых каналов во время лечения.
Микроорганизмы могут проникать в систему корневых каналов между визитами при разрушении или негерметичности временных реставрационных материалов, разрушении стенок или коронки зуба или если зуб оставлен открытым для дренажа. Проникновение микроорганизмов после пломбирования корневых каналов происходит при разрушении или потере герметичности временных или постоянных реставраций, при препарировании под штифт или выполнении других внутриканальных реставраций без коффердама, разрушении структуры зуба, а также при рецидивирующем кариесе, обнажающем пломбировочный материал корневых каналов.
Нарушение герметичности после завершения лечения корневых каналов с большей вероятностью произойдёт, если выполнение постоянной реставрации откладывается.
Экстрарадикулярная инфекция характеризуется микробной инвазией и пролиферацией в воспалённые периапикальные ткани и почти всегда является продолжением интрарадикулярной инфекции. Если стоматолог успешно справляется с внутриканальными микроорганизмами путём эндодонтического лечения или удаления зуба, организм устраняет экстрарадикулярную инфекцию самостоятельно (рис. 2).
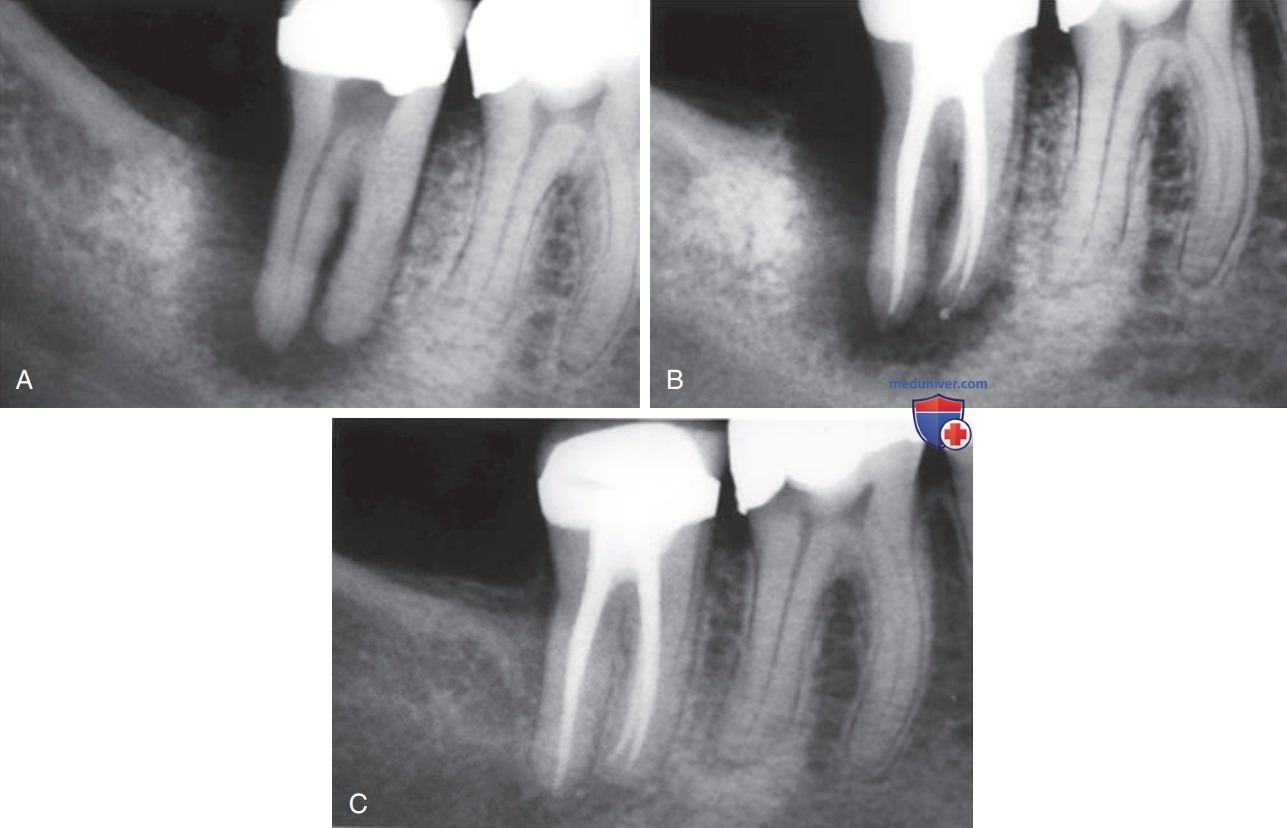
б) Эндодонтическая инфекция — микробная биоплёнка. Роль микроорганизмов как первичных этиологических агентов инфекций корневых каналов была установлена в фундаментальных исследованиях, опубликованных несколько десятилетий назад. В этих и последующих микробиологических анализах образцов инфекции корневых каналов виды были выделены и идентифицированы с использованием методов распознания планктонной (жидкой) культуры. В течение последних двух десятилетий стало очевидно, что микроорганизмы существуют в системе корневых каналов не как планктонные культуры или отдельные виды, а скорее как многовидовые биоплёночные сообщества, состоящие из микроколоний, прикреплённых к субстрату, к дентину и друг к другу.
Все анатомические области инфицированной системы корневых каналов могут содержать микробные клетки, организованные в виде значительно варьирующихся био-плёночных структур (рис. 3).

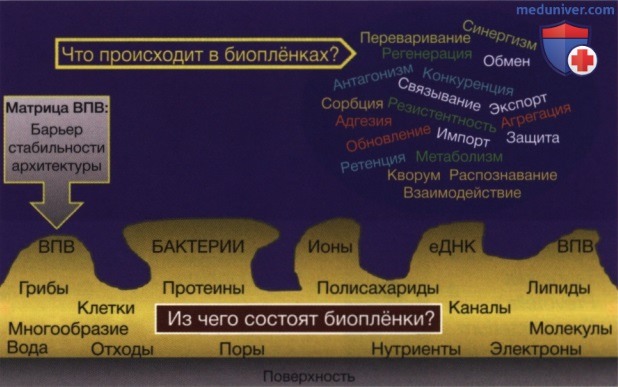
Формирование биоплёнки включает прикрепление микробных клеток к поверхности, за которым наступают последующая пролиферация клеток, адгезия к другим микроорганизмам, образование матрикса и созревание микроколоний. Рассредоточение клеток позволяет образовывать новые биоплёночные микроколонии. Микробные клетки занимают лишь небольшую долю биоплёнки. Чувство кворума — это экспрессия специфических микробных белков после того, как бактериальные клетки достигают порогового числа.
Это обеспечивает скоординированное регулирование экспрессии белков микроорганизмами в биоплёнках для регуляции плотности популяции и, возможно, вирулентности. Большая часть структуры биоплёнки представляет собой высокогетерогенную матрицу, состоящую из внеклеточных полимерных веществ, продуцируемых клетками внутри биоплёнки. Матрица обеспечивает множество функций (рис. 4). С клинической точки зрения она может выступать в качестве физического барьера для антимикробных агентов, таких как антибиотики и дезинфицирующие средства. Организация микроорганизмов в многовидовые биоплёночные сообщества приводит к усилению патогенного воздействия на организм.
в) Микробиом эндодонтических инфекций. Идентификация специфических микроорганизмов при инфекциях корневых каналов является предметом пристального внимания уже более ста лет. Исследования с использованием культурально-зависимых подходов выявили несколько видов, которые были идентифицированы как предполагаемые эндодонтические патогены. Микробиом кариозного дентина, вызывающего пульпит и последующую эндодонтическую инфекцию, включает значительное количество lactobacilli, грамотрицательные микроорганизмы из семейства Firmicutes, Actinobacteria и Proteobacteria phyla.
Первичные инфекции корневых каналов включают многовидовую популяцию из факультативно и строго анаэробных грамположительных и грамотрицательных бактерий, спирохет, дрожжей, архей и других неопознанных видов. Кроме того, вирус Эпштейна-Барр может быть связан с необратимым пульпитом и апикальным периодонтитом, а папиллома- и герпесвирус человека были обнаружены в экссудатах из острых апикальных абсцессов.
Микроорганизмы традиционно характеризовались с точки зрения их морфологии (палочки, кокки, спириллы), характеристик клеточной стенки (грамположительные и грам-отрицательные) и толерантности к кислороду (анаэробные и факультативно анаэробные). Виды, культивируемые из симптоматических и бессимптомных инфекций корневых каналов, включают Prevotella, Porphyromonas, Fusobacterium, Peptostreptococcus, Streptococcus, Lactobacillus, Enterococcus, Actinomyces, Propionibacterium и Candida (табл. 2).

В последнее время микробном эндодонтических инфекций был переопределён с использованием независимых от культуры методов молекулярной биологии. Эти исследования подтвердили результаты культурологических исследований и значительно расширили знания. Многие виды, которые уже считались предполагаемыми патогенами из-за их частоты обнаружения, как обнаруживалось культуральнозависимыми методами, были обнаружены в аналогичной или даже более высокой распространённости с использованием молекулярных подходов, усиливая ассоциации с причинностью апикального периодонтита. Молекулярная технология позволила распознать многие новые предполагаемые патогены, которые ранее не были обнаружены в образцах эндодонтических инфекций.
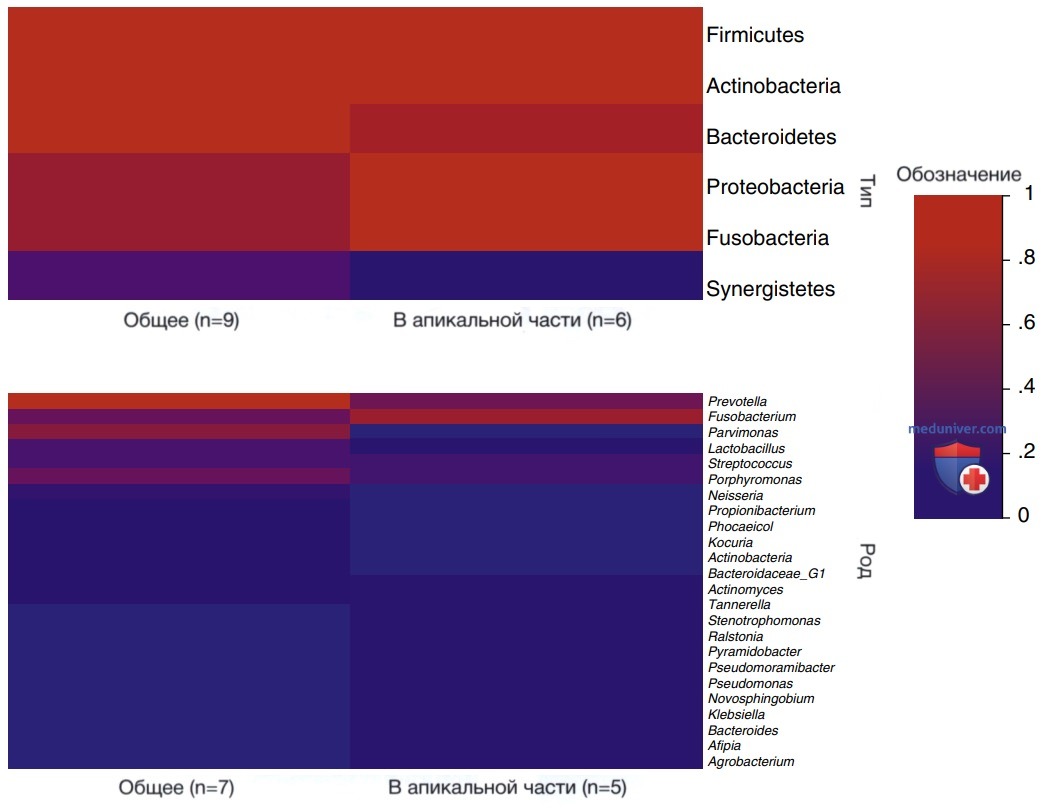
Обзор 12 исследований, в которых использовались методы секвенирования ДНК следующего поколения (пиросеквенирования) для оценки микробиома эндодонтических инфекций, подтвердил предыдущие многочисленные сообщения о микробном разнообразии. Наиболее распространёнными видами были Firmicutes, Actinobacteria, Bacteroidetes, Proteobacteria и Fusobacteria. Наиболее часто выявлялись роды Prevotella, Fusobacterium, Porphyromonas, Parvimonas и Streptococcus (рис. 5).
Многие микроорганизмы, выделенные из эндодонтических инфекций, также были идентифицированы как симбионты в полости рта. Переход от «симбионта полости рта» к «патогену корневого канала», вероятно, отражает врождённую способность включать гены, обеспечивающие выживание и размножение в другой среде и кодирующие ряд факторов вирулентности (рис. 6). Первым сообщённым фактором вирулентности, связанным с эндодонтическими инфекциями, был липополисахарид (эндотоксин), фактор вирулентности, продуцируемый грамотрицательными бактериями.
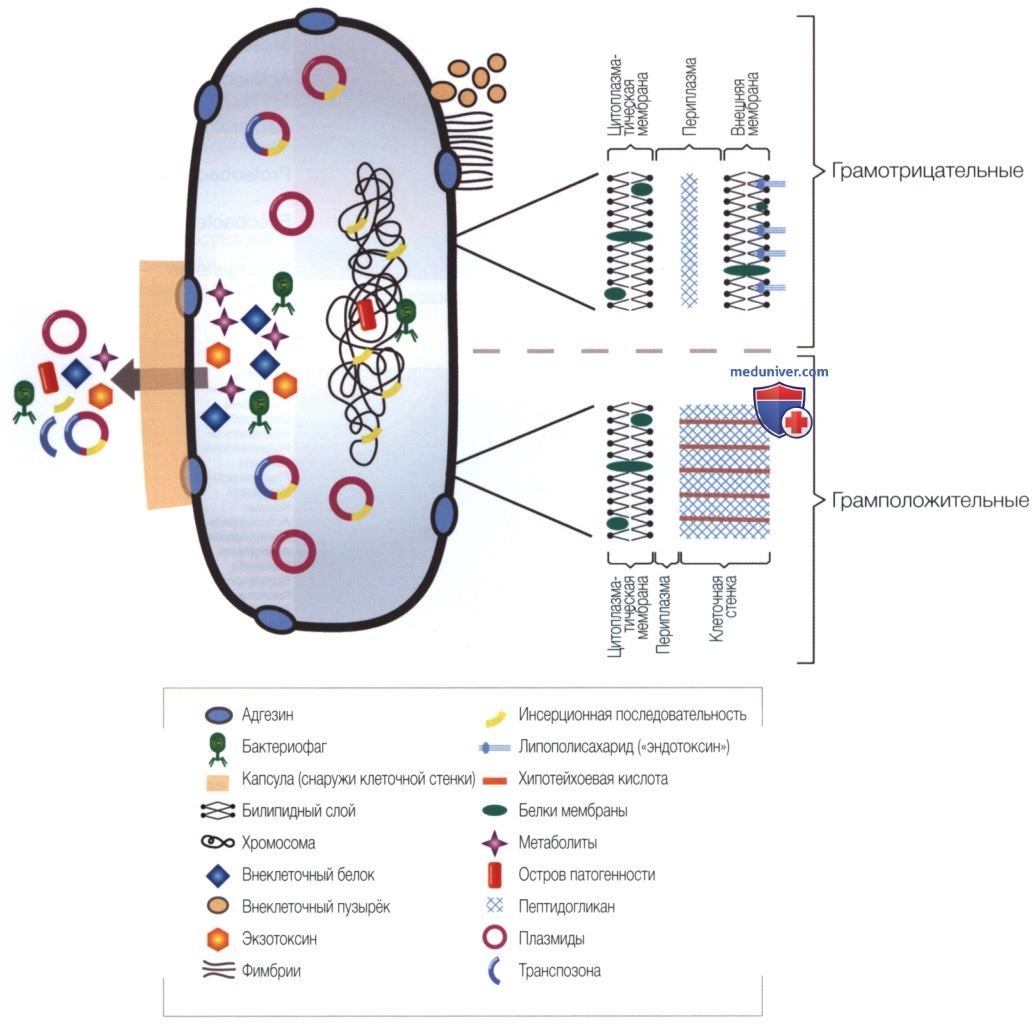
Было высказано предположение, что симптомы усиливаются, когда некоторые виды микробов являются частью инфекционного эндодонтического микробиома. Однако один и тот же вид может быть обнаружен в бессимптомных случаях в количестве, сопоставимом с количеством в симптоматических случаях; это кажущееся несоответствие может быть частично объяснено вариациями в экспрессии факторов вирулентности различными штаммами одного и того же вида. Анализ белков (метапротеома) эндодонтических инфекций, наряду с реакцией организма, является будущим шагом к лучшему пониманию взаимодействия между микробиомом эндодонтических инфекций и организмом на протяжении всего процесса инфицирования и заживления.
- Читать "Болезни пульпы зуба: классификация"
Редактор: Искандер Милевски. Дата публикации: 14.4.2023
- Гистология пульпы зуба и ее физиология
- Причины поражений пульпы и периодонта (этиология)
- Микробиология корневых каналов зубов - эндодонтической инфекции
- Болезни пульпы зуба: классификация
- Периапикальные поражения зубов: классификация
- Особенности эндодонтического лечения при общих заболеваниях от сахарного диабета до генетики
- Особенности эндодонтического лечения у пожилых пациентов
