Причины неэффективности лечения артериальной гипертензии. На что обратить внимание?
а) Отмена препаратов для лечения артериальной гипертензии. Приблизительно у 20% пациентов с хорошо контролируемой АГ после терапии поддерживается нормальное давление в течение 1 года после отмены препаратов. Учитывая сложность достижения адекватного контроля АД, отменять препараты не рекомендуется, даже если терапия вызывает нежелательные побочные эффекты.
б) Отсутствие эффекта от лечения артериальной гипертензии. Существует несколько причин устойчивости к терапии, обычно определяемой по недостаточному снижению ДАД: не удается снизить ДАД < 90 мм рт. ст., несмотря на использование > 3 препаратов. Часто у пациентов нет положительной реакции на терапию в связи с тем, что они не принимают назначенные им антигипертензивные препараты (АГП).
Нередко АД не снижается до оптимальных цифр из-за несвоевременного изменения врачом терапии; проблему можно решить, если интегрировать в систему здравоохранения надлежащий контроль.
Однократного офисного измерения АД недостаточно для адекватной оценки степени АГ. Чтобы получить более точный результат, надо проводить измерения амбулаторно или в домашних условиях. Даже если пациент принимает лекарства регулярно, на отсутствие снижения АД может повлиять множество факторов.
Наиболее распространенный фактор — перегрузка объемом, вызванная недостаточной дозой мочегонных средств или чрезмерным потреблением соли. Большими дозами диуретиков или более мощными мочегонными средствами часто удается достичь целевого уровня АД.

в) Обезболивание и анестезия при артериальной гипертензии у пациента. При значимой кардиальной дисфункции или серьезной патологии другого органа АГ становится дополнительным фактором риска (ФР) при хирургическом вмешательстве.
Перед анестезией и операцией необходимо по возможности привести АД к нормальным значениям посредством лекарственной терапии с целью снижения риска ишемии миокарда, т.е. прием препаратов пациентом должен быть продолжен.
При необходимости нужно использовать аппликационные или внутривенные формы АГП, чтобы анестезиолог мог вовремя остановить действие препаратов и предотвратить большие колебания АД. β-АБ короткого действия — наиболее удачный выбор для поддержания АД во время хирургического вмешательства, т.к. использование β-АБ снижает риск развития сердечно-сосудистого события (СССоб) у пациентов с высоким риском, подвергаемых сосудистым или несосудистым хирургическим вмешательствам.
г) Ошибки лечения гипертензии у детей. Почти ничего не известно об эффектах различных АГП, назначаемых детям в течение длительного времени. В отсутствие адекватных данных для решения этого вопроса рекомендуется такой же подход, как для взрослых. Необходимо сделать акцент на снижении массы тела у детей с АГ, которые имеют ожирение, после чего, возможно, АД достигнет нормальных значений без лекарственной терапии.
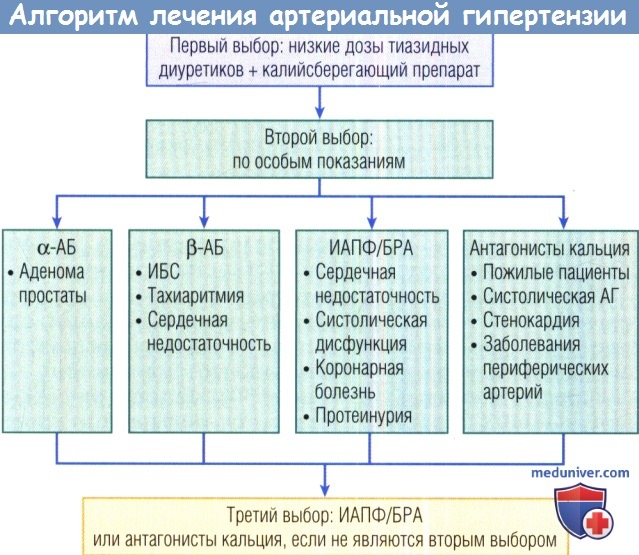
Увеличивается количество доказательств, одобряющих назначение блокатора альдостерона как четвертого препарата, а возможно, и как третьего многим пациентам.
α-АБ — а-адреноблокатор; β-АБ — β-адреноблокатор;
БРА — блокатор рецепторов ангиотензина; ИАПФ — ингибитор ангиотензинпревращающего фермента; ИБС — ишемическая болезнь сердца.
д) Ошибки лечения гипертензии у пожилых. Некоторые пожилые люди могут иметь высокое АД при его измерении с помощью сфигмоманометра, но у них может быть более низкое или даже нормальное АД, когда измерения проводят внутриартериально. Такое состояние называют псевдогипертензией. Оно связано с жесткостью артерий, которые не спадаются под манжетой.
Если повышено только САД или САД и ДАД, нужно осторожно снижать АД с помощью диуретиков или ди-гидропиридиновых антагонистов кальция, определенно снижающих риск ССЗ у пожилых пациентов в возрасте < 80 лет. При этом таких пациентов следует наблюдать, т.к. у них может быть ряд проблем при назначении лекарственных средств.
Ввиду снижения эффективности барорецепторных рефлексов и недостатка периферической резистентности к повышению АД при изменении положения тела, т.е. при переходе в вертикальное положение (постуральная гипотония), терапию следует назначать с осторожностью, особенно впервые. Все препараты необходимо использовать, постепенно повышая дозу, с целью предупреждения чрезмерного снижения АД. Назначение лекарственной терапии пациентам в возрасте > 80 лет имеет ряд проблем.
Небольшое количество данных указывает на снижение случаев мозгового инсульта (МИ), но при этом возможен рост общей смертности (ОС).
У всех пожилых людей необходимо начинать лечение, если САД > 160 мм рт. ст., и постепенно снижать уровень САД до 150 мм рт. ст. Если САД не снижается, несмотря на назначение трех АГП в средних дозировках, включая диуретики, необходимо обратить внимание на другие факторы ССР, но усиливать терапию не рекомендуется. Надо быть очень осторожным, если уровень ДАД снижается < 65 мм рт. ст..

е) Ошибки лечения артериальной гипертензии у лиц с темным цветом кожи. Как было отмечено ранее, у афроамериканцев АГ встречается чаще и поражается больше органов-мишеней, в частности мозг и почки, поэтому начинать терапию лучше раньше. Лиц с темным цветом кожи можно сравнить с популяцией пожилых пациентов, лечение которых более эффективно при использовании диуретиков и антагонистов кальция в виде монотерапии, т.к. обе группы пациентов имеют более низкий уровень ренина, поэтому их организм меньше реагирует на препараты. У лиц с темным цветом кожи чаще возникает ангионевротический отек при приеме ИАПФ, чем у представителей других рас, но частота появления кашля такая же.
ж) Ошибки лечения артериальной гипертензии и диабета. Особое внимание должно быть уделено лицам с АГ, страдающим СД. АГ и СД часто сопутствуют друг другу, что увеличивает ССР. На основании различных исследований стало ясно, что профилактика обеспечивается интенсивным контролем АГ в сочетании с контролем СД и ДЛП, которая нередко сопровождает АГ и СД. Большинство лиц с АГ и СД в основном нуждаются в назначении > 2 АГП, чтобы достичь уровня АД < 130/85 мм рт. ст., что, возможно, является для них оптимальным. Польза такого интенсивного контроля была показана в исследовании продолжительностью 7,8 года с участием 160 пациентов с СД-2, сочетающимся с АГ и микроальбуминурией (МАУ).
В 50% случаев у пациентов, получавших более интенсивную терапию, риск сердечно-сосудистых событий (СССоб), нефропатий и ретинопатий снизился на > 50%. При наличии протеинурии следует использовать ИАПФ и/или БРА. Желательно назначение диуретиков и дигидропиридиновых антагонистов кальция длительного действия.
з) Ошибки лечения гипертензии и импотенции. АГ часто сопровождается эректильной дисфункцией, особенно у пациентов с СД. Проблема может быть усугублена диуретической терапией, даже если дозы диуретика небольшие. К счастью, ингибиторы 5-фосфодиэстеразы часто восстанавливают эректильную функцию даже при использовании АГП. Небольшая вероятность возникновения нежелательных явлений — это лучше, чем полностью отказаться от АГТ (за исключением нитратов).
и) Ошибки лечения гипертензии и сердечной недостаточности. У лиц с АГ, имеющих СН с систолической дисфункцией, СВ может снизиться в зависимости от уровня снижения АД независимо от степени АГ. Часто ДАД повышается за счет интенсивной вазоконстрикции, в то время как САД падает в результате снижения ударного объема. Понижение АД может само по себе улучшить состояние сердца. Назначение ИАПФ, БРА, блокаторов альдостерона и β-АБ приводит к разгрузке сердца, что, в свою очередь, снижает заболеваемость и смертность при длительном лечении пациентов с СН.
ГЛЖ часто обнаруживают при ЭхоКГ даже у пациентов с умеренной АГ. Было показано, что все АГП, за исключением прямых вазодилататоров, приводят к регрессии ГЛЖ, но этот процесс может продолжаться в течение 5 лет терапии.
к) Ошибки лечения гипертензии и ИБС. Сочетание АГ с ИБС делает АГТ еще более важной, т.к. снижение уровня АД может улучшать состояние коронарных сосудов. β-АБ и антагонисты кальция частично помогают при болях и аритмиях, связанных со стенокардией, но необходима осторожность при назначении этих препаратов, чтобы избежать снижения коронарной перфузии, которая, возможно, отвечает за точку J, что было отмечено в некоторых исследованиях.
Гиперактивация СНС часто приводит к повышению АД и сопровождается сильной болью в начальных фазах острого ИМ. АГП, которые не снижают СВ, следует назначать очень осторожно в постинфарктном периоде, тогда как β-АБ и ИАПФ назначают на длительное время и они имеют долгосрочный эффект.
л) Ошибки лечения гипертензии и инсульта. АГ чаще осложняется мозговым инсультом (МИ), чем ИМ, особенно в пожилом возрасте. Снижение повышенного АД является больше профилактикой для МИ, чем для ишемии миокарда. Однако, когда происходит МИ и АД повышено (а так обычно и бывает), вопрос снижения АД остается открытым, т.к. снижение АД может привести к церебральной ишемии в связи со снижением перфузии мозга. В острый период МИ АД необходимо снижать парентеральными препаратами короткого действия, чтобы была возможность их немедленно отменить при резком падении АД.
При резком повышении АД трансдермальный нитроглицерин может безопасно понизить АД и улучшить мозговой кровоток. После МИ снижение АД до оптимальных цифр определенно снижает риск повторного МИ.
- Возврат в раздел сайта "кардиология"
Оглавление темы "Лекарства для лечения артериальной гипертензии":- Общий алгоритм лечения артериальной гипертензии
- Мочегонные для снижения артериального давления
- Побочные эффекты мочегонных (диуретиков)
- Адреноблокаторы для снижения артериального давления
- Побочные эффекты адреноблокаторов
- Вазодилататоры в лечении артериальной гипертензии
- Антагонисты кальция в лечении артериальной гипертензии
- Ингибиторы АПФ в лечении артериальной гипертензии
- Блокаторы ангиотензиновых рецепторов в лечении артериальной гипертензии
- Причины неэффективности лечения артериальной гипертензии. На что обратить внимание?
