Плюсы и минусы первичного стентирования (чрескожного коронарного вмешательства, ЧКВ) при инфаркте миокарда
В лечении острого инфаркта миокарда (ОИМ) главной целью является восстановление кровотока в инфаркт-связанной коронарной артерии (КА), что подтверждается научными и клиническими данными.
Скоординированная региональная стратегия оказания помощи при инфаркте миокарда (ИМ) может значительно сократить время до начала лечения. Сортировка больных и включение в оказание помощи специалистов по проведению реперфузии должны начинаться при первом медицинском контакте с больным. Перенос момента записи ЭКГ и ее расшифровки из ОНП на догоспитальный этап (т.е. в машине НМП) может заметно уменьшить временной период «дверь-баллон».
Тактика, включающая и интервенционную, и фармакологическую реперфузию на догоспитальном этапе, может быть успешной в некоторых населенных пунктах. Однако простой алгоритм селективной реперфузии может осложнятся рядом обстоятельств, связанных с пациентом или с местными техническими ресурсами. В регистре NRMI-4 большая госпитальная специализация с первичным ЧКВ ассоциируется с более коротким временным периодом «дверь-баллон» и более низкой смертностью.
Похоже, что только первичное ЧКВ улучшит клинические исходы.
В медицинском учреждении проведение первичной интервенционной стратегии нуждается в мультидисциплинарном подходе. По прибытии в госпиталь оценку больного следует проводить быстро и в полном объеме, используя точные протоколы и эффективное взаимодействие персонала, чтобы обеспечить быстрое поступление пациента в отделение катетеризации.
При оценке коморбидных состояний нужно сосредоточиться на болезнях сосудов, аллергии, ФР антикоагуляции, функции почек, возможной беременности и функциональном статусе. Лечение ИМ следует начинать быстро (включая аспирин, гепарин и β-АБ или нитраты при показаниях). Нет ни одного рандомизированного исследования по оценке [3-АБ, вводимых в/в пациентам с первичным ЧКВ. Наблюдательные исследования показывают, что β-АБ при первичном ЧКВ могут уменьшать риск желудочковой тахикардии, фибрилляции желудочков во время процедуры и показатели смертности.
Необходима осторожность при в/в введении β-АБ пациентам с критическим гемодинамическим статусом из-за риска кардиогенного шока, что было показано в большом исследовании COMMIT (Clopidogrel and Metoprolol in Myocardial Infarction Trial) (n = 45 852).
После катетеризации нужно обеспечить оказание дальнейшей интенсивной медицинской помощи. Соответствующие протоколы предусматривают специализированную помощь, но возможны различные осложнения. В большинстве случаев первичное ЧКВ — более сложное вмешательство, чем плановое, поэтому лицо, проводящее процедуру, должно обладать достаточными профессиональными знаниями об ОИМ.
Гепарин остается стандартным антитромбиновым агентом, используемым при первичном ЧКВ, но продолжаются исследования по оценке бивалирудина. В недавно закончившемся исследовании OASIS-6 (Organization to Assess Strategies for Ischemic Syndromes) использование при первичном ЧКВ ингибитора фактора Ха фонда-паринукса привело к большей частоте тромбозов катетера.
Подготовка обоих бедренных доступов — простая превентивная процедура. При ангиографии внимание должно быть обращено на наличие коллатерального кровотока, чтобы была возможность провести вмешательство в инфаркт-связанной коронарной артерии (КА). Ангиографию артерии можно выполнить с помощью проводникового катетера, но следует соблюдать осторожность при проведении проводника в главном сосуде при наличии его окклюзии. Если расположение проводника не приводит к реперфузии и адекватной визуализации, следует использовать баллонный катетер соответствующего размера.
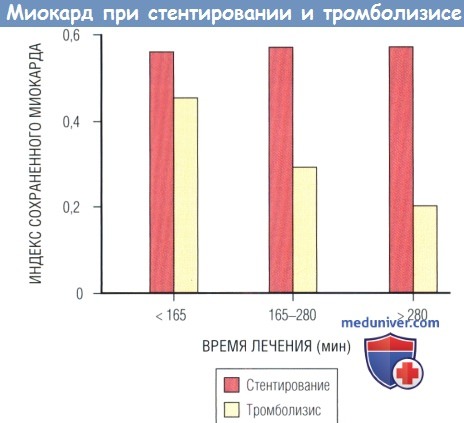
Было отмечено уменьшение индекса сохраненного миокарда в зависимости от времени в группе ТЛТ (р = 0,03), но не в группе стентирования (р = 0,59).
Нужно обратить внимание на возникновение преходящих реперфузионных аритмий и гипотонии. При адекватной визуализации можно использовать прямое стентирование, если нет бифуркационного поражения или выраженной кальцификации. Небольшое рандомизированное исследование (n = 206) показало, что прямое стентирование в сравнении с баллонной предилатацией приводит к более быстрому снижению сегмента ST. Бифуркационные повреждения — это проблема при проведении первичного ЧКВ. В недавнем исследовании 276 пациентов боковые ветви часто перекрывались стентом, который был установлен в основном сосуде (29%).
Острая окклюзия боковых ветвей возникала в 12,5% случаев. Бифуркационное стентирование при ОИМ является существенным ФР тромбоза стента.
Серьезными ограничениями реперфузионной терапии остаются дистальная эмболизация и ухудшение перфузии миокарда. Рутинное применение тромбэктомии или устройств дистальной защиты пока себя не оправдало. Селективному применению таких устройств могут помочь ряд признаков, выявляемых с помощью ангиографии или ВСУЗИ. Если дистальная эмболизация или феномен no reflow возникает во время вмешательства, для улучшения перфузии миокарда используют внутрикоронарное введение вазодилататоров. В недавнем сравнительно небольшом (n = 40) исследовании внутрикоронарное введение нитропруссида привело к лучшей реперфузии, выявляемой ангиографически, по сравнению с аденозином или верапамилом.
В некоторых ситуациях возникновение феномена no reflow может привести к серьезному ухудшению гемодинамики. Для улучшения кровотока у пациентов с рефрактерным феноменом no reflow использовали внутрикоронарное введение норадреналина, что может служить адекватным подходом к лечению пациентов с гипотензией. Эти вещества действуют преимущественно в дистальных отделах эпикардиальных сосудов.
Многососудистое поражение встречается у 40-65% пациентов с ОИМ. Множественные комплексные коронарные нарушения, такие как тромб, изъязвление, нерегулярный или нарушенный кровоток, были выявлены у 40% пациентов с ОИМ и могут быть отражением системного процесса с наличием большого количества уязвимых АБ. Наличие множественных сложных АБ связано с большим количеством повторных ишемических событий.
Обычный подход к пациенту с ИМ и многососудистым поражением включает экстренную хирургию, ангиопластику, отсроченную хирургию или неинвазивную оценку после реперфузии. Современные методы ангиопластики позволяют проводить многососудистую реваскуляризацию во время первичной процедуры. Однако в современных руководствах АСС/AHA рекомендуется избегать вмешательств на артерии, не связанной с ИМ и не влияющей на состояние гемодинамики. Рандомизированных исследований по оценке ЧКВ при ОИМ с многососудистым поражением проведено недостаточно.
В серии первичных ЧКВ у 820 пациентов при многососудистом поражении было больше крупных неблагоприятных СССоб в течение 1 года (31% vs 13%, р < 0,001) и более высокая смертность (12% vs 3,2%, р < 0,001).
ЧКВ при многососудистом поражении (n = 152), выполненное как первичное вмешательство (n = 26) или позднее, было связано с большим числом реинфарктов (13% vs 2,8%, р < 0,001) и крупных сердечно-сосудистых событий (СССоб) (40% vs 28%, р = 0,006) по сравнению с первичным ЧКВ, проведенным на инфаркт-связанной КА. В клинике Мауо оценили результаты лечения в течение 7 дней пациентов с многососудистым поражением при ИМ↑ST или ИМ↓ST, подвергшихся ЧКВ. Несмотря на более высокую распространенность прогностически неблагоприятных индикаторов ЧКВ при многососудистом поражении, у пациентов с ЧКВ только инфаркт-связанной КА были такие же однолетняя выживаемость и временной промежуток без ИМ или показатель РСМ.
Таким образом, противоречия относительно подхода к пациенту с многососудистым поражением сохраняются и необходимо провести больше исследований в этом направлении.
Преимущества быстрой реперфузии особенно наглядны при кардиогенном шоке. При клинических подозрениях на механические осложнения при ИМ следует оценить гемодинамику, провести вентрикулографию или ЭхоКГ. Внутриаортальная контрпульсация — существенный компонент лечения кардиогенного шока, и она должна быть проведена до ЧКВ или во время вмешательства. Члены интервенционной команды должны постоянно отслеживать результаты исследований и изменять подходы к лечению на основании новых данных в такой динамичной области, как реперфузионная терапия.
Почти 30 лет доказательной медицины проверили достоинства стратегии первичной интервенционной реперфузии. Возможно, самая существенная польза в будущем будет от внедрения логистики, что позволит быстро провести первичное ЧКВ большему количеству пациентов. Технические улучшения могут облегчить применение ЧКВ у пациентов с «трудной» анатомией или с ФР микрососудистой дисфункции. Дальнейшее развитие технологии стентов позволит увеличить безопасность и сократить длительность процедуры. Исследования фармакологических и механических методов сохранения КМЦ помогут увеличить объем спасенного миокарда, а модификация методов регенерации миокарда также подает большие надежды.
- Читать "Показания для первичного стентирования с фибринолизом при инфаркте миокарда"
Оглавление темы "Инфаркт миокарда и нестабильная стенокардия.":- Клеточные технологии при инфаркте миокарда
- Сочетание стентирования и тромболитической терапии при инфаркте миокарда
- Плюсы и минусы первичного стентирования при инфаркте миокарда
- Показания для первичного стентирования с фибринолизом при инфаркте миокарда
- Показания для стентирования после фибринолиза при инфаркте миокарда
- Показания для позднего стентирования при инфаркте миокарда после госпитализации
- Требования к врачу, отделению для стентирования (чрескожного коронарного вмешательства, ЧКВ)
- Определение и классификация нестабильной стенокардии по Браунвальду
- Патогенез нестабильной стенокардии
- Клиника и ЭКГ при нестабильной стенокардии
