Течение и прогноз гипертрофической кардиомиопатии (ГКМП)
Гипертрофическая кардиомиопатия (ГКМП) — это специфическое сердечно-сосудистое заболевание (ССЗ), которое может проявиться клинически в любой период жизни (от рождения до > 90 лет). Пациенты в младенчестве и в старости имеют одинаковые генетические дефекты и процессы, лежащие в основе болезни, но не всегда — идентичные клинические проявления. За последние 10 лет врачи стали лучше понимать клиническое течение ГКМП в целом.
В популяции пациентов, характерной для населения в целом, без учета отбираемых для лечения в высокоспециализированных медицинских центрах (что более репрезентативно в плане истинного уровня заболеваемости), общая смертность, связанная с ГКМП, составляет 1% в год, но несколько выше среди детей (2% в год). Уровень смертности от 3 до 6% в год, полученный при изучении контингента, тщательно отобранного для лечения в крупных центрах специализированной помощи, был смещен в сторону пациентов высокого риска и не отражает современную популяцию.
Клиническое течение ГКМП, как правило, разнообразно. Пациент может длительное время оставаться стабильным, а до 25% пациентов, госпитализированных с ГКМП, возвращаются к нормальной жизни с минимальными потерями трудоспособности или без них, а также без необходимости серьезных терапевтических вмешательств. ГКМП среди взрослых людей (особенно старше 50 лет) не увеличивает показатели общей смертности сверх ожидаемых для населения в целом, тем самым свидетельствуя об обоснованной уверенности относительно прогноза для многих пациентов.
Однако высокий риск серьезных осложнений и ранней смерти присущ популяции пациентов с ГКМП. Заболевание у многих пациентов имеет специфическое патологическое течение с такими клиническими событиями, которые в конечном счете определяют стратегию лечения. Этими событиями могут быть:
(1) прогрессирование симптомов СН с одышкой на выдохе и функциональными ограничениями (часто сопровождаются болью в груди) при сохранной систолической функции ЛЖ;
(2) нарастание СН (терминальная фаза), характеризующейся систолической дисфункцией и ремоделированием ЛЖ;
(3) такие осложнения ФП, как эмболический инсульт и СН;
(4) ранняя неожидаемая внезапная смерть (ВС( (наиболее часто у подростков и молодых людей). Однако прогнозировать клиническое течение и исход для каждого пациента с ГКМП сложно из-за выраженных различий клинических проявлений болезни и длительного периода потенциального риска у молодых пациентов.
а) Сердечная недостаточность при гипертрофической кардиомиопатии (ГКМП). При ГКМП часто встречается определенная степень СН, но развитие тяжелых функциональных ограничений (III или IV ФК NYHA) не характерно (только у 10-15% всей популяции пациентов). Главными факторами, определяющими развитие СН при сохранной систолической функции ЛЖ, вероятно, являются обструкция ВОЛЖ и ФП, а в некоторых случаях — диастолическая дисфункция.
Предикторами долгосрочного исхода и смерти от СН являются выраженное увеличение размеров ЛП (поперечный размер > 50 мм) и микрососудистая дисфункция, выявляемая с помощью ПЭТ. В противоположность риску внезапной смерти при ГКМП, находящемуся в линейной зависимости от степени ГЛЖ, увеличение толщины стенки ЛЖ не ассоциируется с развитием тяжелой СН. Для первой декады жизни неблагоприятные кардиальные события не характерны, у младенцев и детей раннего возраста ГКМП редко бывает причиной тяжелой СН, но если наблюдается именно такая клиническая картина, прогноз неблагоприятный.
У 3% пациентов ГКМП манифестирует уже в терминальной стадии болезни в виде характерной систолической дисфункции с ФВ < 50%, при которой прогрессирующая СН (и часто ФП) сочетается с различными видами ремоделирования ЛЖ, чаще всего — с истончением стенок и/или дилатацией полости. Клиническое течение в подобном случае непредсказуемо, и частота развития рефрактерной СН, появления необходимости в трансплантации сердца и наступления ВС существенна (11% в год). Наиболее достоверный маркер риска развития терминальной стадии — семейный анамнез таких состояний.
в) Стратификация риска и внезапная сердечная смерть. Внезапная сердечная смерть (ВСС) при ГКМП может произойти в любом возрасте, но чаще в подростковом и юношеском (до 30-35 лет). Причиной ВСС являются аритмии, а именно первичные ЖТ или ФЖ, преимущественно в ранние утренние часы. Часто ВСС — первое клиническое проявление у бессимптомных пациентов, у многих из которых диагноз ГКМП не был установлен в течение жизни. Большинство внезапно умерших находились в покое или проявляли умеренную физическую активность, но часто такие события связаны с выраженными нагрузками.
Гипертрофическая кардиомиопатия (ГКМП) — наиболее частая причина внезапной сердечной смерти (ВСС) у молодых людей, включая спортсменов на соревнованиях, поэтому в стандартных ограничительных рекомендациях указано на необходимость отстранения молодых спортсменов с ГКМП от интенсивных нагрузок на соревнованиях, чтобы уменьшить риск ВС. Это заключение основано на рекомендациях, принятых на 36-й Конференции в Бетесде. В настоящее время наибольший риск ВС имеют пациенты с одним из следующих клинических маркеров:
(1) остановка сердца в анамнезе или стойкая ЖТ (для вторичной профилактики);
(2) одна или несколько преждевременных смертей, связанных с ГКМП, особенно внезапных и многократных, в семейном анамнезе (для первичной профилактики);
(3) синкопе, особенно у молодых и в связи с нагрузкой;
(4) гипотензивная или слабо выраженная реакция АД на физическую нагрузку;
(5) многократная, повторная (или длительная) неустойчивая ЖТ, выявленная при холтеровском мониторовании;
(6) массивная ГЛЖ (толщина стенки > 30 мм), наиболее характерная для молодых пациентов.
Умеренная степень ГЛЖ обычно ассоциируется с низким или незначительным риском ВСС или прогрессирования болезни.
В других подгруппах пациенты высокого риска также имеют широкий спектр проявлений ГКМП, включая верхушечную аневризму ЛЖ вследствие регионарного миокардиосклероза и мономорфные ЖТ, терминальную фазу систолической дисфункции и трансмуральный инфаркт после чрескожной этаноловой септальной аблации (у некоторых пациентов). Хотя субаортальный градиент (> 30 мм рт. ст. в покое) является определяющим фактором развития СН и летального исхода, специфическая связь с ВСС слабая и недостаточная, чтобы рассматривать обструкцию в качестве первичного маркера риска ГКМП.
Пожилым пациентам обычно не проводят стратификацию риска, учитывая, что ВСС из-за ГКМП для их возрастной группы не характерна, а тот факт, что они дожили до своих лет без явных признаков болезни, сам по себе свидетельствует о низком риске. Однако используемый сейчас алгоритм стратификации риска неполный, и некоторые пациенты с ГКМП, не имеющие установленных для первичной профилактики критериев риска, все же подвержены риску внезапной сердечной смерти (ВСС).
Было высказано предположение, что определенные мутации, ответственные за ГКМП, могут служить прогностическими маркерами благоприятного или нежелательного исхода, включая ВСС. Например, ранние генотипические и фенотипические исследования выявили, что определенные мутации тяжелой цепи β-миозина и тропонина Т ассоциируются с повышенной частотой преждевременной смерти по сравнению с другими мутациями, включающими миозинсвязывающий С-белок или α-тропомиозин.
Недавно встал вопрос о прогностическом значении мутаций, вызывающих ГКМП, для стратификации риска и принятия клинических решений при ведении конкретного пациента. Прогноз в отношении взрослых пациентов — носителей генов в отсутствие ГЛЖ достаточно благоприятен. Нет оснований запрещать таким лицам заниматься активной деятельностью или ограничивать возможности трудоустройства.
Интрамуральный ход проксимального сегмента левой передней нисходящей артерии (ЛПНА) (например, наличие шунтирующих и туннельных КА) всегда считался ФР ВСС, но при ГКМП его значение не определено. К тому же роль обычного ЭФИ при программируемой стимуляции желудочков незначительна для разделения пациентов на группы высокого и низкого рисков.
Аритмии, вызываемые в лабораторных условиях, обычно считают неспецифичной физиологической реакцией на внешнюю стимуляцию желудочков, которая существенно зависит от интенсивности нагрузочного протокола. Электрофизиологический субстрат, изменяющийся при ГКМП в условиях аритмий re-entry, был исследован методом на основе экстрастимулов, что позволило оценить стимуляционную электрограмму, отражающую асинхронную отсроченную активацию и нарушение архитектоники миокарда при данном заболевании.
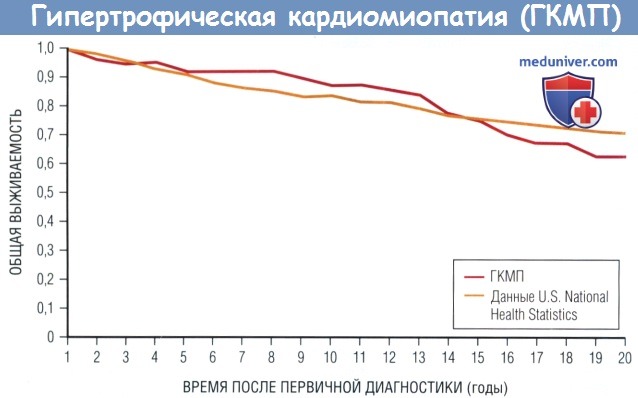
Общая смертность среди 234 пациентов с ГКМП (1% в год) существенно не отличается от ожидаемой в целом среди населения США после коррекции по возрасту,
полу и расовой принадлежности: среднее время наблюдения 8,1 года, смертность от ГКМП 1,2% в год, р = 0,22.
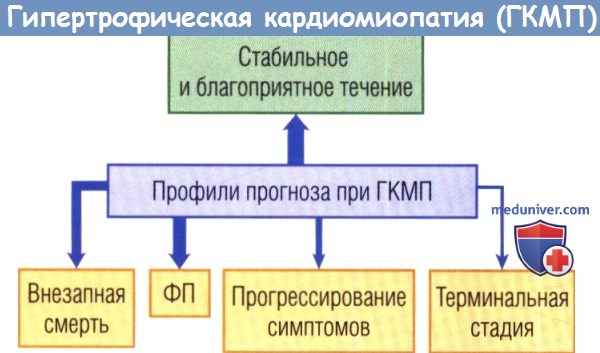
Толщина стрелок отражает частоту.
ФП — фибрилляция предсердий.
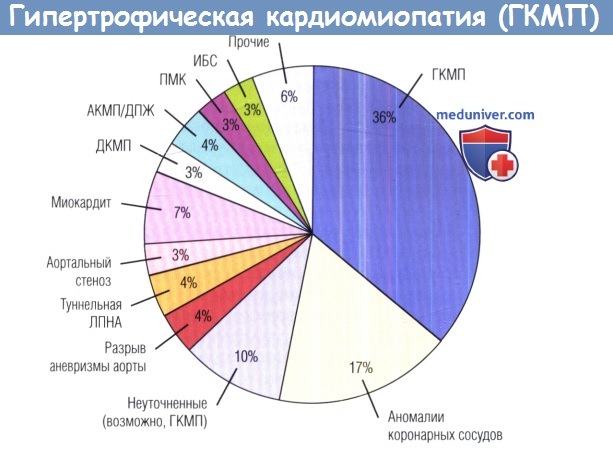
АКМП/ ДПЖ — аритмогенная кардиомиопатия/дисплазия правого желудочка; ДКМП — дилатационная кардиомиопатия;
ИБС — ишемическая болезнь сердца; ЛПНА — левая передняя нисходящая артерия; ПМК — пролапс митрального клапана.
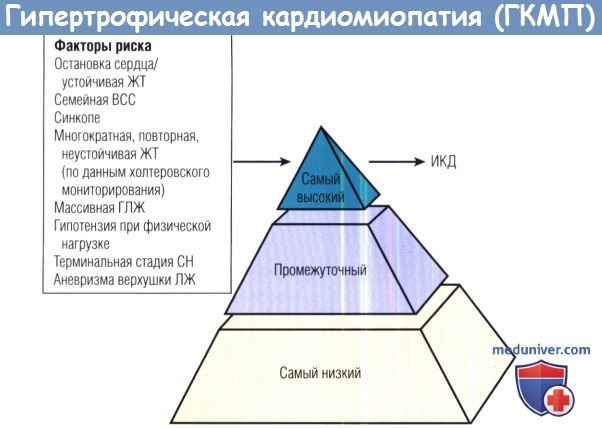
Один или несколько ФР, обосновывающих установку имплантируемого кардиовертера-дефибриллятора (ИКД) в целях первичной или вторичной профилактики.
ГЛЖ—гипертрофия левого желудочка; ЖТ—желудочковая тахикардия; ЛЖ — левый желудочек; СН — сердечная недостаточность.
- Читать "Методы лечения гипертрофической кардиомиопатии (ГКМП)"
Оглавление темы "Гипертрофическая кардиомиопатия (ГКМП).":- Гипертрофическая кардиомиопатия (ГКМП) - генетика, причины
- Морфология и гистология гипертрофической кардиомиопатии (ГКМП)
- Патофизиология гипертрофической кардиомиопатии (ГКМП)
- Клиника и диагностика гипертрофической кардиомиопатии (ГКМП)
- Течение и прогноз гипертрофической кардиомиопатии (ГКМП)
- Методы лечения гипертрофической кардиомиопатии (ГКМП)
- Эндокардит и беременность при гипертрофической кардиомиопатии (ГКМП)
