Синдром Eisenmenger - клиника, диагностика, лечение
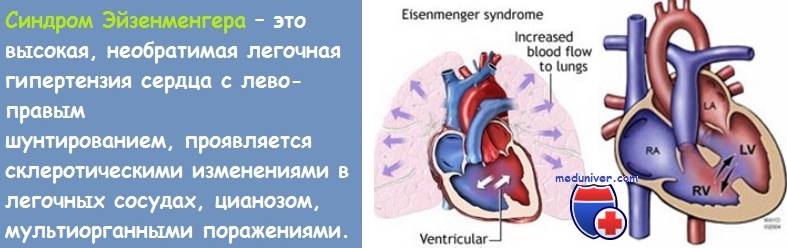
Синдром Eisenmenger — это обструктивное поражение сосудов легких, развивающееся в результате значительного шунтирования крови слева направо, при котором давление в ЛА достигает системного уровня и кровоток становится двунаправленным или направленным справа налево. Термин был предложен Paul Wood. Врожденными пороками, которые приводят к синдрому Eisenmenger, могут быть «простые» пороки, например ДМПП, ДМЖП и ОАП, а также более «сложные» нарушения, например АВ-дефект, общий артериальный ствол, аортолегочное окно и единственный желудочек. Высокое ЛСС обычно формируется еще в раннем детстве (к 2 годам, за исключением ДМПП), а иногда присутствует уже с момента рождения.
а) Естественное течение заболевания у неоперированных пациентов. Пациенты с пороками, обеспечивающими свободную коммуникацию между легочной и системной циркуляцией на уровне аорты или желудочков, обычно хорошо себя чувствуют в детстве, но постепенно во 2-й или 3-й декаде жизни становятся цианотичными. Снижение ТФН (одышка и утомляемость) пропорционально степени гипоксемии или цианоза.
При отсутствии осложнений эти больные обычно имеют очень хороший функциональный статус вплоть до 3-й декады жизни, а затем, как правило, начинается медленно прогрессирующее снижение физических возможностей. Большинство пациентов доживают до зрелого возраста, частота выживаемости в возрасте 15 и 25 лет составляет 77 и 42% соответственно.
ХСН у больных с синдромом Eisenmenger обычно возникает после 40 лет. Наиболее частыми причинами летального исхода являются внезапная смерть (ВС) (30%), ХСН (25%) и легочное кровотечение (15%). Остальные случаи связаны с беременностью, периоперационной смертностью при некардиохирургических вмешательствах и инфекционными причинами (абсцессами мозга и эндокардитом).
б) Клиника синдрома Эйзенменгера. У больных могут выявляться осложнения, связанные с цианозом, учащенное сердцебиение (у 50% пациентов, причем фибрилляция предсердий [ФП]/трепетание предсердий [ТП] — у 35%, желудочковая тахикардия [ЖТ] — у = 10%), кровохарканье (20%), тромбоэмболия легочной артерии (ТЭЛА), стенокардия, синкопе и эндокардит (по 10% каждый симптом) и ХСН. Кровохарканье обычно связано с кровотечением из бронхиальных сосудов или инфарктом легкого. Физикальный осмотр выявляет центральный цианоз и характерные утолщения концевых фаланг пальцев — симптом «барабанных палочек».
У больных с ОАП и синдромом Eisenmenger могут быть розовые ногтевые ложа чаще правой, чем левой, руки и цианоз и симптом «барабанных палочек» на обеих ногах, т.е. так называемый дифференцированный цианоз.
Это связано с тем, что венозная кровь шунтируется через артериальный проток в аорту дистальнее подключичных артерий. Яремное венозное давление (ЯВД) при синдроме Eisenmenger может быть нормальным или повышенным, с видимой v-волной при наличии трикуспидальной регургитации. Как правило, присутствуют признаки ЛГ — приподнимающий сердечный толчок, ощутимый и громкий легочный акцент II тона (Р2) и правожелудочковый IV тон (S4). У многих больных при аускультации слышны легочный щелчок изгнания и мягкий «скребущий» систолический шум изгнания, свойственный дилатации легочного ствола, а также высокочастотный диастолический шум пульмональной регургитации (Graham Steell). Периферические отеки отсутствуют до тех пор, пока не развивается правожелудочковая недостаточность.
в) Электрокардиография (ЭКГ). При электрокардиографии (ЭКГ) выявляются, как правило, заостренные зубцы Р, характеризующие перегрузку ПП, и признаки гипертрофии правого желудочка (ГПЖ) с отклонением электрической оси вправо. Возможны предсердные аритмии.
г) Рентгенография грудной клетки. Рентгенографическими признаками синдрома Eisenmenger являются расширенные центральные ЛA с конусообразными, быстро суживающимися периферическими сосудами легких. Может наблюдаться кальцификация ЛА, что свидетельствует о длительно существующей ЛГ. При синдроме Eisenmenger, который вызван ДМЖП или ОАП, кардиоторакальный индекс обычно в норме или слегка увеличен. При синдроме Eisenmenger, вызванном ДМПП, кардиоторакальпый индекс обычно увеличен вследствие дилатации ПП и ПЖ в сочетании с нормальными размерами аорты. При синдроме Eisenmenger, вызванном ОАП, возможна кальцификация протока.
д) Эхокардиография (ЭхоКГ). На ЭхоКГ хорошо визуализируются внутрисердечные дефекты и двунаправленные шунты. Возможно определить признаки ЛГ. ОАП при ЛГ виден не всегда. Оценка функции ПЖ имеет дополнительное прогностическое значение.
е) Катетеризация сердца. Катетеризация сердечных полостей не только дает возможность непосредственно измерить давление в ЛА и подтвердить выраженную ЛГ, но также позволяет оценить реактивность сосудов легких. Назначение препаратов, расширяющих ЛА, например кислорода, оксида азота, ПГ-I2 (эпопростенола), позволяет дифференцировать пациентов, которым хирургическое лечение противопоказано, и пациентов с обратимой ЛГ, у которых возможно достичь улучшения после оперативного вмешательства. Контрастные вещества могут вызвать гипотензию и усугубить цианоз, поэтому их следует использовать с осторожностью.
ж) Открытая биопсия легкого. Открытую биопсию легкого следует проводить только в тех случаях, когда по данным гемодинамического исследования обратимость ЛГ сомнительна. Для оценки тяжести изменений необходимо использовать классификацию Heath-Edwards.
з) Показания к операции при синдроме Эйзенменгера. Основным принципом ведения больных с синдромом Eisenmenger является устранение любых факторов, которые могут привести к дестабилизации тонко сбалансированных физиологических процессов. Как правило, рекомендуется неинвазивное лечение, хотя исследования ЛГ могут изменить этот принцип в будущем.
Основные вмешательства направлены на предупреждение осложнений (например, вакцинация против гриппа для уменьшения заболеваемости легочными инфекциями) или восстановление баланса физиологических параметров (например, препараты железа при железодефиците, антиаритмические препараты по поводу наджелудочковых аритмий, диуретики при правожелудочковой недостаточности).
Первый эпизод кровохарканья нужно рассматривать как показание к обследованию (рекомендуется постельный режим). Хотя подобные эпизоды обычно проходят самостоятельно, их следует расценить как потенциально жизнеугрожающие и найти причину, поддающуюся терапии. Если пациент находится в крайне тяжелом состоянии вследствие выраженной гипоксемии или ХСН, основным возможным вмешательством является трансплантация легких (в сочетании с коррекцией порока сердца) или трансплантация комплекса сердце-легкие, что дает несколько лучшие результаты. Это обычно выполняют лицам без противопоказаний с ожидаемой выживаемостью в течение 1 года < 50%. Такой подход чреват сложностями из-за непредсказуемости течения болезни и риска ВС.
Некардиохирургические вмешательства сопряжены с высокой смертностью, поэтому их выполняют только по абсолютным показаниям. Пациенты с синдромом Eisenmenger особенно чувствительны к изменениям гемодинамики, вызванным анестезией или хирургическим вмешательством.
Например, минимальное снижение системного сосудистого сопротивления может увеличить сброс крови справа налево и потенцировать сердечно-сосудистый коллапс. Следует использовать местную анестезию во всех случаях, когда это возможно.
Рекомендуется избегать длительного голодания и особенно дегидратации, проводить антибактериальную профилактику при наличии показаний, а также вести тщательный мониторинг гемодинамики при хирургическом вмешательстве. Выбор между общей или эпидуральной анестезией остается дискуссионным вопросом. Проводить анестезию должен опытный анестезиолог, имеющий опыт работы в кардиологии и знающий патофизиологию синдрома Eisenmenger.
Дополнительными рисками хирургического вмешательства могут быть избыточная кровопотеря, послеоперационные аритмии и тромбоз глубоких вен с парадоксальной эмболией. У больных с цианотическими пороками при проведении внутривенных (в/в) инфузий необходимо использовать воздушные фильтры или ловушки.
Рекомендуется ранняя госпитализация пациента, а для послеоперационного ведения оптимальным является отделение интенсивной терапии (ОИТ).
и) Кислород. Было продемонстрировано, что дополнительные ингаляции кислорода в ночное время не влияют на ТФН или выживаемость взрослых пациентов с синдромом Eisenmenger. Часто рекомендуются дополнительные ингаляции кислорода во время авиаперелетов, однако научного обоснования этой рекомендации нет.
к) Трансплантация. Трансплантацию легких можно выполнить в сочетании с коррекцией порока (пороков) сердца. Если коррекция порока сердца невозможна, в качестве альтернативы можно провести трансплантацию комплекса сердце-легкие. Годичная выживаемость взрослых больных после трансплантации легких с первичной коррекцией порока сердца составляет 55%, а после трансплантации комплекса сердце-легкие — 70%. Эти операции — единственная надежда для больных в терминальной стадии ВПС и с крайне низким качеством жизни с возможным скорым летальным исходом.
л) Лекарства при синдроме Эйзенменгера:
1. Простациклин. В литературе опубликованы результаты двух исследований длительной терапии простациклином пациентов с синдромом Eisenmenger. У 20 пациентов (из них 9 — с ДМПП, 7 — с ДМЖП, 4 — с ТМА, 3 — с ОАП, 3 — с частичным аномальным дренажом легочных вен и 1 — с аортолегочным окном) инфузии простациклина в течение длительного времени привели к улучшению гемодинамических параметров через 1 год лечения [34]. McLaughlin и соавт. наблюдали 33 пациентов с вторичными формами ЛГ, 7 из которых имели ВПС. У этих больных отмечено снижение среднего легочного давления на 18% через 1 год наблюдения.
2. Антагонисты рецепторов к эндотелину. Рандомизированные исследования применения неселективного антагониста рецепторов к эндотелину (бозентана) у пациентов с синдромом Eisenmenger продемонстрировали отсутствие снижения показателей пульсоксиме-трии. По сравнению с плацебо бозентан способствовал снижению ЛСС и давления в ЛА, а также улучшению показателей теста 6-минутной ходьбы и ФК. Эмпирическое исследование эффекта бозентана в дозе 125 мг 2 раза в день у 9 пациентов с синдромом Eisenmenger выявило улучшение ФК и увеличение сатурации кислородом в покое.
Силденафил (Виагра) в крупномасштабном двойном слепом плацебо-конгролируемом исследовании, назначенный в различных дозах 278 больным с симптоматической легочной артериальной гипертензией (ЛАГ) различной этиологии, улучшил результаты теста 6-минутной ходьбы и поддерживал их в течение 1 года исследования, повысил ФК и несколько улучшил показатели давления в ЛА и сердечный выброс. Другое рандомизированное двойное слепое плацебо-контролируемое перекрестное исследование меньшей группы пациентов дало схожие результаты.
м) Наблюдение за пациентами с синдромом Эйзенменгера. Крайне важным является обучение больных. Необходимо подчеркнуть значимость исключения приема безрецептурных препаратов, дегидратации, курения, нахождения на большой высоте и чрезмерных физических нагрузок. Первостепенное значение имеет предохранение от беременности. Рекомендуются ежегодные прививки против гриппа, профилактика эндокардита, а также тщательная гигиена кожи. Для выявления обратимых причин ухудшения состояния больным необходимо ежегодно выполнять полный клинический анализ крови, а также определять уровни мочевой кислоты, креатинина (Кр) и ферритина.
- Читать "Аритмия при врожденном пороке сердца (ВПС)"
Оглавление темы "Обследование при врожденном пороке сердца (ВПС).":- Цианоз при пороке сердца - последствия, лечение
- Легочная гипертензия при пороке сердца
- Синдром Eisenmenger - клиника, диагностика, лечение
- Аритмия при врожденном пороке сердца (ВПС)
- Инфекционный эндокардит при врожденном пороке сердца (ВПС)
- Причины боли в груди при врожденном пороке сердца (ВПС)
- Синдромы при врожденном пороке сердца (ВПС)
- Объективное обследование при врожденном пороке сердца (ВПС)
- ЭКГ при врожденном пороке сердца (ВПС)
- Рентгенография грудной клетки при врожденном пороке сердца (ВПС)
