Покрытие окна в лабиринте после фенестрации. Современная техника операции при отосклерозе
Большинство хирургов использует в качестве пластического лоскута для покрытия окна тимпано-меатальную мембрану, состоящую из шрапнеллевой части барабанной перепонки и кожи наружного слухового прохода. Некоторые хирурги предпочитают закрывать окно только свободно пересаженным лоскутом, причем пластическим материалом служит кожа области сосцевидного отростка или бедра.
Мы стараемся использовать лоскут только из кожи наружного слухового прохода, покрывая им (лоскутом) и окно, и трепанационную полость. Закрывать барабанной перепонкой окно обычно не удается; оно с успехом может быть закрыто кожей наружного слухового прохода.
Во избежание отслойки лоскута при первой перевязке на край его мы накладываем узкую резиновую ленту; на область окна — шарик из комка ваты, пропитанной вазелиновым маслом, обязательно прошитой шелковой нитью, которую выводим в наружный слуховой проход. Мы убедились, что тампонада ватным комком меньше травмирует лоскут. Поверх комка накладываем тампоны. Некоторые авторы (Добржанский) рекомендуют кожную рану не зашивать. Мы же накладываем на разрез 2—3 шва.
Критический разбор отдельных моментов операции все же не может дать полного представления о ходе фенестрации, принятой в настоящее время в пашей клинике. Поэтому считаем необходимым изложить ход операции в той последователности, которая нами выработана, что весьма важно для начинающего хирурга.
Местная анестезия (2% раствор новокаина+0,1 % раствор адреналина) производится по ходу будущего разреза впереди уха и в области planum mastoideum. Разрез кожи начинается у самого верхнего края хряща наружного слухового прохода, в месте прикрепления его к ушной раковине. Положение и размеры его можно определить по аналогии с циферблатом между 9 и 3 часами. На месте, соответствующем одному часу, делается добавочный разрез с направлением его в вырезку между козелком и завиткам. Здесь, как известно, проходит височная артерия, малые ветви которой обычно сильно кровоточат. Кровотечение следует останавливать наложением кровоостанавливающего зажима.
Для того чтобы края раны (верхний край будущего лоскута) были гладкие, мы рекомендуем сначала разрезать ткани не послойно, а сразу до кости.
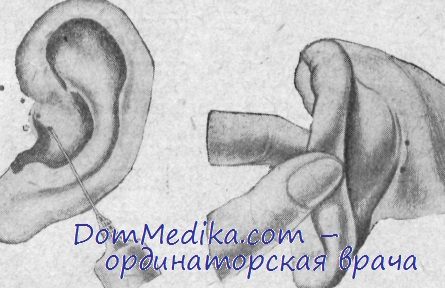
Дополнительный же разрез между козелком и завитком производим строго послойно, чтобы не нарушить целостности височной мышцы и тем самым не сузить операционного поля (выбухание мышцы из влагалища) и не вызвать кровотечения. Края раны разводим острыми крючками, чтобы можно было дополнительно надрезать и отслоить надкостницу под контролем зрения, после чего накладываем обычный ранорасширитель или лиру. В результате обнажается верхняя стенка наружного слухового прохода.
После этого необходимо произвести два дополнительных разреза передней и задней стенок наружного слухового прохода у концов первичного разреза, т. е. на уровне 9 и 3 часов. Эти разрезы проводим вдоль слухового прохода по направлению к барабанной перепонке, почти во всю длину его, и ими (разрезами) определяем боковые границы будущего пластического лоскута. Затем тонким распатором отслаиваем верхнюю часть лоскута примерно на 1 —1,5 см и тотчас же истончаем до собственно кожи. Таким образом, верхняя часть кожи наружного слухового прохода становится свободной.
После этого необходимо расширить костный отдел начальной части наружного слухового прохода путем снятия кости долотом. В результате этого наружный слуховой проход в костном отделе выпрямляется и становится возможной отслойка кожи в глубоких отделах его у барабанной перепонки. Затем весь лоскут отсепаровываем до барабанного кольца, прижимаем к нижней стенке наружного слухового прохода и покрываем ватой или марлей. Следует иметь в виду, что ближе к барабанной перепонке кожа наружного слухового прохода обычно резко истончена, атрофична и поэтому отслаивать ее нужно очень осторожно.
С целью расширения операционного поля и приближения к аттику тонкими стружками снимаем кость верхней стенки наружного слухового прохода. Боковыми границами, в пределах которых удаляется кость, являются примерно 10 и 2 часа. Если пневматизация височной кости хорошо выражена, долотом и молотком можно снять только кортикальный слой верхней стенки его; клетки, лежащие под ним, можно разрушать острой ложкой. Обнажать твердую мозговую оболочку не следует. Все неровности костной ткани сглаживаем ложкой и прямым долотом, чтобы в дальнейшем лоскут лег на ровные стенки кости. При вскрытии аттика он выявляется сначала в виде узкой щели, которую затем мы расширяем маленькой острой ложкой. Расстояние от передней стенки аттика до слуховых косточек равно 3—4 мм, что исключает их травму или смещение. Обнажаем тело наковальни, несколько кпереди головку молоточка с их хорошо видимым суставом а также край барабанного кольца, от которого барабанная перепонка отслоена пока еще не па всем протяжении. Очень нежными движениями отслаиваем барабанную перепонку от барабанного кольца по обе стороны от ривиниевой вырезки, а затем прямым долотом снимаем барабанное кольцо очень мелкими стружками.
Следует помнить, что кисть больных отосклерозом очень ломка и часто в области барабанного кольца неожиданно откалывается большими фрагментами, будучи еще прикрепленной к барабанной перепонке. Это необходимо учитывать потому, что кость, прикрепленную к барабанной перепонке, вопреки мнению Лемперта, отслаивать труднее и опаснее, так как всегда возможен разрыв перепонки. Па этом этапе операцию следует проводить медленно, так как торопливость грозит и полным отрывом барабанной перепонки от барабанного кольца. Когда костные осколки и мельчайшие стружки будут удалены, можно приступить к вычленению наковальни.
Глазным скальпелем производим разрез суставной сумки, после чего наковальню без труда извлекаем тонким хирургическим пинцетом.
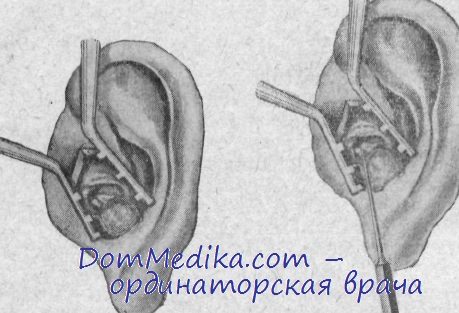
После ее удаления становится хорошо видной шейка и связки молоточка, барабанная струна и канал лицевого нерва. Головку молоточка можно резецировать ножница ми или петлей; при этом головка или выскакивает в момент ее иссечения, или остается в аттике,—тогда ее приходится извлекать пинцетом. В последнее время резекцию головки молоточка мы не ппоизводим. После этого осматриваем наружный полукружный канал и канал лицевого нерва, а также стремечко.
Обозримость стремечка не всегда бывает одинаковой. При желании проверить его неподвижность мы осторожно надавливаем на головку его тонким головчатым зондом и таким образом проверяем заращение овального окна.
Наружный полукружный канал очень хорошо вырисовывается в виде довольно массивного костного тяжа, по нижней стенке которого идет также хорошо видимый канал лицевого нерва шириной в 0,5 мм. К этому моменту нужно обеспечить абсолютный гемостаз, что достигается тушированием кровоточащих мест адреналином или прикладыванием кусочков фибриновой губии или пленки. Некоторые авторы рекомендуют производить электрокоагуляцию кровоточащих тканей. Мы избегаем ожога кости, так как может возникнуть реактивное воспаление и даже секвестрация кости в последующем. Таким образом, антрум мы не вскрываем. (Полость получается настолько малой, что может быть выстлана вся лоскутом. Окно накладываем на (полукружном канале, ближе к ампуле. Сначала режущим бором мы снимаем кость до появления синевато-серого слоя эндоста. Когда видает становится видным на протяжении 3—4,5 мм, разрушаем его бором или срезаем ножом по краям костного отверстия; бор должен вращаться по часовой стрелке. Под лупой, пользуясь маленькой петлей, укладываем края эндоста на костные края окна, причем добиваемся, чтобы величина окна была не меньше 3—4Х1,5 мм (опилки предварительно тщательно вымываем). Пластический лоскут предохраняем от костной пыли и опилок путем покрывания его тонким слоем ваты, пропитанной вазелиновым маслом или раствором адреналина.
Все хирурги рекомендуют этот этап проводить под лупой или микроскопом. Мы операцию производим в увеличительных очках и только окончательную проверку состояния окна проводим, пользуясь лупой. Тщательно смыв костную пыль с краев окна и кожного лоскута физиологическим раствором (обязательно температуры 37°!), покрываем окно лоскутом. Через полминуты лоскут поднимаем с целью проверки, не набралась ли в окне кровь. Если кровь все же просочилась, мы снова извлекаем ее промыванием или отсасыванием маленьким шариком гигроскопической ваты, смоченной (без избытка) в адреналине, затем окончательно закрываем окно пластическим лоскутом.
На лоскут накладываем кусочек ватной губки, пропитанной стерильным вазелиновым маслом. Чтобы удобнее извлечь маленький кусочек ваты или губки, мы прошиваем его шелковой нитью, концы которой выводим наружу. На этот своеобразный пелот накладываем короткие марлевые полоски — турунды. На операционную рану между завитком и козелком накладываем два шва и затем повязку.
После вскрытия полукружного капала обычно проверяем у больных слух. Следует отметить, что все больные, за исключением трех, на операционном столе слышали громкую разговорную речь не менее чем на расстоянии 5 м. Двое больных слышали речь на расстоянии 1—2,5 м; одна больная не слышала совсем. Слух на шепотную речь не проверяем, так как считаем обстановку для этого не подходящей (больные после общей анестезии утомлены, испытывают головокружение и пр.).
Оглавление темы "Операция фенестрации лабиринта при отосклерозе":- Повторные операции после фенестрации. Противопоказания к фенестрации при тугоухости
- Предоперационная подготовка к операции на ухе. Премедикация перед операцией по поводу тугоухости
- Инструменты для операции на ухе по поводу отосклероза
- Анестезия при фенестрации лабиринта. Обезболивание при операции по поводу тугоухости
- Доступ к лабиринту при ее фенестрации. Подготовка пластического лоскута
- Подход к полукружному каналу при фенестрации. Наложение окна в лабиринте
- Покрытие окна в лабиринте после фенестрации. Современная техника операции при отосклерозе
- Больной после операции на ухе. Послеоперационный период фенестрации лабиринта
- Трудности операции при отосклерозе. Повреждение кожного (пластического) лоскута
- Перфорация барабанной перепонки, повреждение лицевого нерва при операции на ухе
