Артериальная гипертензия причина атеросклероза и тромбоза - атеротромбоза
Повышенное артериальное давление часто рассматривают как безмолвный показатель сердечно-сосудистого риска (ССР), распространенность которого постоянно растет. По имеющимся оценкам, из 50 млн американцев с высоким АД около 30% лиц не знают о своем диагнозе и лишь 25% получают эффективное лечение.
Согласно результатам исследования National Health and Nutrition Examination Survey, 28,7% лиц имеют уровень АД > 140/90 мм рт. ст. или принимают антигипертензивные препараты (АГП), г.е. наблюдается увеличение почти на 4% по сравнению с данными аналогичного исследования, проведенного 10 лет назад.
Распространенность артериальной гипертензии (АГ) наиболее высока среди лиц с темным цветом кожи неиспанского происхождения (33,5%), повышается с возрастом (достигая 65% у лиц > 60 лет) и имеет тенденцию к более высоким цифрам среди женщин.
Несмотря на то что 68% участников обследования знали о том, что у них АГ, лишь 58% из них получали антигипертензивную терапию, и лишь в 31% случаев АГ удавалось контролировать. Таким образом, в отличие от гиперлипидемии (ГЛП), распространенность АГ возрастает, а охват лечением остается низким, что свидетельствует о необходимости проведения профилактических программ.
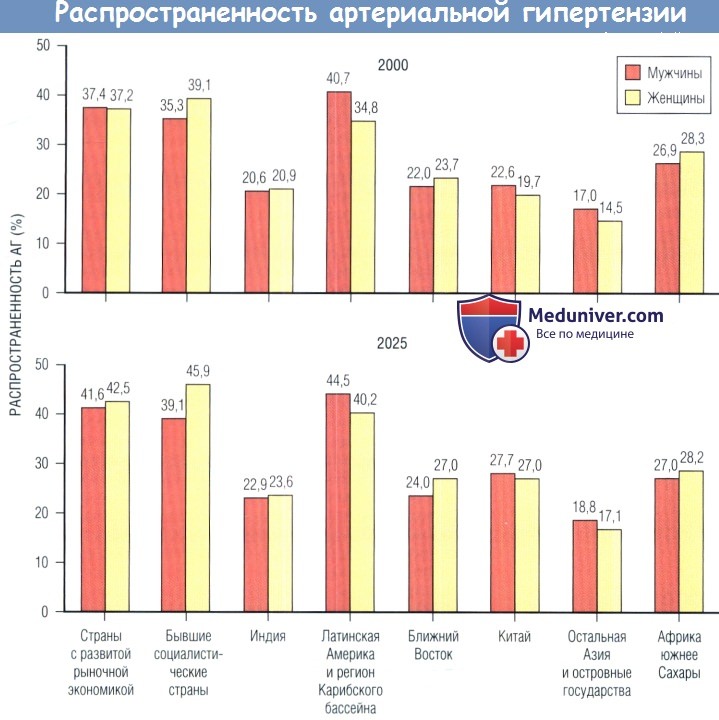
Еще более неблагоприятны указанные тенденции в Европе, где распространенность А Г превышает таковую в США и Канаде на 60%. Согласно результатам исследований, проведенных на выборках из 9 стран, средний уровень АД в европейских центрах составил 136/83 мм рт. ст., а в центрах США и Канады — 122/77 мм рт. ст.. По оценкам 2000 г. количество больных АГ в мире составляло 972 млн чел., из них 333 млн в экономически развитых и 639 млн в развивающихся странах; к 2025 г. общее число взрослых, страдающих АГ, как полагают, превысит 1,5 млрд чел..
Сложность оценки артериальной гипертензии (АГ) как фактора риска (ФР) отчасти связана с изменением определений риска и пониманием того, что систолическое артериальное давление (САД) и пульсовое артериальное давление (ПАД) могут иметь более существенное значение, чем диастолическое артериальное давление (ДАД).
Это сильно отличается от тех клинических представлений, которым нас учили десятилетиями. В настоящее время результаты большинства эпидемиологических исследований свидетельствуют о совместном вкладе САД и ДАД в величину ССГ; понимание этого существенно изменило стратегию определения риска. В частности, изолированная систолическая АГ не менее значима, чем уровень ДАД в прогнозировании исходов общей сердечно-сосудистой смерти и смерти от МИ. Лечение изолированной систолической АГ широко поддерживается, даже у пожилых пациентов.
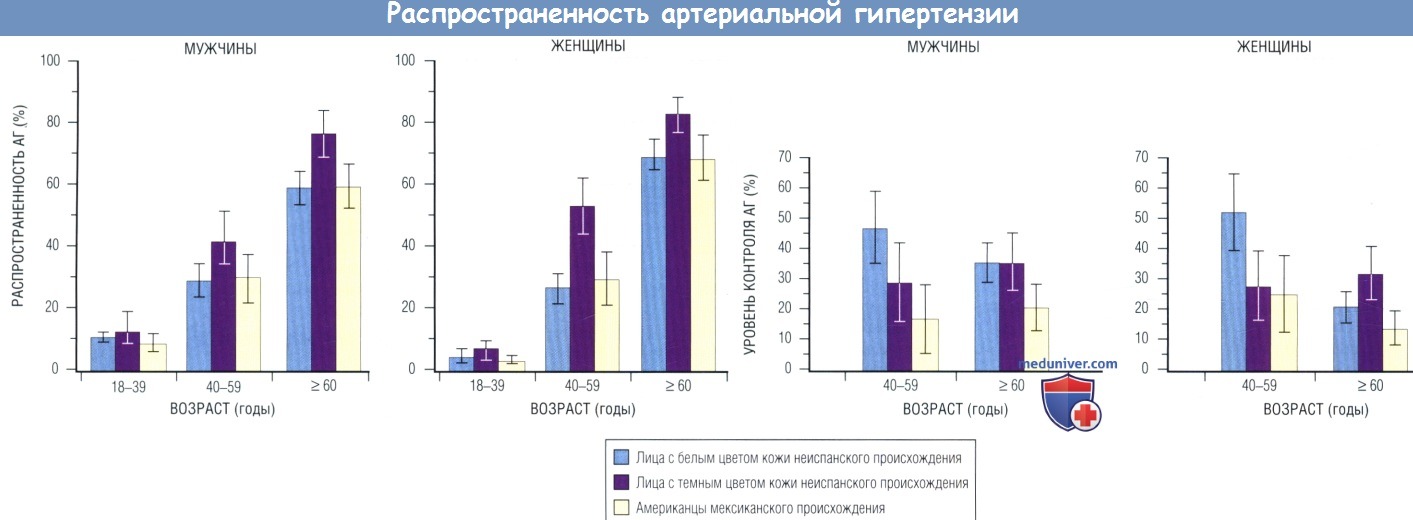
и уровень контроля АГ (внизу) в зависимости от возраста и этнической принадлежности среди мужчин и женщин.
Иными словами, изолированная АГ представляет собой самостоятельное патофизиологическое состояние, при котором повышенный уровень АД отражает сниженную эластичность артерий, не обязательно связанную с повышенным периферическим сопротивлением или увеличением среднего АД. По данным Framingham Heart Study, даже высокое нормальное АД (САД 130-139 мм рт. ст. и/или ДАД 85-89 мм рт. ст.) было сопряжено с двукратным увеличением риска развития сердечно-сосудистого заболевания (ССЗ) по сравнению с низким уровнем АД.
Пульсовое артериальное давление (ПАД), обычно отражающее жесткость сосудистой стенки, также служит предиктором развития первого и повторного ИМ. ПАД, определяемое как разница между САД и ДАД, похоже, позволяет независимо от других показателей прогнозировать развитие сердечно-сосудистых событий (СССоб), особенно сердечной недостаточности (СИ).
Эти данные подчеркивают важную роль эластичности и жесткости артерий в атерогенезе, а также в развитии гипертрофии левого желудочка (ГЛЖ). Данные амбулаторного суточного мониторирования АД могут служить более сильным прогностическим показателем ССЗ и смертности по сравнению с результатами офисных измерений. Амбулаторное суточное мониторирование АД имеет преимущества, которые позволяют классифицировать пациентов с «гипертензией белого халата» как лиц с нормальным АД, однако в одном исследовании была показана более сильная корреляция между амбулаторной изолированной АГ (в обстановке офисного измерения АД) и смерти от сердечно-сосудистого заболевания (ССЗ).
В исследованиях по оценке АД в домашних условиях были получены неоднозначные результаты. В когорте пожилых людей самоконтроль АД позволял точнее прогнозировать развитие сердечно-сосудистых событий, чем офисные измерения АД, но в другом исследовании было установлено, что ночная АГ, диагностируемая путем суточного мониторирования АД, ассоциировалась с повышенным риском хронической сердечной недостаточности (ХСН).
В противоположность этому в рандомизированных исследованиях при сравнении офисного и домашнего измерения АД самоконтроль пациента позволял идентифицировать лиц с «гипертензией белого халата», но существенно не улучшал общий контроль АГ и не изменял объективные показатели эластичности, например массы миокарда левого желудочка.
Значение этих меняющихся определений артериальной гипертензии (АГ) стало понятным в ходе интервенционных исследований, целью которых было лечение изолированной систолической АГ; практически во всех был получен положительный результат. Большинство обзорных данных и результатов рандомизированных исследований продолжают демонстрировать, что падение АД всего на 4-5 мм рт. ст. приводит к существенному, клинически значимому снижению риска МИ, сосудистой смерти, ХСН и общей коронарной смерти улиц среднего возраста, пожилых и в группе высокого риска, включая больных СД и ЗПА. АД также можно снизить за счет ограничения потребления соли и снижения массы тела.
Однако не у всех больных организм реагирует на подобные меры, и в отдаленном периоде нефармакологический контроль АГ часто оказывается безуспешным. В то же время относительно простая лекарственная терапия, например низкими дозами диуретиков, может улучшить показатели здоровья населения. Анализ результатов 42 клинических исследований с участием 192 тыс. пациентов показал, что по сравнению с плацебо применение диуретиков в низких дозах сопровождалось снижением смертности от ИБС на 21%, от ХСН — па 49%, от МИ — на 29%, сердечно-сосудистой смертности — на 19%.
Согласно данным этого метаанализа, комбинированная терапия часто оказывалась лучше монотерапии, однако ни один из АГП первой линии, включая -АБ, ИАПФ, блокаторы рецепторов ангиотензина (БРА) и антагонисты кальция, не оказывали более выраженный благоприятный эффект, чем низкие дозы диуретиков. В то же время комбинация низких доз препаратов была высокоэффективной в плане не только снижения АД, но и профилактики развития сосудистых событий. Анализ результатов 354 рандомизированных исследований показал, что применение нескольких препаратов в низких дозах позволяет снизить САД на 20 мм рт. ст. и ДАД на 11 мм рт. ст., что может привести к снижению риска развития МИ на 63% и ИБС на 46% соответственно.
В рекомендациях JNC-7 (Joint National Committee он Prevention, Detection, Evaluation and Treatment of High Blood Pressure) вновь подчеркивается необходимость контроля массы тела, приверженности диете DASH (Dietary Approaches to Stop Hypertension) с ограничением соли и увеличением потребления продуктов, богатых калием и кальцием, умеренного потребления алкоголя не более двух порций (drinks) в день и повышения ФА. Повышенное потребление фолата также может быть связано со снижением риска развития АГ, тогда как повышенный уровень альдостерона в физиологических пределах сопряжен с повышенным риском.
В рекомендациях JNC-7 предложена новая классификация АД, где нормальным уровнем для взрослых считается САД < 120 мм рт. ст. и ДАД < 80 мм рт. ст., а предгипертензия определяется как САД = 120-139 мм рт. ст. или ДАД = 80-89 мм рт. ст. Больным, относящим ся к последней категории, показана лекарственная терапия, если у них имеются такие сопутствующие заболевания, как СД, нарушения функции почек или диагностированное заболевание сосудов. В пользу такого подхода к лечению свидетельствуют результаты исследования TROPHY (Trial of Preventing Hypertension).
Однако отсутствуют исследования с конечными точками, в которых было бы показано, что начинать терапию лучше в стадии предгипертензии, чем после диагностики АГ. Таким образом, лекарственная терапия предназначена липам с АГ I степени (САД = 140— 159 мм рт. ст. или ДАД = 90-99 мм рт. ст.) и II степени (САД > 160 мм рт. ст. или ДАД > 100 мм рт. ст.). Лечение АГ подробно обсуждается в отдельных статьях на сайте - огромная просьба пользоваться формой поиска по сайту.
Тиазидные диуретики должны быть препаратами первой линии практически у всех больных, за исключением лиц с гипонатриемией и подагрой. Диуретики должны быть краеугольным камнем любой комбинации лекарственных препаратов. Этот подход представляется оправданным, несмотря на тот факт, что тиазидные диуретики могут оказывать умеренно выраженное нежелательное действие на ИР, фибринолиз и воспаление. Для того чтобы достичь целевого уровня АД в соответствии с рекомендациями JNC-7, большинству больных с выраженной АГ потребуется назначение > 2 препаратов.
При этом монотерапия БРА, похоже, приводит к снижению уровня вчСРБ, кроме того, эти препараты нейтрализуют любые негативные воздействия на СРБ, вызываемые тиазидными диуретиками. В ряде исследований было показано, что соблюдение рекомендаций, основанных на принципах доказательной медицины, сопровождается не только улучшением медицинской помощи, но и существенной экономией средств. В другом исследовании достижение адекватного контроля АД ассоциировалось со значительным благоприятным эффектом, независимо от типа препарата.
Согласно рекомендациям JNC-7, больным с хронической почечной недостаточностью (ХПН) при уровне креатинина (Кр) > 1,3 мг/дл у женщин и > 1,5 мг/дл у мужчин или скорости клубочковой фильтрации (СКФ) < 60 мл/м2 также показано снижение АД как с целью профилактики ССЗ, так и для замедления прогрессирования заболевания до терминальной стадии. Больные ожирением, МС и выраженным СД составляют группу высокого риска. Для таких больных целевой уровень АД должен находиться в оптимальном диапазоне < 120/80 мм рт. ст..
Несмотря на то что применение антигипертензивных препаратов (АГП), направленное на регрессию ГЛЖ и массы миокарда левого желудочка, позволяет предположить эффекты, независимые от уровня АД, клиническая значимость этих наблюдений остается неясной.
Учебное видео по классификации артериальной гипертензии
- Читать "Холестерин ЛПНП причина атеросклероза и тромбоза - атеротромбоза"
Оглавление темы "Факторы риска сердечно-сосудистых заболеваний":- Инфекционная теория развития атеросклероза
- Классификация факторов риска атеросклероза и тромбоза (атеротромбоза)
- Курение как причина атеросклероза и тромбоза (атеротромбоза)
- Артериальная гипертензия причина атеросклероза и тромбоза - атеротромбоза
- Холестерин ЛПНП причина атеросклероза и тромбоза - атеротромбоза
- ЛПВП как защита от атеросклероза и тромбоза - атеротромбоза
- Триглицериды причина атеросклероза и тромбоза - атеротромбоза
- Сахарный диабет причина атеросклероза и тромбоза - атеротромбоза
- Физические нагрузки как защита от атеросклероза и тромбоза - атеротромбоза
- Депрессия как причина сердечно-сосудистых заболеваний
