Рак (карцинома) наружных половых органов женщин
Карцинома вульвы — редкая злокачественная опухоль (частота в 8 раз ниже частоты рака шейки матки), составляющая = 3% всех злокачественных опухолей женских половых органов. В 65% случаев рак наружных половых органов наблюдается у женщин старше 60 лет. Самым частым гистологическим типом рака вульвы является плоскоклеточная карцинома. В зависимости от этиологии, патогенеза и гистологической картины плоскоклеточную карциному вульвы подразделяют на 2 большие группы: базалоидный и бородавчатый типы, связанные с инфицированием высокоонкогенными HPV (30% наблюдений), и ороговевающий плоскоклеточный тип, не связанный с HPV (70% наблюдений).
Инвазивные базалоидные и бородавчатые карциномы развиваются из предракового поражения, называемого классической интраэпителиальной неоплазией вульвы. Она включает поражения, которые ранее называли карциномой in situ или болезнью Боуэна. Классическая интраэпителиальная неоплазия вульвы характеризуется атипией ядер плоских клеток, многочисленными фигурами митоза и отсутствием созревания эпителиальных клеток.
Она аналогична плоскоклеточному интраэпителиальному поражению (SIL) шейки матки. Интраэпителиальная неоплазия вульвы чаще развивается у женщин репродуктивного возраста и имеет те же факторы риска, что и SIL шейки матки (например, молодой возраст при первом половом акте, многочисленные сексуальные партнеры, мужчина-партнер с большим количеством сексуальных партнеров), поскольку и SIL шейки матки, и классическая интраэпителиальная неоплазия вульвы вызваны HPV.
Интраэпителиальная неоплазия вульвы часто характеризуется мультицентрическим поражением вульвы, а 10-30% больных этим заболеванием также имеют HPV-ассоциированные поражения влагалища или шейки матки. В большинстве наблюдений классической интраэпителиальной неоплазии вульвы выявляют HPV 16-го типа. Также причиной заболевания может быть и другой высокоонкогенный тип HPV, например HPV 18-го или 31-го типа. Описана спонтанная регрессия поражений при интраэпителиальной неоплазии вульвы, обычно у молодых женщин. Риск прогрессирования в инвазивную карциному выше у женщин старше 45 лет или с иммуносупрессией.
Морфология. HPV-ассоциированная плоскоклеточная карцинома вульвы начинается как классическая интраэпителиальная неоплазия вульвы и проявляется в виде не связанных друг с другом белых (гиперкера-тотических), телесного цвета или пигментированных, слегка возвышающихся образований. При этом плоскоклеточная карцинома может иметь как экзофитный, так и эндофитный тип роста, часто с изъязвлениями.
При гистологическом исследовании базалоидная плоскоклеточная карцинома представляет собой инфильтративную опухоль с гнездами и тяжами мелких, плоских, тесно расположенных злокачественных клеток без признаков созревания, напоминающих незрелые клетки базального слоя нормального многослойного плоского эпителия. В опухоли могут определяться зоны центрального некроза.
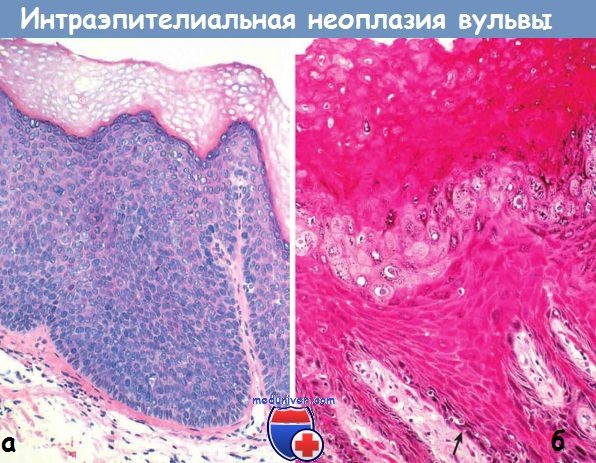
отсутствием созревания эпителиальных клеток, скученностью ядер и высокой митотической активностью.
(Б) Дифференцированная интраэпителиальная неоплазия вульвы (HPV-отрицательная) с признаками созревания поверхностных слоев эпителия,
гиперкератозом и атипией клеток базального слоя (стрелка).
Бородавчатая карцинома характеризуется экзофитной папиллярной структурой и выраженным койлоцитозом.
Не ассоциированная с HPV ороговевающая плоскоклеточная карцинома часто развивается у женщин с длительно существующим склерозирующим лихеном или плоскоклеточной гиперплазией. Средний возраст составляет 76 лет. Предраковым поражением является дифференцированная интраэпителиальная неоплазия вульвы, или простая интраэпителиальная неоплазия вульвы. Дифференцированная интраэпителиальная неоплазия вульвы характеризуется выраженной атипией базального слоя многослойного плоского эпителия с практически нормальным поверхностным созреванием и дифференцировкой эпителиальных клеток.
Причины дифференцированной интраэпителиальной неоплазии вульвы неизвестны, предполагается, что хроническое раздражение эпителия при склерозирующем лихене или плоскоклеточной гиперплазии может способствовать постепенной трансформации образования в злокачественное.
В настоящее время изучают предполагаемые молекулярные нарушения, приводящие к злокачественной трансформации при склерозирующем лихене, плоскоклеточной гиперплазии и дифференцированной интраэпителиальной неоплазии вульвы. Наличие специфического дисбаланса аллелей при склерозирующем лихене и плоскоклеточной гиперплазии поддерживают гипотезу, что оба этих состояния являются фактором риска развития злокачественных опухолей, несмотря на отсутствие морфологических признаков атипии. Описаны редкие сочетания склерозирующего лихена, дифференцированной интраэпителиальной неоплазии вульвы и плоскоклеточной карциномы с одинаковыми мутациями гена р53.
Однако в целом мутация гена р53 является редким событием в онкогенезе вульвы.
Морфология. Карцинома, ассоциированная со склерозирующим лихеном, плоскоклеточной гиперплазией и дифференцированной интраэпителиальной неоплазией вульвы, может развиваться в виде узелков на фоне воспаления вульвы. Неспецифические признаки рака могут в течение длительного времени ошибочно принимать за дерматит, экзематозный дерматит или лейкоплакию. Клинические проявления опухоли неспецифичны (локальный дискомфорт, зуд и экссудация вследствие присоединения вторичной инфекции), поэтому важно повторно обследовать женщин с воспалительными заболеваниями вульвы.
При гистологическом исследовании выявляется инфильтративная опухоль, представленная гнездами и «языками» атипичного многослойного плоского эпителия с хорошо выраженными центрально расположенными включениями кератина в виде «жемчужин».
Риск развития рака при интраэпителиальной неоплазии вульвы зависит главным образом от возраста пациентки, распространенности поражения и состояния иммунной системы. При инвазивном раке риск метастазов зависит от размера опухоли, глубины инвазии и наличия лимфососудистой инвазии. Первые метастазы появляются в паховых, тазовых, подвздошных и периаортальных лимфатических узлах. Позже возможны гематогенные метастазы в легкие, печень и другие внутренние органы. 5-летняя выживаемость в случае опухоли размером менее 2 см достигает 60-80% после оперативного лечения в объеме вульвэктомии и лимфаденэктомии, однако при крупных опухолях с метастазами в лимфатических узлах 5-летняя выживаемость составляет менее 10%.
Редкие формы плоскоклеточной карциномы — веррукозная карцинома, которая представляет собой грибовидную опухоль, напоминающую остроконечную кондилому, и базально-клеточная карцинома, идентичная таковой в коже. Ни одна из этих опухолей не ассоциирована с инфекцией HPV. Обе опухоли успешно удаляют хирургически, и они редко метастазируют.
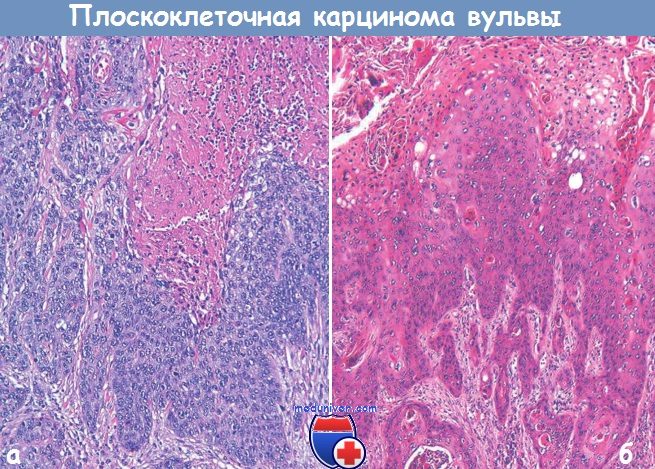
(Б) Бородавчатая плоскоклеточная карцинома вульвы (Неположительная).
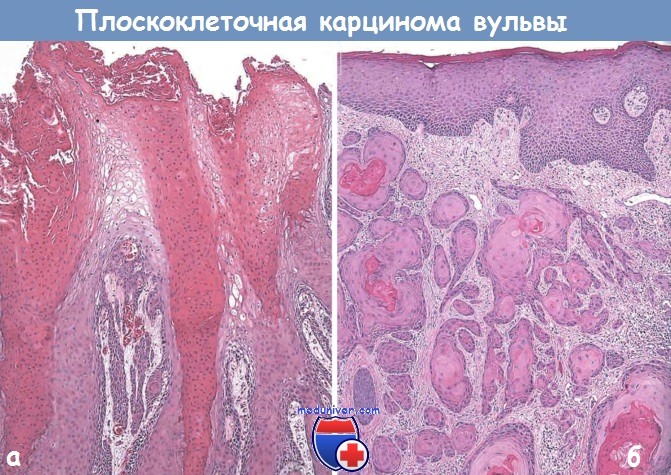
(Б) Веррукозная карцинома вульвы (HPV-отрицательная).
- Читать "Папиллярная гидраденома наружных половых органов (вульвы)"
Оглавление темы "Патология женских половых органов":- Рак (карцинома) наружных половых органов женщин
- Папиллярная гидраденома наружных половых органов (вульвы)
- Болезнь Педжета вульвы
- Меланома наружных половых органов (вульвы)
- Аномалии развития влагалища
- Предраковые поражения и опухоли влагалища
- Причины и механизмы воспаления шейки матки (цервицита)
- Причины и механизмы развития рака шейки матки
- Причины и механизмы развития цервикальной интраэпителиальной неоплазии
- Причины и механизмы развития карциномы шейки матки
