Диабетическая стопа. Причина и механизмы развития
Распространенность сахарного диабета (СД) за последи ие 30—50 лет приобрела yгрожающий характер. Поданным ВОЗ, число больных СД в мире к 2000 г. достигло 160 млн, а к 2012 г. возросло до 221 млн. Это позволяет предположить рост числа больных СД к 2025 г. до 300 млн человек. В России в 2000 г. зарегистрировано 8 млн больных СД, число которых к 2025 г. может вырасти до 12 млн. Особую тревогу вызывает «омоложение» болезни. В течение последних 15 лет заболеваемость среди людей в возрасте 30 лет увеличилась на 80%.
Опасность сахарного диабета (СД) обусловлена большим числом осложнений — по сути, проявлениями болезни в разные сроки ее существования. Наибольшую угрозу СД представляет для пациентов пожилого и старческого возраста, так как прогрессирование его ведет к выраженным сосудистым осложнениям на фоне уже существующих, как правило, нескольких заболеваний.
Основная причина развития сахарного диабета (СД) 2-го типа — снижение чувствительности периферическихтканей (мышечная, жировая, печень) кдействию эндогенного инсулина — инсулинрезистентность, которая обусловливает развитие абдоминального ожирения, дислипидемии, гипертонии и развернутой картины СД 2-го типа. Большое внимание в последние годы уделяют аутоиммунным факторам в развитии заболевания.
Пороговые значения гликемии, при которых повышен риск развития микро- и макрососудистых осложнений сахарного диабета (СД) 2-го типа: гликемия натощак более 6,5 ммоль/л и гликемия через 2 ч после еды более 8 ммоль/л.
Важная составляющая заболевания сахарного диабета (СД) 2-го типа — полиорганные проявления: нарушения функции мозга (невропатия, инсульт), различной выраженности ИБС, поражение сосудов сетчатки, почечная недостаточность. По данным отечественных и зарубежных исследователей, частота летальных исходов от сердечных и мозговых инфарктов достигает 60%.
Поражение сосудов нижних конечностей — один из ведущих симптомов заболевания. Термин «диабетическая стопа» впервые выделен как самостоятельная нозологическая единица в докладе исследовательской группы ВОЗ в Женеве. Международная группа экспертов дала определение термина. Синдром диабетической стопы (СДС) — патологическое состояние, которое возникает на фоне поражения периферических нервов, сосудов и костно-мышечной системы и проявляется трофическими изменениями тканей стопы, образованием язв, а также гнойными и некротическими процессами.
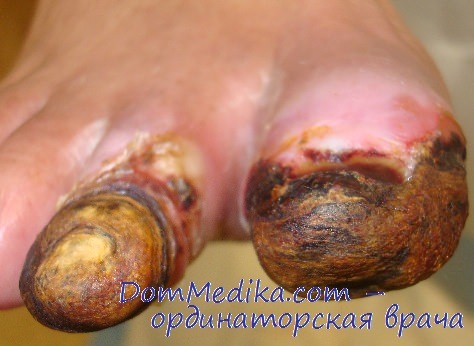
Основное патогенетическое звено СДС — изменения в мелких сосудах. Изменение их калибра и циркуляции крови приводит к дистрофическим изменениям тканей стопы, при этом угроза развития СДС возрастает до 80%. По поводу СДС выполняют до 70% всех ампутаций нижних конечностей, не связанных с травмой. Кроме того, через 1 год после первой операции выполняют контралатеральную ампутацию у 12% больных, через 5 лет частота их возрастает до 50%.
В основе патогенеза СДС лежат факторы развития сахарного диабета (СД) (по определению ВОЗ — обменного заболевания), которые проявляются метаболическими нарушениями нервной и сосудистой систем и сопровождаются изменениями органов и систем.
Уже при манифестации сахарного диабета (СД) симптомы невропатии определяют у 6% больных, а через 5 лет их выявляют уже у 15%, через 20 лет — у 60% больных.
Выделяют четыре основных механизма повреждения нервных клеток, волокон и нервных окончаний:
• нарушение метаболизма глюкозы в нервной ткани;
• повреждение мелких сосудов, питающих нервные стволы;
• гликозирование белков мембраны нервных клеток;
• ускоренное старение нервных клеток.
Функционально диабетическая невропатия проявляется нарушением возбуждения, в основном по афферентным нервным волокнам, а клинически — трофическими нарушениями, парестезиями и другими нарушениями чувствительности. Стопа деформируется и изменяется походка. Небольшая травма при ходьбе босиком, в плохо подобранной обуви и другие причины вызывают развитие хронической язвы. Наиболее частая ее причина при изменении конфигурации стопы и особенностях нагрузки на нее — образование мозолей с частыми кровоизлияниями в их основании.
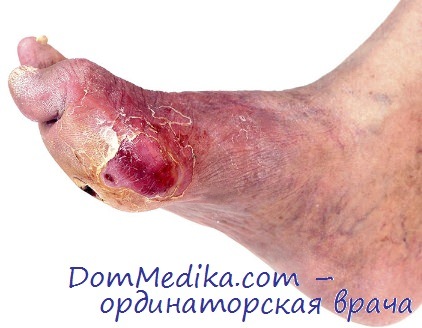
Остеоартропатия — по существу, проявление невропатии, которое характеризуется неинфицированными изменениями костной ткани — остеопороз, гиперостоз, остеолиз, патологические переломы и спонтанные вывихи.
Изменение конфигурации стопы наблюдают как с одной, так и с обеих сторон. Оно характеризуется увеличением ее поперечника, образованием поперечного и продольного плоскостопия, деформацией голеностопного сустава с его увеличением. Часто обнаруживают клювовидную и молотообразную деформацию пальцев, выступающие головки метатарзальных костей стопы.
Ангиопатия проявляется изменениями сосудов разного калибра:
• Микроангиопатия характеризуется прогрессивно нарастающим поражением капилляров всех органов и тканей. Микроскопическая картина поражения — утолщение базальной мембраны капилляров. Атеросклероз при СД носит диффузный характер.
• Макроангиопатия — атеросклероз при СД в среднем развивается на 10 лет раньше, чем такой же процесс в общей популяции, и в 10 раз чаще в аналогичном возрасте. Морфологически для СД наиболее характерен артериосклероз Менкеберга — кальциноз средней оболочки артерии. Изменения в артериолах не отличаются от таковых у гипертоников, но точка приложения — чаще почки и поджелудочная железа.
Снижение сопротивляемости к инфицированию органов и тканей приводит к воспалительному процессу в почках и мочевыводящих путях, туберкулезу и различным микозам, анаэробной и неклостридиальной инфекции, гангрене нижних конечностей.
Наиболее отвечает требованиям клиницистов классификация СДС, предложенная на I Международном симпозиуме по диабетической стопе, проходившем в Нидерландах в 1991 г., в которой учтены и этиология, и патогенез, и клиническая картина болезни. Согласно классификации экспертов ВОЗ, выделяют невропатическую инфицированную, ишемическую гангренозную и смешанную формы болезни.
- Ознакомтесь далее со статьей "Клиника диабетической стопы. Стадии"
Оглавление темы "Сосудистые поражения конечностей":- Острая артериальная недостаточность конечностей. Диагностика и лечение
- Тромбоз. Диагностика и лечение
- Эмболия и ТЭЛА. Диагностика и лечение
- Острая венозная недостаточность. Диагностика и лечение
- Флеботромбоз. Диагностика и лечение
- Острый тромбофлебит. Диагностика и лечение
- Хроническая венозная недостаточность (ХВН). Диагностика и лечение
- Расстройства лимфообращения конечностей. Диагностика и лечение
- Диабетическая стопа. Причина и механизмы развития
- Клиника диабетической стопы. Стадии
