Алгоритм анестезии при трансплантации печени - краткая схема
В настоящее время годичная выживаемость при ортотопической трансплантации печени составляет около 90%. Функция печени у пациентов, которым предстоит трансплантация, варьирует от нормальной (новообразования) до тяжелой печеночно-клеточной недостаточности с сопутствующей портальной гипертензией и полиорганной недостаточностью.
Анестезиологическое ведение пациента включает и поддержание гомеостаза на фоне физиологических расстройств, вызванных сосудистыми и метаболическими эффектами беспеченочной стадии операции, и умеренной или выраженной кровопотери.
А. Физиологические расстройства включают циркуляторные нарушения (повышение сердечного выброса, снижение системного сосудистого сопротивления), легочную дисфункцию (гипоксия, вызванная нарушением соотношения вентиляция и перфузии, гепатопульмональный синдром, плевральный выпот, респираторный дистресс-синдром взрослых), почечную недостаточность и электролитный дисбаланс, коагулопатию и нутритивные нарушения. Легочно-портальная гипертензия с давлением в легочной артерии более 35 мм рт. ст. и сопротивлением легочных сосудов более 250 дин/с /см-5 коррелирует с повышенным уровнем смертности.
Энцефалопатия и нарушение обмена глюкозы, приводящее к гипогликемии, происходит вследствие метаболических нарушений. Сопутствующая почечная недостаточность (преренальная, острый некроз канальцев, гепаторенальный синдром) приводят к нарушению водно-электролитного баланса. Снижение синтетической функции печени приводит к гипоальбуминемии с нарушением трофического статуса и коагулопатии в результате недостаточного синтеза факторов свертывания крови. Обследуйте пациента в поисках сопутствующих сердечных заболеваний (алкогольный цирроз и гемохроматоз). Толерантность к физической нагрузке является плохим показателем функции (хроническая усталость, асцит). Для оценки сердечной функции необходимо проведение ЭхоКГ с введением стресс-дозы добутамина.
При выявлении изменений может понадобится катетеризация сердца. Давление в легочной артерии можно определить при проведении ЭхоКГ. Попытайтесь скорректировать некоторые нарушения (например, дренируйте массивные плевральные выпоты). Убедитесь в наличии эритроцитарной массы, свежезамороженной плазмы (СЗП) и тромбоцитарной массы.
Б. В дополнении к стандартным методам мониторинга установите артериальный катетер (в лучевую или бедренную артерию) и катетер в легочную артерию. Установите один или два широкопростветных внутривенных катетера (8,5 F) или их эквиваленты в вены предплечья или яремную вену для проведения экстренных трансфузий. Если планируется чрескожное вено-венозное шунтирование, может возникнуть необходимость в еще одном широкопросветном катетере. Планируйте длительную анестезию, обращая особое внимание на укладку пациента, использование валиков в областях, наиболее подверженных образованию пролежней, и сведение к минимуму теплоотдачи (1—2 согревающих одеяла). Наличие в анамнезе ортотопической трансплантации печени или хирургического вмешательства на брюшной полости повышает риск кровотечения. Следует всегда иметь в распоряжении устройство для сбора и реинфузии собственной крови (селл-сейвер).
В. Для осуществления быстрой последовательной индукции применяйте стандартные анестетики и сукцинилхолин для облегчения интубации трахеи. Начните искусственную вентиляцию легких атмосферным воздухом или 100%-м O2 для поддержания нормокапнии. Для поддержания анестезии используйте фентанил (5—20 мкг/кг), изофлюран, бензодиазепины для достижения амнезии и миорелаксанты. Тщательно титруйте дозу анестетиков. Изменения объема распределения, связывания с белками, печеночного и почечного клиренса, а также быстрая кровопотеря влияют на фармакокинетику и фармакодинамику препаратов.
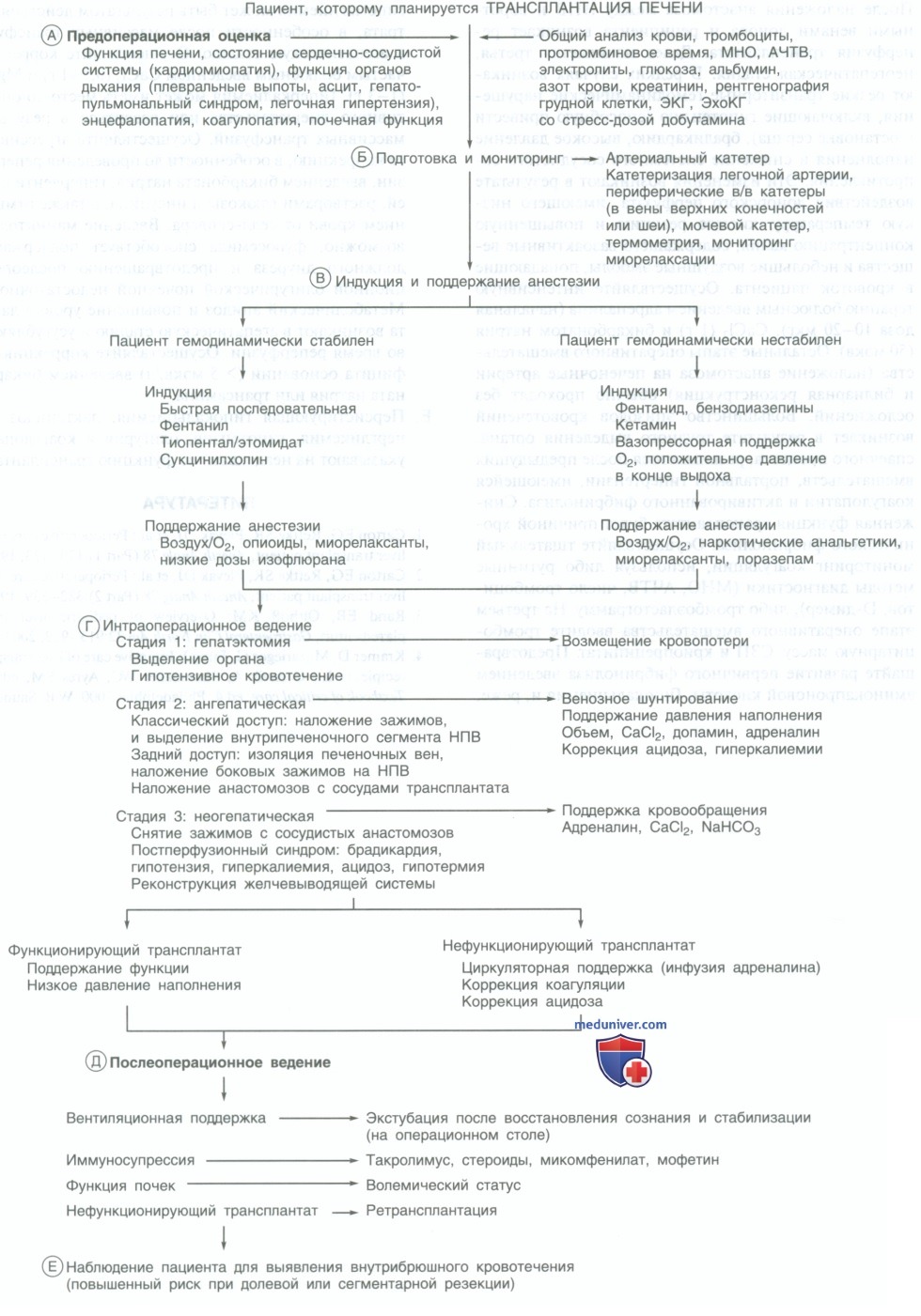
Г. На первой стадии оперативного вмешательства производится рассечение печеночных сосудов и связок. На второй, беспеченочной стадии — наложение зажимов на воротную вену, печеночную артерию и подпеченочный и надпеченочный сегмент нижней полой вены (НПВ). При классическом доступе печень удаляется с внутрипеченочным сегментом НПВ. Наложение зажимов на НПВ приводит к резкому снижению венозного возврата, сердечного выброса и системного АД. Компенсируйте эти изменения инфузией объем-замещающих растворов и вазопрессорами (допамин, адреналин). С целью проверки адекватности объемо-замещения можно провести пробу с наложением зажимов. Чрезмерные изменения могут быть предотвращены путем вено-венозного шунтирования у взрослых.
В бедренную и воротную вены осуществляется введение гепарина через предварительно установленные в них канюли. Кровь, выделяемая по дренажу, поступает в центрифужный насос и заново вводится пациенту в вены верхней половины тела либо через доступ в аксиллярной вене, либо через дополнительную подкожную канюлю, предварительно установленную анестезиологом. Для предотвращения тромбообразования требуется скорость инфузии как минимум 1 л/мин. При альтернативном заднем доступе печеночная вена реципиента изолируется для формирования анастомоза с надпеченочным сегментом НПВ донора. НПВ реципиента остается интактной, во время наложения анастомоза на нее накладывают боковые зажимы.
Д. После наложения анастомоза между НПВ и воротными венами донора и реципиента возникает реперфузия трансплантата. Далее начинается третья, неогепатическая стадия. В редких случаях возникают резкие транзиторные гемодинамические нарушения, включающие гипотензию (способную привести к остановке сердца), брадикардию, высокое давление наполнения и снижение системного сосудистого сопротивления. Эти изменения возникают в результате воздействия донорского перфузата, имеющего низкую температуру, кислую реакцию и повышенную концентрацию калия, содержащего вазоактивные вещества и небольшие воздушные эмболы, попадающие в кровоток пациента. Осуществляйте интенсивную терапию болюсным введением адреналина (начальная доза 10—20 мкг), CaCl2 (1 г) и бикарбонатом натрия (50 мэкв).
Остальные этапы оперативного вмешательства (наложение анастомоза на печеночные артерии и билиарная реконструкция) обычно проходят без осложнений. Большинство эпизодов кровотечений возникает в результате трудного выделения органа, спаечного процесса, развившегося после предыдущих вмешательств, портальной гипертензии, имеющейся коагулопатии и активированного фибринолиза. Сниженная функция трансплантата будет причиной хронического фибринолиза. Осуществляйте тщательный мониторинг коагуляции, используя либо рутинные методы диагностики (МНО, АЧТВ, число тромбоцитов, D-димер), либо тромбоэластограмму. На третьем этапе оперативного вмешательства вводите тромбоцитарную массу, СЗП и криопреципитат. Предотвращайте развитие первичного фибринолиза введением аминокапроновой кислоты.
Гипокальциемия и, реже, гипомагниемия может быть результатом действия цитрата, в особенности после массивных трансфузий в агепатическую стадию. Осуществляйте коррекцию частым болюсным введением CaCl2 (0,5-1 г) и MgSO4 (1—3 г). Гиперкалиемия может иметь место до оперативного вмешательства или развиться в результате массивных трансфузий. Осуществляйте агрессивную ее коррекцию, в особенности до проведения реперфузии, введением бикарбоната натрия, гипервентиляцией, растворами глюкозы и инсулина, а также отмыванием крови от селл-сейвера. Введение маннитола и, возможно, фуросемида способствует поддержанию должного диуреза и предотвращению послеоперационной олигурической почечной недостаточности. Метаболический ацидоз и повышение уровня лактата возникают в агепатическую стадию и усугубляются во время реперфузии. Осуществляйте коррекцию дефицита оснований (>5 мэкв/л) введением бикарбоната натрия или трансамина.
Е. Персистирующая гипокальциемия, лактацидоз, гипергликемия, гипотензия, олигурия и коагулопатия указывают на неадекватную функцию трансплантата.
Видео техники комбинированной пересадки печени с шунтом верхней брыжеечной вены
- Читать далее "Алгоритм анестезии при трансплантации поджелудочной железы - краткая схема"
Редактор: Искандер Милевски. Дата публикации: 16.3.2023
- Тактика анестезиолога при заборе органов для трансплантации - краткая схема
- Алгоритм анестезии при трансплантации почки - краткая схема
- Алгоритм анестезии при заборе почки у живого донора (нефрэктомии) - краткая схема
- Алгоритм анестезии при трансплантации сердца - краткая схема
- Алгоритм анестезии при операции у пациента с пересаженным сердцем - краткая схема
- Алгоритм анестезии при трансплантации одного легкого - краткая схема
- Алгоритм анестезии при трансплантации печени - краткая схема
- Алгоритм анестезии при трансплантации поджелудочной железы - краткая схема
- Алгоритм анестезии при аспирации инородного тела - краткая схема
- Алгоритм анестезии при остром эпиглотите - краткая схема
