Алгоритм анестезии при внутричерепной гипертензии у пациента - краткая схема
Внутричерепная гипертензия (ВЧГ) является распространенным последствием тяжелых травм головы и других заболеваний головного мозга (например, субарохноидальное кровоизлияние, опухоли головного мозга, постгипоксическое поражение головного мозга, синдром Рэя). Длительное повышение внутричерепного давления (ВЧД) приводит к снижению перфузионного давления головного мозга (перфузионное давление головного мозга = среднее АД — ВЧД) и сопровождается неблагоприятным прогнозом.
Анестезиологическое ведение пациентов с повышенным ВЧД включает в себя меры по его снижению до проведения хирургической коррекции.
A. Проведите сбор анамнеза и физикальное обследование, включающее в себя оценку неврологического статуса. Обратите внимание на уровень сознания, симптомы ВЧГ и наличие очагового неврологического дефицита. Оцените состояние сердечно-сосудистой, дыхательной систем и почек, а также состояние дыхательных путей и вероятность сложной интубации. Оцените адекватность медикаментозной терапии. Противосудорожные препараты ускоряют метаболизм стероидных миорелаксантов, стероиды могут вызвать гипергликемию. Оцените результаты специальных исследований (КТ, МРТ, артериография).
Во избежание возникновения затруднений в оценке неврологического статуса и повышения ВЧД в результате гиповентиляции сведите к минимуму использование препаратов до операции.
Б. Осуществите выбор анестезиологических препаратов. Предупреждайте возникновение кашля, напряжения, рвоты, гиповентиляции. Избегайте применения кетамина, так как он может повышать ВЧД.
B. Выберете интраоперационный мониторинг, включающий измерение ВЧД (рекомендуется), чреспищеводный стетоскоп, ЭКГ, инвазивное измерение АД, температурный датчик, мочевой катетер и катетер в центральной вене или легочной артерии. Отслеживайте развитие венозной воздушной эмболии прекордиальным допплеровским датчиком, с помощью капнометрии (EtCO2) и измерением центрального венозного давления (конец катетера должен располагаться в месте слияния верхней полой вены и правого предсердия). При плановых оперативных вмешательствах установите датчики мониторов до индукции анестезии. В экстренных ситуация, требующих немедленной хирургической декомпрессии, до операции возможна установка лишь нескольких мониторов.
Г. Пациентам с полным желудком, у которых не ожидается сложная интубация, выполните быструю последовательную индукцию. Сукцинилхолин может вызвать повышение ВЧД за счет стимуляции коры в результате повышенной мышечной афферентной активности, однако влияние на ВЧД носит преходящий характер. Рокурониум обладает относительно быстрым началом действия и не вызывает повышения ВЧД. В случае сложностей в обеспечении проходимости дыхательных путей после орошения ротоглотки местными анестетиками выполните интубацию пациента в сознании или фиброоптическую интубацию.
Д. У пациентов, которые соблюдали режим голодания, для индукции выбирайте пропофол или тиопентал. У нестабильного или гиповолемичного пациента предпочтительнее применение этомидата. Обеспечивайте миорелаксацию недеполяризующими миорелаксантами (рокурониум, векурониум, панкурониум, цисатракуриум). Для обеспечения плавной индукции титруйте дозы наркотических анальгетиков (фентанил, суфентанил, альфентанил, ремифентанил); наркотические анальгетики не вызывают повышения ВЧД, если не снижается АД. Осуществляйте интубацию только после подтверждения достаточной глубины миорелаксации по данным стимуляции периферического нерва.
Е. У пациентов с травмами головы, у которых рентгенологически не исключен перелом шейных позвонков, осуществите ручную линейную стабилизацию (ассистент стабилизирует голову пациента, располагая руки по обе стороны головы, положив кончики пальцев на сосцевидные отростки и фиксируя затылок).
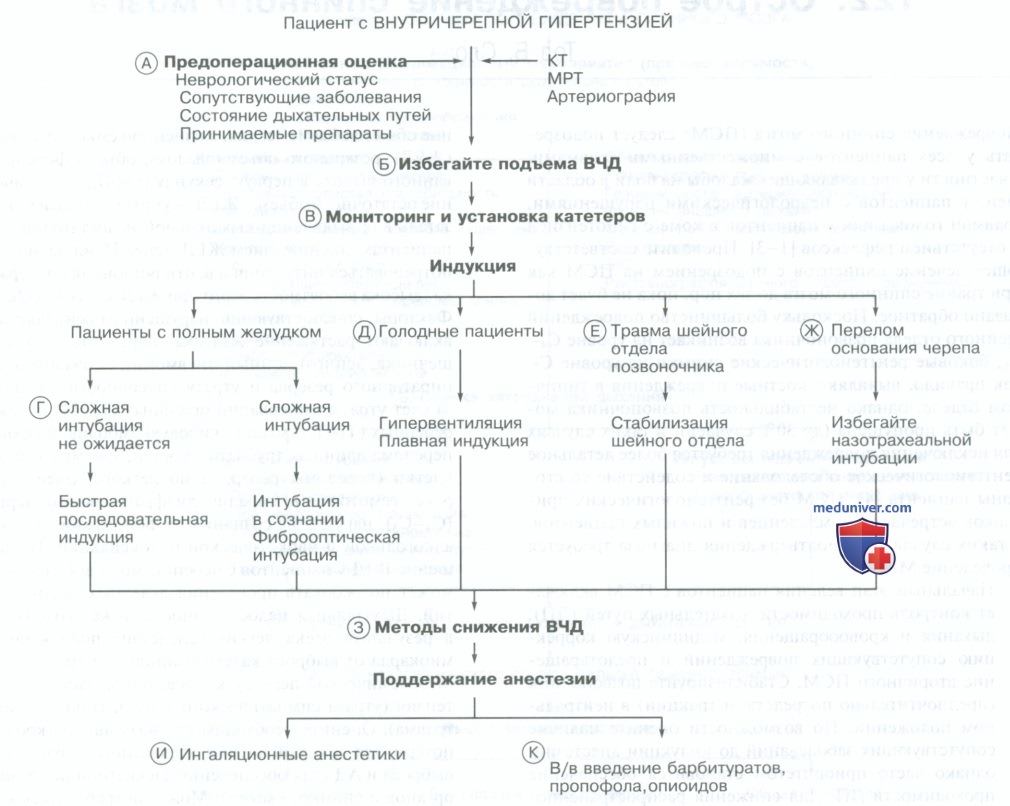
Ж. У пациентов с переломом основания черепа избегайте назотрахеальной интубации для снижения риска интракраниального проникновения эндотрахеальной трубки.
З. Используйте методы снижения ВЧД, включающие соответствующее положение головы, усиливающее венозный отток (голова приподнята на 15—30° без чрезмерной ротации или сгибания), умеренную гипервентиляцию (РаСО2 25-30 мм рт. ст.), применение барбитуратов, диуретиков и исключение в/в ги-поосмолярных растворов. Влияние гипервентиляции на ВЧД проявляется немедленно, однако непродолжительно из-за снижения концентрации бикарбоната в спиномозговой жидкости (СМЖ). Гипервентиляция может приводить к ишемии головного мозга; применяйте минимальный эффективный режим. Для оценки эффективности гипервентиляции подумайте о необходимости мониторинга сатурации кислорода крови в яремной вене (фиброоптический катетер устанавливается в луковицу яремной вены).
Маннитол (0,25—1 мг/кг) повышает осмолярность плазмы, приводя к переходу жидкости из клеток головного мозга в сосудистое русло. Его максимальное влияние на снижение ВЧД развивается через 10 мин после введения и сохраняется в течение 3—4 ч. Петлевые диуретики снижают ВЧД за счет дегидратации мозга и за счет снижения продукции СМЖ. Сочетание маннитола и фуросемида приводит к более выраженному и длительному снижению ВЧД, чем применение лишь одного маннитола. Избегайте применения растворов, содержащих глюкозу, так как гипергликемия может усугублять ишемическое повреждение путем повышения продукции молочной кислоты и снижения церебрального pH. Стероиды снижают ВЧД у больных с опухолями головного мозга, но неэффективны у пациентов с травмами головы.
И. Ингаляционные анестетики вызывают церебральную вазодилатацию и способны повышать ВЧД. Эти эффекты могут быть сведены к минимуму или устранены путем гипервентиляции. Закись азота усиливает церебральный кровоток и имеет недостаток усиливать пневмоэнцефалон. У пациентов с менее тяжелыми повреждениями подходящей первичной анестезиологической методикой является применение ингаляционных анестетиков в комбинации с небольшими или средними дозами наркотиков.
К. У пациентов с тяжелыми травмами, экстубация которых после оперативного вмешательства не планируется, применяются анестезиологические методики с использованием в/в анестетиков и длительной инфузии наркотических анальгетиков и тиопентала или пропофола. Преимущество этих препаратов заключается в способности уменьшать мозговой кровоток, внутричерепной объем крови и ВЧД, а также снижать метаболические потребностей головного мозга в кислороде.
- Читать далее "Алгоритм анестезии при повреждении спинного мозга (ПСМ) у пациента - краткая схема"
Редактор: Искандер Милевски. Дата публикации: 28.2.2023
- Алгоритм анестезии при внутричерепной гипертензии у пациента - краткая схема
- Алгоритм анестезии при повреждении спинного мозга (ПСМ) у пациента - краткая схема
- Алгоритм поддержания проходимости дыхательных путей при переломе шейного отдела позвоночника у пациента - краткая схема
- Алгоритм контролируемой легкой гипотермии - краткая схема
- Алгоритм анестезии при каротидной эндартерэктомии - краткая схема
- Алгоритм анестезии при внутримозговой аневризме - краткая схема
- Алгоритм анестезии при краниотомии в сознании при операции по поводу эпилепсии - краткая схема
- Алгоритм анестезии у недоношенного ребенка - краткая схема
- Алгоритм анестезии у ребенка при врожденной диафрагмальной грыже - краткая схема
- Алгоритм анестезии у ребенка при гастрошизисе и омфалоцеле - краткая схема
