Алгоритм анестезии при хирургической коррекции врожденных пороков сердца без искусственного кровообращения - краткая схема
Врожденные пороки сердца (ВПС) встречаются в 6—8 случаях на 1000 новорожденных. У недоношенных детей заболеваемость ВПС в два-три раза выше.
Многочисленные технологические разработки позволяют осуществлять вмешательства по поводу ВПС в лабораториях катетеризации сердца. При вальвулопластике, ангиопластике, имплантации стентов, эмболизации и установке окклюзионных устройств требуется длительная анестезия, во время которой может возникнуть значимая нестабильность гемодинамики.
Важно понимать патофизиологические механизмы каждого дефекта — усиление легочного кровотока (лево-правый сброс), снижение легочного кровотока (право-левый сброс), смешивание легочного и системного кровотоков (комплексный шунт) или обструкция кровотока.
A. Большинство пациентов получают антиаритмики, диуретики или антикоагулянты; координируйте ведение пациента с кардиологом и оцените необходимость профилактики эндокардита.
Пациенты с ВПС в удовлетворительном состоянии не нуждаются в госпитализации до операции. Назначьте осмотр анестизиолога за день до операции с целью выявления сопутствующих врожденных дефектов, изменения схемы приема препаратов и оценки показателей лабораторных и инструментальных исследований.
Проведите тщательную оценку состояния дыхательных путей (ДП) — у пациентов с ВПС инциденс периоперационных осложнений, связанных с аномалиями ДП, может достигать 50%. Возможно нарушение функции дыхательной системы (длительная респираторная поддержка, рецидивирующие плевральные выпоты, вероятность гипоплазии легких).
Б. Осуществляйте премедикацию с большой осторожностью. Седативные препараты могут ослаблять плач ребенка в ответ на отлучение от родителей, снижая потребность в кислороде и вероятность повышения легочного сосудистого сопротивления (ЛСС). Однако даже минимальная депрессия дыхания у детей с «синими» пороками может привести к значимой десатурации. В этой группе пациентов безопасен и эффективен прием мидазолама в дозе 0,75 мг/кг п/о.
B. При осуществлении лечебных процедур в операционной по катетеризации сосудов оцените возможность осуществления глубокой седации или поверхностной общей анестезии, что позволяло бы сохранить спонтанное дыхание. Однако данные методики не дают гарантии гемодинамической стабильности.
Повышение концентрации CO2 в конце выдоха за счет депрессии дыхания может приводить к скачкам давления в легочной артерии и повышению ЛСС. Изменения сократимости миокарда или системного сосудистого сопротивления (ССС) могут возникать из-за изменения соотношения легочного и системного кровотоков. Более сложные пороки и планируемые вмешательства, как правило, требуют проведения ИВЛ.
Данных, подтверждающих преимущество той или иной анестезиологической методики, нет. Успешно применяются тотальная в/в и комбинированная эндотрахеальная методики анестезии.
Г. Обычные хирургические вмешательства, не требующие ЭКК — вмешательства по поводу коарктации аорты, перевязка боталлова протока, суживание легочной артерии при избыточном легочном кровотоке и различные манипуляции по поводу коррекции системно-легочного шунтирования с недостаточностью легочного кровотока. Хирургический доступ при коррекции данных дефектов осуществляется посредством стернотомии или торакотомии.
При положении пациента на боку необходима тщательная оценка дыхательных шумов после укладывания. Инвазивный характер данных вмешательств делает необходимым проведение глубокой анестезии, что смягчает перепады ЛСС и ССС. Глубокий уровень анестезии достигается применением высоких доз наркотических анальгетиков, либо дополнительными регионарными методами анестезии.
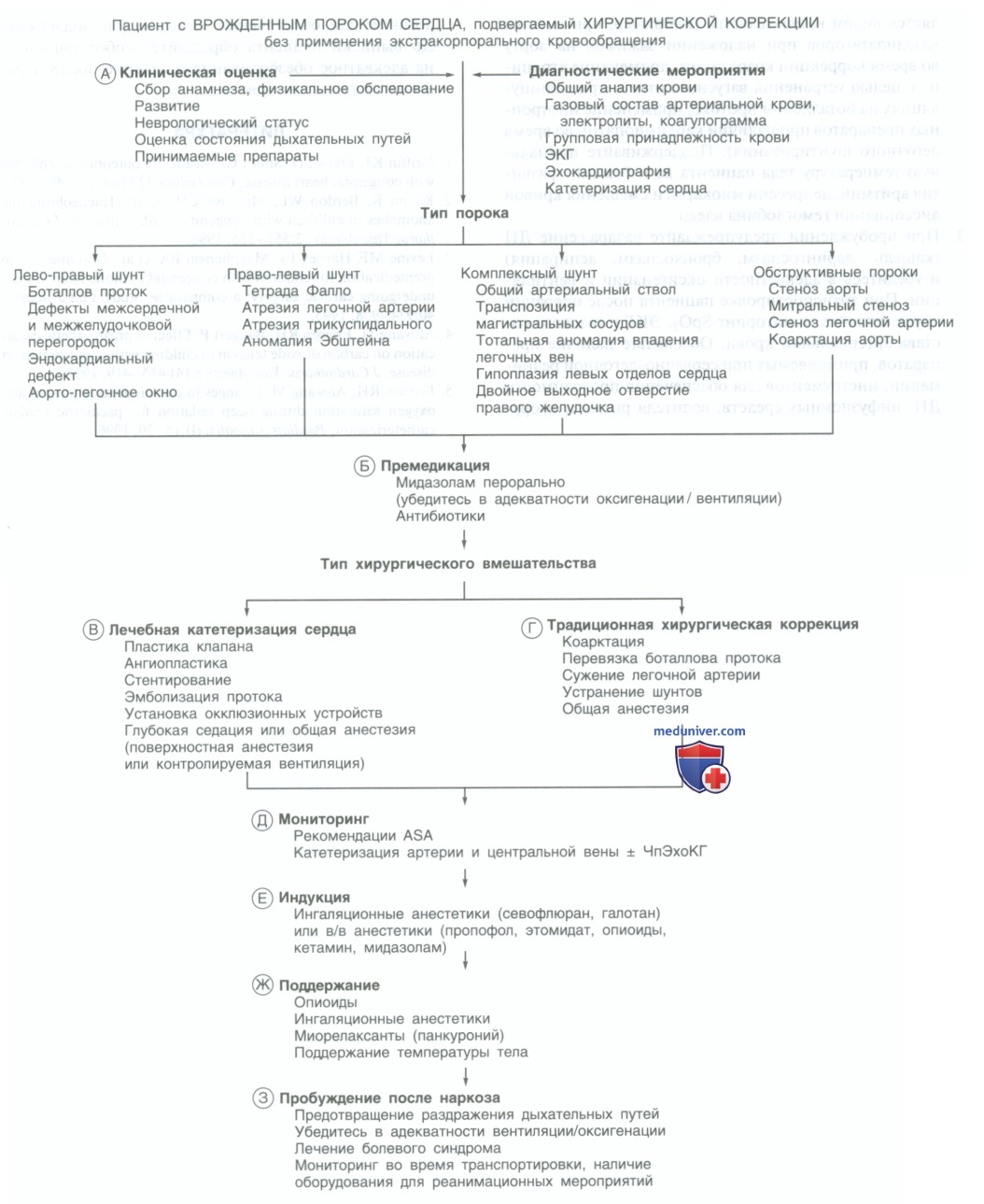
Д. Проводите стандартный мониторинг, рекомендованный Американской ассоциацией анестезиологов. Дополнительно установите центральный венозный катетер и датчик для инвазивного мониторинга АД. Имеется специфика в выборе места постановки дополнительных датчиков (например, катетеризация лучевой артерии при коррекции коарктации аорты осуществляется справа, а при осуществлении коррекции шунтов — на контрлатеральной торакотомии стороне). Рассмотрите возможность проведения ЧПЭхоКГ.
Е. При возможности проводите анестезию севофлюраном. Теоретически индукция ингаляционным анестетиком при наличии право-левого шунта происходит медленнее. Адекватная седация позволяет достичь более плавной индукции. Если в проведении индукции предпочтение отдается в/в анестетикам, используйте пропофол (следует титровать дозу) в сочетании с кетамином, мидазлоамом и наркотическими анальгетиками.
В случаях когда сохранение ССС на определенном уровне имеет первостепенное значение, применяйте этомидат; было выявлено, что пропофол вызывает снижение ССС у пациентов с ВПС.
Ж. Поддерживайте анестезию ингаляционными анестетиками в сочетании с наркотическими анальгетиками. Подходящим миорелаксантом является панкуроний — его ваголитические эффекты компенсируют брадикардию, вызванную наркотическими анальгетиками.
Выбор вспомогательных препаратов определяется видом вмешательства (например, применение вазодилататоров при наложении зажимов на аорту во время коррекции коарктации, применение атропина с целью устранения вагусного ответа при манипуляциях на боталловом протоке; применение инотропных препаратов при наличии кардимиопатии во время легочного шунтирования). Поддерживайте нормальную температуру тела пациента во избежание развития аритмий, депрессии миокарда и смещения кривой диссоциации гемоглобина влево.
З. При пробуждении предупреждайте раздражение ДП (кашель, ларингоспазм, бронхоспазм, аспирация) и убедитесь в адекватности оксигенации и вентиляции. При транспортировке пациента после операции осуществляйте мониторинг SpO2, ЭКГ и газового состава артериальной крови. Обеспечьте наличие препаратов, применяемых при сердечно-легочной реанимации, инструментов для обеспечения проходимости ДП, инфузионных средств, водителя ритма и оборудования для обеспечения кислородной поддержки.
До выписки пациента обращайте особое внимание на адекватное обезболивание и лечение послеоперационной тошноты и рвоты.
- Читать далее "Алгоритм анестезии с однолегочной вентиляцией - краткая схема"
Редактор: Искандер Милевски. Дата публикации: 8.2.2023
- Алгоритм анестезии при коронарном шунтировании - краткая схема
- Алгоритм анестезии при аортокоронарном шунтировании (АКШ) без экстракорпорального кровообращения - краткая схема
- Тактика анестезиолога при острой сердечной недостаточности в кардиохирургии - краткая схема
- Алгоритм анестезии при протезировании митрального клапана - краткая схема
- Алгоритм анестезии при хирургической коррекции врожденных пороков сердца с использованием экстракорпорального кровообращения - краткая схема
- Алгоритм анестезии при хирургической коррекции врожденных пороков сердца без искусственного кровообращения - краткая схема
- Алгоритм анестезии с однолегочной вентиляцией - краткая схема
- Алгоритм анестезии при торакоскопии (ВТС, ВАТС) - краткая схема
- Алгоритм анестезии при медиастиноскопии - краткая схема
- Алгоритм анестезии при стенозе трахеи у пациента - краткая схема
