Тактика анестезиолога при острой сердечной недостаточности при кардиохирургической операции - краткая схема
При острой сердечной недостаточности (ОСН) клиническая картина идентична шоку, когда АД и сердечный выброс (СВ) не соответствуют метаболическим потребностям организма. Компенсаторные механизмы при сердечной недостаточности (тахикардия, вазоконстрикция, задержка жидкости) в итоге усугубляют нарушения функции миокарда.
Восстановление адекватного перфузионного давления должно быть достигнуто без перегрузки малого круга кровообращения. Таким образом, целью фармакотерапии ОСН в операционной является оптимизация функции миокарда с минимальными изменениями нагрузки на сердце (ЧСС, сократимость, преднагрузка, постнагрузка). При неэффективности фармакотерапии единственным методом коррекции становится механическая поддержка.
А. Определите причину ОСН. Во время хирургических вмешательств на сердце ОСН может быть обусловлена как прямым, так и непрямым повреждением миокарда. Прямое повреждение включает дооперационную дисфункцию желудочков с легочной гипертензией или без нее, повреждение миокарда во время оперативного вмешательства (например, ишемия, недостаточные защитные методики, гипотермия, ятрогенное хирургическое повреждение), длительное ЭКК и реперфузионные повреждения.
Вторичные повреждения включают нарушения кислотно-щелочного равновесия, гиповентиляцию, гипоксию, анемию, умеренную гипокальциемию и гипомагниемию, аритмии.
Каждое из этих нарушений требует немедленной коррекции. Хотя эта проблема выходит за границы темы данной главы, следует отметить, что работники здравоохранения должны быть знакомы с современными протоколами усовершенствованной сердечной поддержки жизни. Если восстановить синусовый ритм не удается, электроды водителя ритма могут быть наложены непосредственно на сердце для осуществления атриовентрикулярной стимуляции (обычно временная мера, так как синусовый ритм часто восстанавливается через некоторое время после установки временного водителя ритма).
Б. Цели инотропной терапии — улучшение сократимости миокарда, уменьшение размеров желудочков, нормализация СВ, оптимизация АД и тканевой перфузии, а также снижение застоя в малом круге кровообращения. При первоначальных попытках отключения от ЭКК осуществляйте выбор терапии на основании информации об артериальном, центральном венозном давлениях и давлении в легочной артерии, а также о СВ и системном сопротивлении сосудов.
При развитии ОСН проведение ЧПЭхоКГ необходимо для оценки функции желудочков, волемического статуса и эффектов фармакотерапии. Хотя некоторые врачи в плановом порядке применяют препараты кальция в качестве препаратов первой линии при низких показателях СВ и АД, принципом действия этих средств является вазоконстрикция, приводящая к повышению среднего АД. Многочисленные исследования не продемонстрировали достоверного влияния препаратов кальция на СВ.
К тому же, при определенных обстоятельствах назначение препаратов кальция приводит к снижению ответа на введение агонистов бета-адренергических рецепторов (β-АР). Исключением может быть клиническая ситуация с гиперкалиемией в сочетании со сниженным уровнем ионизированного кальция сыворотки. Обычно терапию начинают с инфузии агонистов β-АР (допамин 5—8 мкг/кг/мин, адреналин 0,03—0,05 мкг/кг/мин) в сочетании с нитроглицерином (0,5 мкг/кг/мин), данная схема обеспечивает адекватное время реперфузии при начальных попытках отключения ЭКК.
В. Применение ингибиторов фосфодиэстеразы (ИФДЭ) приводит как к положительному инотропному эффекту, так и к системной и легочной вазодилатации. ИФДЭ могут увеличить поставку кислорода при минимальных термических и метаболических эффектах. К тому же, эти препараты могут усиливать ответ на катехоламины в ситуациях снижения чувствительности β-АР (например, в результате лечения сердечной недостаточности катехоламинами до операции). Если начальное использование адреномиметиков неэффективно, добавьте милринон в нагрузочной дозе (50 мкг/кг, на фоне продолжающегося ЭКК), с последующим переходом на непрерывную инфузию (0,3—0,5 мкг/кг/мин).
Альтернативой является инфузия милринона со скоростью 0,5 мкг/кг/мин без введения нагрузочной дозы в дополнение к продолжающейся инфузии агонистов β-АР. После начала терапии ИФДЭ прекратите введение других вазодилататоров. Длительное введение агонистов β-АР в возрастающих дозировках может привести к чрезмерной и продолжительной тахикардии. Тахикардия может усугублять низкий СВ и низкий перфузионный статус. Оцените необходимость назначения эсмолола для контроля ЧСС и увеличения эффективности катехоламинов.
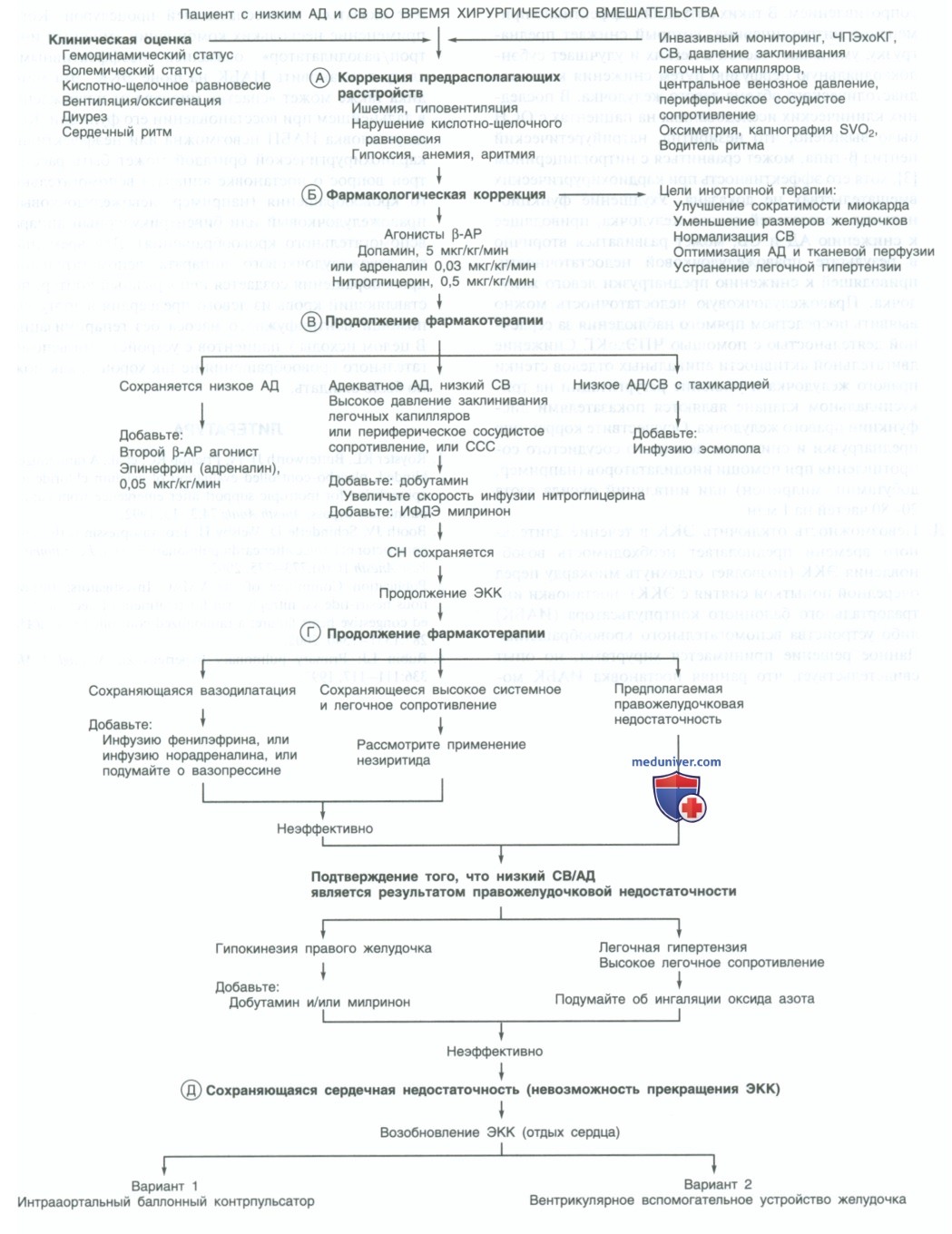
Г. При безуспешной начальной фармакотерапии возобновите ЭКК. Когда функция желудочков и СВ адекватны, но показатели АД чрезмерно низки, в особенности диастолическое давление, начните инфузию норадреналина, фенилэфрина (мезатон) или вазопрессина. ОСН может усугубляться сохраняющимся высоким системным и легочным сосудистым сопротивлением. В таких ситуациях эффективно применение нитроглицерина, который снижает преднагрузку, уменьшает застой в легких и улучшает субэндокардиальную перфузию путем снижения конечнодиастолического объема левого желудочка.
В последних клинических исследованиях на пациентах с ОСН было выявлено, что незиритид, натрийуретический пептид β-типа, может сравниться с нитроглицерином, хотя его эффективность при кардиохирургических вмешательствах не доказана. Ухудшение функциональных показателей левого желудочка, приводящее к снижению АД и СВ, может развиваться вторично в результате правожелудочковой недостаточности, приводящей к снижению преднагрузки левого желудочка. Правожелудочковую недостаточность можно выявить посредством прямого наблюдения за сердечной деятельностью с помощью ЧПЭхоКГ.
Снижение двигательной активности апикальных отделов стенки правого желудочка и усиление регургитации на трикуспидальном клапане являются показателями дисфункции правого желудочка. Осуществите коррекцию преднагрузки и снижение легочного сосудистого сопротивления при помощи инодилататоров (например, добутамин, милринон) или ингаляций оксида азота 20—80 частей на 1 млн.
Д. Невозможность отключить ЭКК в течение длительного времени предполагает необходимость возобновления ЭКК (позволяет отдохнуть миокарду перед очередной попыткой снятия с ЭКК), постановки интрааортального балонного контрпульсатора (ИАБК) либо устройства вспомогательного кровообращения. Данное решение принимается хирургами, но опыт свидетельствует, что ранняя постановка ИАБК может оказаться жизнеспасающей процедурой.
Когда применение нескольких комбинаций «мощный инотроп/вазодилататор» оказались неэффективными, следует установить ИАБК на фоне ЭКК. Эта методика также может «спасти» миокард от повреждения в дальнейшем при восстановлении его функции. Когда установка ИАБП невозможна или неэффективна, кардиохирургической бригадой может быть рассмотрен вопрос о постановке аппарата вспомогательного кровообращения (например, левожелудочковый, правожелудочковый или бивентрикулярный аппарат вспомогательного кровообращения).
Для временного левожелудочкового аппарата вспомогательного кровообращения создается непрерывный контур, поставляющий кровь из левого предсердия в аорту при помощи центрифужного насоса без гепаринизации. В целом исходы у пациентов с устройствами вспомогательного кровообращения не так хороши, как можно было ожидать.
- Читать далее "Алгоритм анестезии при протезировании митрального клапана - краткая схема"
Редактор: Искандер Милевски. Дата публикации: 8.2.2023
- Алгоритм анестезии при коронарном шунтировании - краткая схема
- Алгоритм анестезии при аортокоронарном шунтировании (АКШ) без экстракорпорального кровообращения - краткая схема
- Тактика анестезиолога при острой сердечной недостаточности в кардиохирургии - краткая схема
- Алгоритм анестезии при протезировании митрального клапана - краткая схема
- Алгоритм анестезии при хирургической коррекции врожденных пороков сердца с использованием экстракорпорального кровообращения - краткая схема
- Алгоритм анестезии при хирургической коррекции врожденных пороков сердца без искусственного кровообращения - краткая схема
- Алгоритм анестезии с однолегочной вентиляцией - краткая схема
- Алгоритм анестезии при торакоскопии (ВТС, ВАТС) - краткая схема
- Алгоритм анестезии при медиастиноскопии - краткая схема
- Алгоритм анестезии при стенозе трахеи у пациента - краткая схема
