Биологические протезы клапанов сердца (биопротезы, тканевые протезы) и их эффективность
Биологические протезы (называемые также тканевыми протезами, биопротезами) были разработаны для того, чтобы снизить риск тромбоэмболических осложнений, присущий всем механическим протезам, а также опасность и неудобства постоянного приема антикоагулянтов.
а) Свиные гетеротрансплантаты:
1. Каркасные свиные гетеротрансплантаты. Эти биологические протезы были разработаны как для митральной, так и для аортальной позиций. Каркасные свиные гетеротрансплантаты извлекают из животного целиком и широко используют в клинической практике начиная с 1965 г.. Полужесткие каркасы облегчают имплантацию и поддерживают трехмерное взаиморасположение листков. Сегодня широко используют 2 вида свиных гетеротрансплантатов. Протез Hancock, который фиксируют и хранят в глутар-альдегиде, имеет эластичный полипропиленовый каркас, укрепленный дакроновым покрытием. В меньших по размеру моделях для имплантации в аортальной позиции правая коронарная створка заменена на заднюю створку от другого клапана для уменьшения обструкции путей оттока, возникающей из-за выступа перегородки клапана.
Протез Carpentier-Edwards фиксирован под давлением и хранится в глутараль-дегиде, имеет элгилоевый каркас с тефлоновым покрытием для уменьшения выступа перегородки клапана. Протез Medtronic Intact хранится в глутаральдегиде, но фиксирован без давления, а для предотвращения кальцификации обработан толуидином. Показатели гемодинамики свиных гетеротрансплантатов аналогичны показателям низкопрофильных механических протезов соответствующих размеров.
В течение первых 3 мес после операции, пока пришивное кольцо покрывается эндотелием, для снижения риска тромбоэмболических осложнений необходимо назначение варфарина. После этого пациентам со свиными гетеротрансплантатами в аортальной позиции антикоагулянтная терапия не нужна (частота тромбоэмболических осложнений составляет 1-2 эпизода на 100 пациенто-лет). Если эти протезы устанавливают в митральной позиции у пациентов с синусовым ритмом, без СН или тромбов в ЛП или ушке ЛП, без эмболии в анамнезе до операции, то через 3 мес после операции антикоагулянты уже не нужны (частота тромбоэмболических осложнений составляет также 1-2 эпизода на 100 пациенто-лет). Эта частота сопоставима с той, которая наблюдается у пациентов с протезом St. Jude или другими механическими протезами, при которых пациенты получают антикоагулянты и поэтому подвержены риску кровотечений.
Маловероятно, что при любом типе протеза МК частота тромбоэмболических осложнений может быть ниже 0,5 эпизода на 100 пациенто-лет, т.к. некоторые эмболы при длительно существующих митральных пороках происходят из ЛП, а не из самого клапана.
У пациентов, которым МК заменили биологическим протезом и у которых в анамнезе есть указания на предшествующие эмболии, или во время операции обнаружен тромб в ЛП, или после операции остается ФП (30% пациентов с протезом МК), продолжают сохраняться высокий риск тромбоэмболий и необходимость приема антикоагулянтов. Это сводит на нет основное преимущество биологических протезов, поэтому у таких пациентов механические протезы предпочтительнее биологических.
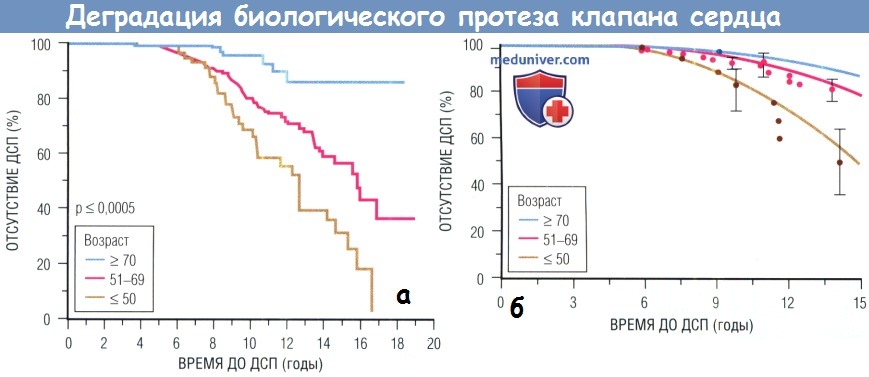
Главный недостаток свиных гетеротрансплаптатов — ограниченный срок их службы. Такие осложнения, как разрывы створок, дегенерация тканей биологического протеза, отложение фибрина, деградация фиброзно-коллагеновых волокон, перфорация, фиброз и кальцификация, могут быть достаточно выраженными, и некоторым пациентам уже через 4-5 лет нужна повторная операция. Через 10 лет первичное разрушение тканей составляет в среднем 30%, затем процесс идет более интенсивно и через 15 лет, согласно некоторым исследованиям, сохранными остаются от 30 до 60% тканей. Было показано, что кальцификации и дегенерации протеза способствует гиперхолестеринемия. Замедлить этот процесс может комплекс мероприятий по вторичной профилактике.
Деградация клапана чаще происходит у биологических протезов в митральной позиции, чем в аортальной, по-видимому из-за более высокого давления закрытия АК. Вероятно, что со временем многие из имплантированных на сегодняшний день биологических протезов выйдут из строя, особенно у молодых пациентов. По существу, всем пациентам в возрасте до 60 лет, возможно, придется заменить протез. К счастью, биологические протезы не выходят из строя внезапно, как это часто происходит при разрушении конструкции или тромбозе механических протезов. Репротезирование биологического протеза необходимо, когда очевидна выраженная и/или быстро прогрессирующая деградация структуры протеза, т.е. до того, как операция станет экстренной. Повторная операция, которую выполняют у некоторых пациентов, может сопровождаться операционной летальностью 10-15%.
Для выявления ранних функциональных нарушений биологических протезов очень полезна двухмерная ЭхоКГ с цветовой допплерографией. ЧПЭхоКГ более чувствительна, чем ТТЭхоКГ в определении повреждения биологического протеза. Даже у пациентов без новых сердечных шумов или других признаков дисфункции биологического протеза ЭхоКГ следует выполнять регулярно, чтобы как можно раньше увидеть дисфункцию биологического протеза, — 1 раз в год в течение первых 5-6 лет после протезирования, а затем каждые 6 мес.
Частота деградации клапана коррелирует с возрастом: у пациентов старше 65 лет частота значительно ниже, чем у более молодых пациентов, особенно при имплантации протеза в аортальной позиции. У пациентов в возрасте > 65 лет, которым установлен свиной гетеротрансплантат, частота деградации структуры составляет < 10% в течение 10 лет. У детей и взрослых младше 35-40 лет разрушение протеза происходит катастрофически быстро, поэтому пациентам из этих возрастных групп устанавливать биологический протез не рекомендуется.
С другой стороны, при протезировании клапанов пациентам старше 70 лет разрушение биологического протеза наблюдается редко. Есть предположения, что биологические протезы имеют крайне ограниченный срок службы у больных с хронической болезнью почек, но результаты недавних исследований заставляют усомниться в правильности этого предположения.
Эндокардит искусственного клапана является серьезным осложнением операции и часто имеет тяжелое течение.
2. Бескаркасные свиные гетеротрансплантаты. Поскольку каркас протеза способствует обструкции и тем самым увеличивает нагрузку на створки, для установки протеза в аортальной позиции были разработаны бескаркасные свиные гетеротрансплантаты. В настоящее время эти биологические протезы используют все чаще, особенно у пациентов с небольшим диаметром корня аорты. К данной категории протезов относятся бескаркасные биологические протезы Toronto SPV (протез St. Jude Medical), Edwards и Medtronic Freestyle. По имеющимся данным, эти протезы обеспечивают более физиологический ток крови и имеют трансклапанные градиенты ниже, чем каркасные свиные гетеротрансплантаты, что потенциально ускоряет регрессию ГЛЖ и улучшает функцию ЛЖ. Пока достоверно не подтверждено, способствуют ли указанные характеристики увеличению продолжительности жизни пациента и продлению срока службы протеза, но предшествующие исследования говорят в пользу этого.
Есть надежда, что небольшие преимущества гемодинамики бескаркасных свиных гетеротрансплантатов выльются в более длительный срок их службы, чем у протезов на каркасе.
б) Перикардиальные гетеротрансплантаты для аортальных клапанов. Перикардиальные гетеротрансплантаты, в отличие от свиных, не извлекают у животного целиком, а изготавливают из фрагментов бычьего перикарда. Клапаны первого поколения имели высокую скорость преждевременной деградации, но современное поколение каркасных перикардиальных гетеротрансплантатов имеет длительный срок службы, эквивалентный или даже больший, чем у свиных гетеротрансплантатов. Так же, как и у каркасных свиных гетеротрансплантатов, скорость деградации перикардиальных гетеротрансплантатов крайне низка у пациентов 70 лет или старше, но выше риск развития стеноза в митральной позиции.
в) Аллотрансплантаты для аортальных клапанов. Аллотрансплантаты для АК получают от трупов, часто вместе с почками, обычно в течение 24 час после смерти донора. Аллотрансплантаты стерилизуют антибиотиками и консервируют при температуре -196°С для длительного хранения. Эти биологические протезы устанавливают непосредственно, без помещения в каркас, обычно в аортальную позицию. В этой позиции протез имплантируют субкоронарно или вместе с частью прикрепленной аорты замещают им корень аорты и реимплантируют КА в аллотрансплантат. Влияние аллотрансплантата на гемодинамику аналогично действию бескаркасных свиных гетеротрансплантатов и превосходит эффект каркасных свиных гетеротрансплантатов. Подобно свиным гетеротрансплантатам тромбогенность аллотрансплантатов низкая, но криоконсервирование дает эффект, сходный с деградацией, что подтверждается фактом снижения тромбогенности при использовании неконсервированных биологических протезов.
Метод субкоронарной имплантации имеет более высокую частоту развития АР на фоне искусственного клапана, и чаще становится необходимой повторная операция. Кроме того, имплантированный комплекс клапан-корень аорты подвергается тяжелой кальцификации, усложняя повторную операцию. Одно из преимуществ использования аллотрансплантатов заключается в отсутствии ранних эндокардитов, поэтому аллотрансплантаты широко используют при лечении эндокардита АК, в частности эндокардита в сочетании с болезнью корня аорты. Однако в рандомизированных исследованиях не было выявлено преимуществ аллотрансплантатов перед другими биологическими протезами при лечении эндокардита.
г) Аутотрансплантаты для аортальных клапанов:
1. Перикардиальные аутотрансплантаты. Собственный перикард пациента укрепляют каркасом прямо на операционном столе, затем устанавливают либо в аортальной, либо в митральной позиции. Этот тип биологического протеза отличается длительным сроком службы: среди 267 пациентов через 14 лет после изолированного протезирования АК у 85% не было выраженной деградации клапана, при которой нужно повторное протезирование (94% пациентов были старше 65 лет).
2. Легочные аутотрансплантаты. При операции Ross собственный ПК больного и прилегающий легочный ствол извлекают и используют для протезирования пораженного АК, часто в комплексе с прилежащей частью аорты и реимплантацией КА в аутотрансплантат. Затем на место ПК устанавливают донорский легочный или аортальный аллотрансплантат. Преимущества аутотрансплантатов: не тромбогенны; есть наблюдения, что у детей и подростков аутотрансплантат растет вместе с ними; очень низкий риск развития послеоперационного эндокардита; нет необходимости в назначении антикоагулянтов и самое важное — длительный срок службы протеза.
В ряде наблюдений была отмечена высокая частота стеноза донорского аллотрансплантата пульмонального клапана (ПК), возможно вследствие послеоперационной воспалительной реакции. Ткань ЛА адаптируется к аортальному давлению и обычно не подвержена дилатации. Однако эту операцию не следует выполнять пациентам с двухстворчатым клапаном и дилатацией корня аорты, т.к. ткань пересаженной ЛА под воздействием повышенного давления в аорте может подвергаться дегенерации, приводящей к значительной дилатации аутотрансплантата. Избежать этих осложнений помогает техника субкоронарной имплантации, при которой аутотрансплантат ПК пересаживают без корня аорты.
Имплантация аутотрансплантата пульмонального клапана (ПК) является операцией выбора для детей, подростков и молодых людей с ожидаемой продолжительностью жизни > 20 лет, особенно для молодых женщин, планирующих в дальнейшем беременность. Однако эта операция не всегда выполнима, т.к. она технически гораздо сложнее, чем простое протезирование АК. Операцию Ross должны выполнять только опытные хирурги.
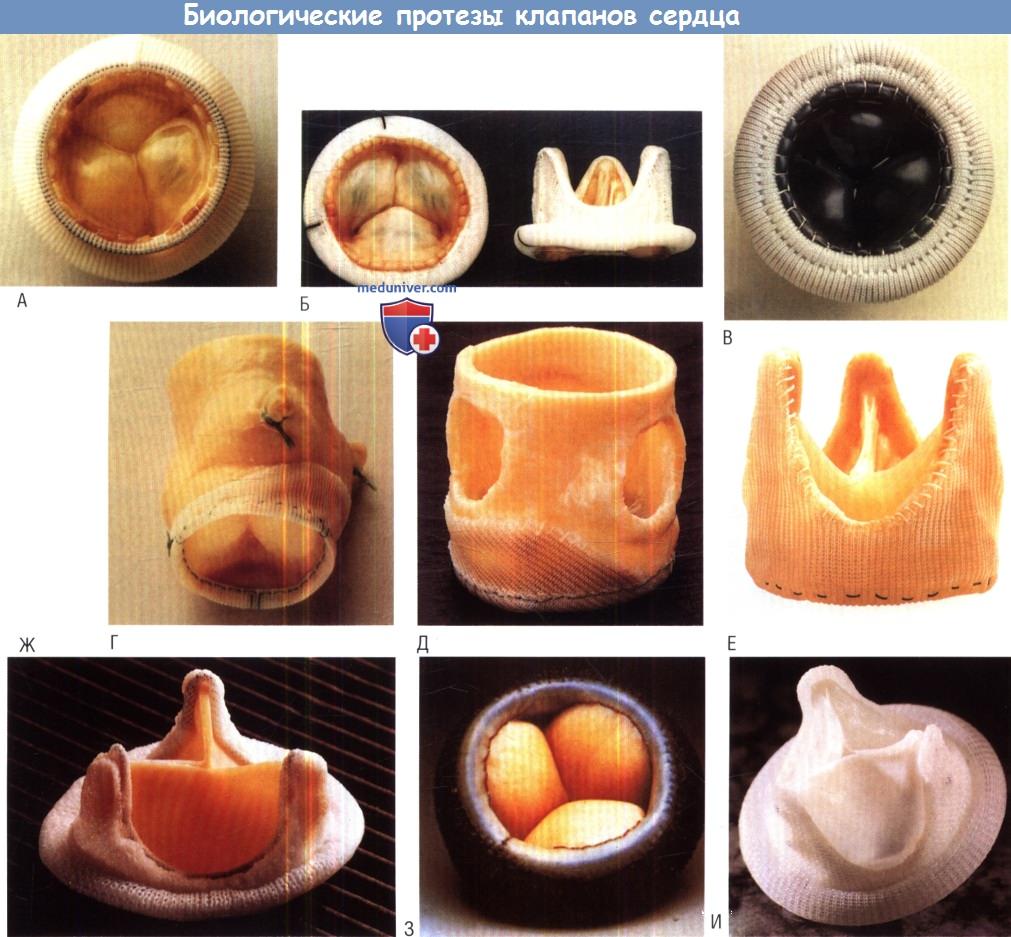
(A) Hancock; (Б) Carpentier—Edwards; (В) Medtronic Intact. В среднем ряду — бескаркасные свиные гетеротрансплантаты:
(Г) Medtronic Freestyle; (Д) Edwards Prima; (Е) St. Jude Medical (Toronto SPV).
В нижнем ряду — перикардиальные протезы: (Ж) Carpentier—Edwards; (З) Sorin Pericarbon; (И) аутотрансплантат.
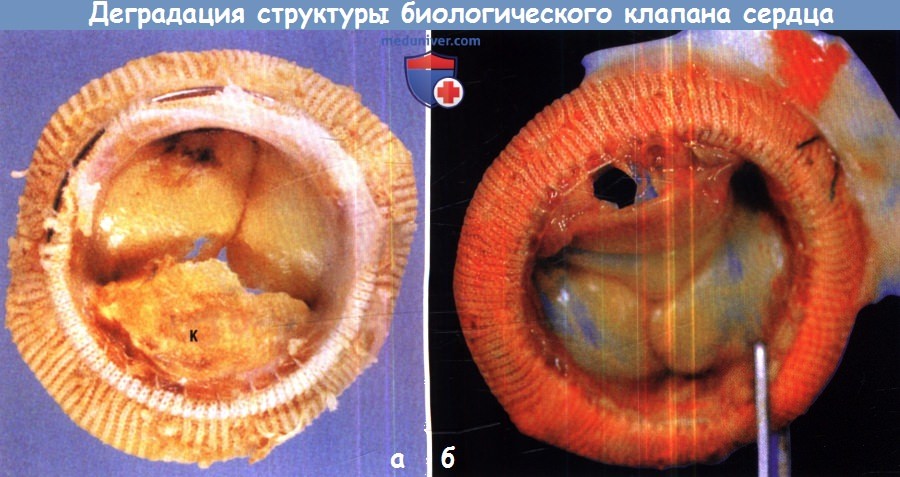
(А) Клапанная недостаточность, связанная с кальцификацией (К) и дегенерацией коллагена.
(Б) Разрывы створки и перфорации. Эти процессы могут возникать независимо или быть синергичными.
и протеза из бычьего перикарда (Б) аортального клапана.
- Читать "Изменение кровотока (гемодинамики) при искусственном клапане сердца"
Оглавление темы "Приобретенные пороки клапанов сердца.":- Поражение пульмонального клапана - причины, диагностика, лечение
- Многоклапанные поражения сердца - причины, диагностика, лечение
- Механические протезы клапанов сердца - показания, образование тромбов
- Биологические протезы клапанов сердца (биопротезы, тканевые протезы) и их эффективность
- Изменение кровотока (гемодинамики) при искусственном клапане сердца
- Советы по выбору искусственного клапана сердца для протезирования
- Алгоритм обследования пациентов с сердечными шумами
- Алгоритм обследования и лечения пациентов с аортальным стенозом
- Алгоритм обследования и лечения пациентов с аортальной регургитацией
- Алгоритм обследования и лечения пациентов с митральным стенозом
