Многоклапанные поражения сердца - причины, диагностика, лечение
Многоклапанные поражения часто ассоциируются с ревматической лихорадкой, различные комбинации патологических изменений клапана могут вызывать различные клинические и гемодинамические синдромы. Миксоматозная МР и связанная с ней ЛГ являются ведущей причиной сопутствующей ТР, часто с дилатацией кольца ТК. Синдром Marfan и другие заболевания соединительной ткани могут вызвать многоклапанный пролапс и дилатацию, которые приводят к многоклапанной регургитации.
Дегенеративная кальцификация аортального клапана (АК) может сочетаться с дегенеративной кальцификацией кольца МК и вызывать аортальный стеноз и МР. У одного и того же пациента при различных патологических состояниях могут быть поражены два клапана. Например, АК может быть поражен инфекционным эндокардитом с развитием АР, а МК поражается при сопутствующей ИБС с развитием митральной регургитации (МР).
У пациентов с многоклапанным поражением клинические проявления зависят от тяжести каждого повреждения. Если патологические изменения клапанов приблизительно одной степени тяжести, клинические проявления, связанные с проксимально расположенным повреждением, более заметны, чем те, которые вызывает дистально расположенное поражение (т.е. МК — у пациента с комбинированным поражением МК и АК и ТК — у пациентов с комбинированным поражением ТК и МК). Итак, проксимально расположенное поражение имеет тенденцию маскировать дистально расположенное поражение.
Важно распознать многоклапанное поражение до операции, т.к. недостаточная коррекция значимых клапанных поражений существенно увеличивает смертность. У пациентов с многоклапанным поражением бывает трудно оценить относительную тяжесть каждого поражения только при клиническом исследовании или неинвазивными методами, т.к. одно поражение может маскировать проявления другого. В связи с этим пациентов с подозрением на многоклапанное поражение, в отношении которых планируют хирургическое лечение, следует также тщательно обследовать с помощью ДЭхоКГ, катетеризации правых и левых отделов сердца и ангиографии.
При любом подозрении на наличие существенного аортального стеноза у пациентов, которым проводят хирургическое вмешательство на МК, следует проверить и АК, т.к. нераспознавание аортального стеноза повышает периоперационную смертность. Аналогично во время хирургического вмешательства на МК полезно пальпировать и ТК.
а) Митральный стеноз и аортальная регургитация. У 70% пациентов с тяжелым митральным стенозом выявляют ранний дующий диастолический шум вдоль левого края грудины и нормальное пульсовое давление. У 90% таких пациентов шум является следствием легкой или умеренной АР, которая клинически малозначима. Однако 10% пациентов с митральным стенозом имеют тяжелую ревматическую АР, которую, как правило, распознают по обычным клиническим и инструментальным признакам АР.
Поскольку проксимальное поражение может маскировать дистальное, у пациентов с тяжелым митральным стенозом можно пропустить значимую АР. Увеличение пульсового давления может отсутствовать. С другой стороны, у пациентов с явной АР может быть пропущен или, напротив, ошибочно диагностирован митральный стеноз. Усиленный I тон (S1) и щелчок открытия МК у пациентов с АР должны навести на мысль о возможном поражении МК.
Однако шум Austin Flint часто ошибочно принимают за диастолический грохочущий шум митрального стеноза. Эти два шума можно различить у постели больного, проведя пробу с ингаляцией амилнитрита (при которой шум Austin Flint уменьшается, а шум митрального стеноза увеличивается), изометрический тест со сжатием кисти или в положении на корточках (увеличиваются как диастолический шум АР, так и шум Austin Flint). В диагностике митрального стеноза и МР решающее значение имеет ЭхоКГ, особенно импульсная ДЭхоКГ.
Поскольку протезирование двух клапанов связано с увеличенным как краткосрочным, так и долгосрочным риском, первой можно выполнить БМВ. Если это вмешательство приводит к дилатации ЛЖ, следующим может быть протезирование АК. В качестве альтернативы возможно одновременное выполнение открытой митральной вальвулотомии и протезирования АК.
б) Митральный стеноз и аортальный стеноз. ЛЖ пациента с этими двумя поражениями обычно небольшой, жесткий и гипертрофирован. Когда тяжелый митральный стеноз и аортальный стеноз сосуществуют, первый маскирует многие проявления второго, а СВ имеет тенденцию к снижению в большей степени, чем при изолированном аортальном стенозе. Сниженный СВ уменьшает как трансаортальный клапанный градиент давления, так и систолическое давление в ЛЖ, снижает частоту стенокардии и тормозит процесс кальцификации АК и ГЛЖ. С другой стороны, клинические проявления, связанные с митральным стенозом (застой в малом круге кровообращения и кровохарканье, ФП и системные эмболии) возникают чаще у пациентов с сосуществующими митральным стенозом и аортальным стенозом, чем у пациентов с изолированным аортальным стенозом.
При физикальном обследовании IV тон (S4) (распространенный среди пациентов с изолированным аортальным стенозом) обычно отсутствует. Мезосистолический шум, характерный для аортального стеноза, может иметь меньшую интенсивность и продолжительность из-за снижения УО, обусловленного митральным стенозом. На ЭКГ ГЛЖ может не выявляться, но обычно наблюдаются признаки увеличения ЛП. На рентгенограмме грудной клетки обычно присутствуют типичные для митрального стеноза изменения, помимо наличия кальция в области АК и возможного увеличения ЛЖ. Двухмерная ЭхоКГ и ДЭхоКГ являются наиболее ценными методами, т.к. с их помощью можно выявить признаки стеноза обоих клапанов. Однако низкий СВ, характерный для комбинированных поражений, может уменьшить трансклапанные градиенты давления при оценке с помощью ДЭхоКГ.
Жизненно важно распознать гемодинамически значимые поражения АК (аортальный стеноз и/или АР) до митральной вальвулотомии. Эта операция опасна тем, что может внезапно увеличить гемодинамическую нагрузку на ЛЖ, который ранее был защищен митральным стенозом, в результате возможен острый отек легких. Лечением выбора могут быть БМВ и протезирование АК.
в) Аортальный стеноз и митральная регургитация. Такое комбинированное поражение обычно ассоциируется с ревматической болезнью сердца, хотя аортальный стеноз может быть врожденным, а МР — следствием ПМК. Комбинация тяжелого аортального стеноза и МР опасна, но, к счастью, она встречается относительно редко. Обструкция ВОЛЖ увеличивает объем МР, в то время как наличие МР уменьшает преднагрузку, необходимую для поддержания УО ЛЖ у пациентов с аортальным стенозом. В результате уменьшается антеградный СВ и развивается гипертензия в ЛП и легочных венах.
Появление ФП вследствие увеличения ЛП на фоне аортального стеноза оказывает неблагоприятный гемодинамический эффект. Физикальные данные могут вводить в заблуждение, т.к. трудно различить два систолических шума — МР и аортального стеноза. На ЭхоКГ и рентгенограмме грудной клетки увеличение ЛП и ЛЖ обычно выражено больше, чем при изолированном аортальном стенозе. У пациентов с тяжелым аортальным стенозом и МР терапия заключается в протезировании АК и, если возможно, восстановлении МК.
г) Аортальная регургитация и митральная регургитация. Такая относительно частая комбинация поражений может ассоциироваться с ревматической лихорадкой, пролапсом как аортального, так и митрального клапанов вследствие миксоматозной дегенерации или дилатации аортального и митрального колец у пациентов с заболеваниями соединительной ткани. ЛЖ, как правило, значительно дилатирован. Клинические признаки АР обычно превалируют, и иногда трудно определить, является ли МР следствием органического поражения МК или дилатация кольца МК является следствием увеличения ЛЖ. Тяжелую регургитацию обоих клапанов пациенты переносят плохо. Нормальный МК обычно служит «дублером» аортального, и преждевременное (диастолическое) закрытие МК ограничивает объем рефлюкса, который возникает у пациентов с острой АР.
При тяжелой комбинированной регургитации независимо от причины поражения МК кровь может сбрасываться из аорты через обе полости левой половины сердца в легочные вены. При физикальном обследовании и инструментальных исследованиях обычно обнаруживаются признаки обоих нарушений. Часто отмечаются S3 и скачущий артериальный пульс. Относительную тяжесть каждого нарушения лучше всего оценивать с помощью ДЭхоКГ и контрастной ангиографии. Комбинация таких нарушений ведет к значительной дилатации ЛЖ.
Митральная регургитация (МР), которая возникает у пациентов с аортальной регургитацией (АР), вторичной по отношению к дилатации ЛЖ, после протезирования АК часто регрессирует. Тяжелую МР можно скорректировать при аннулопластике во время протезирования АК. Если на нормальном МК появляется регургитация, связанная с дилатацией его кольца, клапан протезировать не следует.
д) Хирургическое лечение многоклапанных поражений сердца. Комбинация протезирования АК и МК обычно связана с повышенным риском и худшей выживаемостью, чем протезирование только одного клапана. Операционный риск двухклапанного протезирования на 70% выше, чем при протезировании одного клапана. STS National Database Committee сообщил об общей операционной летальности 9,6% при многоклапанном протезировании (обычно двух клапанов) среди 3840 пациентов по сравнению с 4,3 и 6,4% при изолированном протезировании АК и МК соответственно. Долгосрочная выживаемость прямо зависит от функционального состояния до операции. У пациентов, оперированных по поводу комбинации АР и МР, прогноз был хуже, чем у пациентов после двухклапанного протезирования из-за других комбинированных поражений, предположительно из-за того, что и АР и МР могут вызывать необратимые повреждения ЛЖ.
Предпочтительнее выполнять (когда это возможно) восстановление МК или БМВ в комбинации с протезированием АК, чем двухклапанное протезирование. ФР, которые уменьшают долгосрочную выживаемость после двухклапанного протезирования: пожилой возраст, более высокий ФК NYHA, более низкая ФВ ЛЖ, более значительное увеличение ЛЖ и сопутствующая ИБС, при которой необходимо проведение коронарного шунтирования (КШ).
Учитывая более высокие риски многоклапанных хирургических вмешательств, нужна большая сохранность пациента, чем для одноклапанных вмешательств. Пациентам без признаков снижения функции ЛЖ желательно не проводить многоклапанное хирургическое вмешательство до тех пор, пока у них не разовьется СН II—III ФК NYHA. Несмотря на детальные неинвазивные и инвазивные обследования, решение о коррекции нескольких клапанов часто принимают на операционном столе после пальпации клапанов или прямого осмотра.
е) Трехклапанное поражение сердца. Гемодинамически значимое поражение МК, АК и ТК является большой редкостью. У пациентов с трехклапанным поражением может быть запущенная СН с выраженной кардиомегалией, поэтому важна хирургическая коррекция всех трех поражений. Однако трехклапанное протезирование — длительная и сложная операция. Раньше при ее проведении смертность составляла 20% среди пациентов с III ФК NYHA и 40% — среди пациентов с IV ФК NYHA. В последнее время смертность снизилась, тем не менее по возможности следует избегать трехклапанного протезирования. У многих пациентов с трехклапанным поражением следует протезировать АК, восстановить МК и выполнить аннулопластику или вальвулопластику ТК, если все это возможно.
У пациентов, выживших после трехклапанпого протезирования, отмечается существенное клиническое улучшение в течение раннего послеоперационного периода, а при катетеризации после операции — заметное уменьшение давления в ЛА и легочных капиллярах. Однако некоторые пациенты умирают от аритмии или ХСН в позднем послеоперационном периоде, несмотря на нормально функционирующие протезы. Причина СН в этой ситуации неизвестна, но возможна связь с интраоперационной ишемией миокарда, микроэмболиями из нескольких протезов или продолжающимися субклиническими эпизодами ревматического миокардита.
Если надо заменить несколько клапанов, логично выбрать два биопротеза или два механических протеза для левой половины сердца. Если пациенту будет необходим прием антикоагулянтов при наличии механического клапана, необоснованно добавлять потенциальный риск развития ранней недостаточности биопротеза. Однако если для левой половины сердца выбраны два механических протеза, в трикуспидальной позиции рекомендуется использовать биопротез.
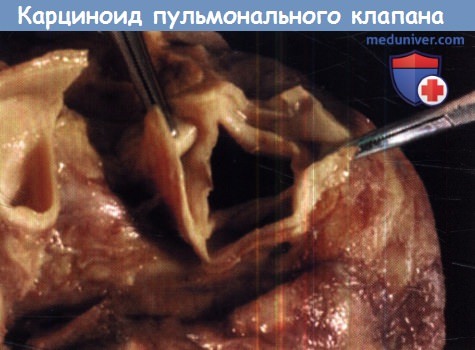
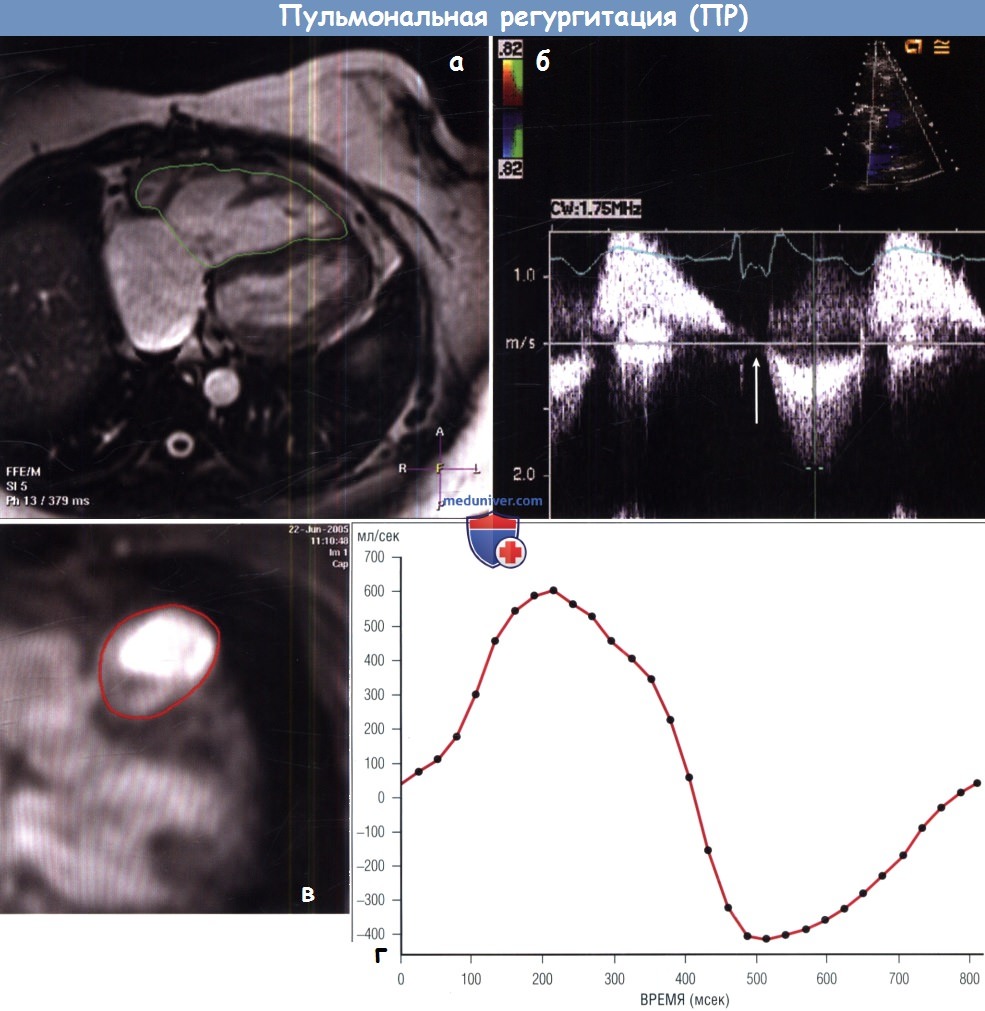
По данным ЭхоКГ отмечается существенное увеличение ПЖ, но симптомов нет.
(А) Дилатация ПЖ, подтвержденная КМРТ, КДО = 444 мл.
(Б) При допплеровском исследовании отмечается плотный сигнал во время диастолы с чрезмерным замедлением наклона, который достигает основной линии к концу диастолы (стрелка).
(В) На КМРТ кровоток в ЛА в фазово-скоростном режиме обведен красной линией вокруг ЛА.
(Г) График кровотока в ЛА в зоне интереса демонстрирует как антеградный кровоток, так и ретроградный кровоток.
Общий УО ПЖ составил 245 мл, включая антеградный кровоток 98 мл и фракцию регургитации 67%.
- Читать "Механические протезы клапанов сердца - показания, образование тромбов"
Оглавление темы "Приобретенные пороки клапанов сердца.":- Поражение пульмонального клапана - причины, диагностика, лечение
- Многоклапанные поражения сердца - причины, диагностика, лечение
- Механические протезы клапанов сердца - показания, образование тромбов
- Биологические протезы клапанов сердца (биопротезы, тканевые протезы) и их эффективность
- Изменение кровотока (гемодинамики) при искусственном клапане сердца
- Советы по выбору искусственного клапана сердца для протезирования
- Алгоритм обследования пациентов с сердечными шумами
- Алгоритм обследования и лечения пациентов с аортальным стенозом
- Алгоритм обследования и лечения пациентов с аортальной регургитацией
- Алгоритм обследования и лечения пациентов с митральным стенозом
