Электрофизиология синдрома преждевременного возбуждения сердца
Если дополнительный путь (ДП) способен к антероградному проведению, возможны два параллельных пути АВ-проведения, один из которых является причиной физиологического замедления через АВ-узел, а другой следует прямо без задержки из предсердия к желудочку. Прямой путь проведения создает типичный комплекс QRS, который является результатом деполяризации желудочка и частично волновым фронтом, идущим по ДП, а частично — волновым фронтом, следующим по нормальному пути АВ-узел-пучок Гиса.
Дельта-волна представляет собой активацию желудочков, которая идет по ДП. Степень влияния на деполяризацию желудочков каждого волнового фронта, идущего по своему пути, зависит от времени их относительной активности. Если происходит АВ-узловое замедление из-за быстрой частоты предсердной стимуляции или ППК, например большая часть желудочка активируется по ДП, то контур комплекса QRS изменяется больше. Если АВ-узловое замедление достаточно длинное, то по ДП может активироваться весь желудочек. И наоборот, если ДП находится относительно далеко от синусового узла (СУ), например левый латеральный дополнительный путь (ДП), или если время АВ-узловой проводимости относительно короткое, большая часть желудочка может быть активирована через нормальный путь.
Нормальный сливной комплекс во время синусового ритма имеет короткий интервал HV; иными словами, активация пучка Гиса начинается после старта деполяризации желудочка, т.к. часть предсердных импульсов минует АВ-узел и активирует желудочек рано: когда предсердный импульс, который идет по нормальному пути, только достигает пучок Гиса. Такое явление, как короткий или отрицательный интервал HV, появляется только во время проведения по ДП или в результате ретроградной активации пучка Гиса во время зарождения комплекса в желудочке, как при ЖТ.
При высокочастотной стимуляции предсердия и при преждевременных интервалах или стимуляции из участка, расположенного близко к прохождению ДП в предсердие, усиливается патологическая активность желудочков и еще больше укорачивается интервал HV (активность пучка Гиса может «скрываться» в электрограмме желудочка). Расположение ДП можно определить путем тщательного анализа пространственного направления дельта-волны во время ЭКГ в 12 отведениях при максимально ранних импульсах.
Аномалии Т-волны могут появляться после исчезновения преждевременного возбуждения, при этом ориентация Т-волны зависит от области предвозбуждения («память» Т-волны).
Проводимость дополнительного проводящего пути сердца. Несмотря на то что ДП проводит импульс быстрее АВ-узла (скорость проводимости ДП быстрее), у ДП обычно более длинный рефрактерный период во время длинного цикла (например, синусовый ритм); т.е. ДП требуется больше времени для восстановления возбудимости, чем АВ-узлу. Впоследствии ППК могут возникать достаточно рано, чтобы антероградно блокировать проведение по ДП и идти к желудочкам только по нормальному пути АВ-узел-пучок Гиса. В результате интервал HV и комплекс QRS становятся нормальными. Подобное событие может инициировать самый распространенный тип рециирокной тахикардии, которая характеризуется антероградным проведением по нормальному пути и ретроградным проведением по ДП (ортодромная АВРТ).
ДП, который блокирует проведение в антероградном направлении, восстанавливает возбудимость своевременно, чтобы активироваться после комплекса QRS в ретроградном направлении, завершая таким образом петлю re-entry.
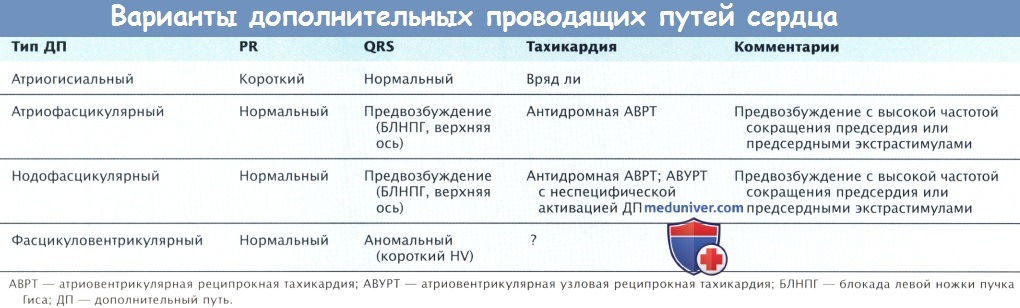
Значительно реже у пациентов могут развиваться тахикардии, называемые антидромными тахикардия ми, во время которых происходит антероградное проведение по ДП и ретроградное проведение через АВ-узел. В результате комплекс QRS становится патологическим из-за полной активации желудочков через дополнительный путь (ДП). При обеих тахикардиях ДП является обязательной частью контура re-entry. У пациентов с двусторонним проведением по ДП для антероградного и ретроградного проведения могут использоваться разные волокна.
У небольшого числа пациентов имеется множество дополнительных путей (ДП), которые различным образом проявляются на ЭКГ, иногда тахикардия может быть вызвана петлей re-entry, которая антероградно проводит по одному ДП и ретроградно — по другому. У 15-20% пациентов после прерывания ДП могут появляться АВ-узловое эхо или АВ-узловые re-entry.
Постоянная форма рецидивирующей тахикардии из АВ-соединения. Существует постоянная форма НЖТ, которая в основном имеет длинный интервал RP, превышающий интервал PR. Обычно заднеперегородочный ДП (наиболее часто Г1Ж, по возможна другая локализация) проводит очень медленно, вероятно, из-за того, что он длинный и извитой.
Тахикардия поддерживается антероградным АВ-узловым проведением и ретроградным проведением по ДП, но длительное антероградное проведение по ДП обычно не имеет ЭКГ-признаков при синусовом ритме. Во время синусового ритма длительность комплекса QRS увеличена из-за проведения по ДП только в том случае, когда время проведения через АВ-узел-пучок Гиса превышает время проведения по ДП.
Распознавание дополнительных проводящих путей. Когда ретроградная активация предсердия во время тахикардии происходит по ДП, который соединяет ЛП и ЛЖ, наиболее ранняя ретроградная активность фиксируется электродом в ЛП, обычно расположенном в коронарном синусе. Когда ретроградная активация предсердия во время тахикардии происходит по ДП, который соединяет ПП и ПЖ, наиболее ранняя ретроградная активность обычно фиксируется латеральным электродом в ПП.
Участие перегородочного дополнительного пути (ДП) ведет к ранней ретроградной предсердной активации в нижней правой части предсердия, около перегородки спереди или сзади, в зависимости от места вхождения. Такой метод картирования обеспечивает определение точной локализации ДП, который может располагаться где угодно в пределах атриовентрикулярной борозды, за исключением межклапанного треугольника между кольцами МК и АК. Запись электрической активности непосредственно от ДП способствует установлению точной локализации.
Возможны сложности отличия АВ-узловых re-entry от участия перегородочного ДП при использовании ретроградной последовательности активации предсердия, т.к. последовательность активации при обеих тахикардиях одинаковая. Следует попробовать другие способы выявления ретроградной активации предсердия по ДП, например при индуцировании ПЖК во время тахикардии, для определения, может ли ретроградная активация предсердия идти от желудочка, когда пучок Гиса рефрактерен.
BA-проведение по нормальной системе проведения невозможно из-за рефрактерности пучка Гиса, поэтому для возбуждения предсердия необходим ДП. Ни у кого из пациентов с реципрокной тахикардией, связанной с атриовентрикулярным ДП, не было ВА-интервала < 70 мсек, если его измеряли от начала желудочковой деполяризации до начала ранней предсердной активности, записанной с пищеводного отведения, или ВА-интервала < 95 мсек, если его измеряли в верхней части предсердия. И наоборот, у большинства пациентов с АВ-узловыми re-entry интервалы от начала желудочковой активности до начала ранней предсердной активности, записанные с пищеводного отведения, были < 70 мсек.
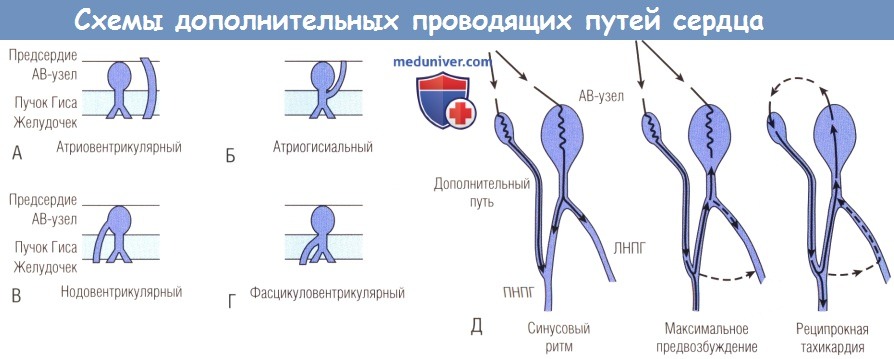
(А) Обычный атриовентрикулярный дополнительный путь, который является причиной большинства клинических проявлений тахикардии, связанной с синдромом WPW.
(Б) Очень редкий атриогисиальный дополнительный путь. Данный вариант анатомического строения, который можно обнаружить гистопатологически, характерен для синдрома Lown—Ganong—Levine.
(В) Нодовентрикулярные пути, при которых антероградное проведение идет вниз по дополнительному пути, ретроградное проведение — вдоль ножки пучка, пучка Гиса и АВ-узла.
(Г) Фасцикуловентрикулярные соединения, которые, как считают, не играют существенной роли в генезе тахикардий.
(Д) По современным представлениям нодофасцикулярный дополнительный путь является атриовентрикулярной коммуникацией со свойствами АВ-узла.
Синусовый ритм ведет к слиянию комплекса QRS, как и при обычной форме синдрома WPW, представленного в (А).
Максимальное предвозбуждение приводит к желудочковой активации по дополнительному пути, а пучок Гиса активируется ретроградно.
Во время реципрокной тахикардии антероградное проведение происходит по дополнительному пути, а ретроградное — по нормальному.
АВ — атриовентрикулярный; ЛНПГ — левая ножка пучка Гиса; ПНПГ — правая ножка пучка Гиса.
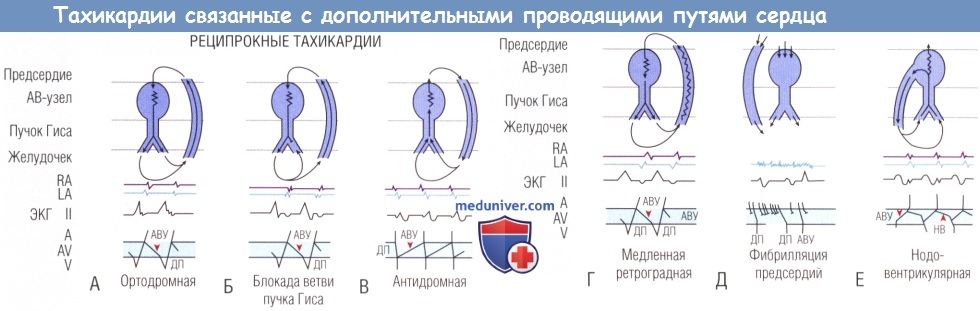
(А) Ортодромная тахикардия с антероградным проведением (острие стрелки) по пути АВ-узел-пучок Гиса и ретроградным проведением по дополнительному пути
(левостороннему в данном примере; показана активация левого предсердия до активации правого предсердия).
(Б) Ортодромная тахикардия и ипсилатеральная функциональная блокада ветви пучка Гиса (острие стрелки).
(В) Антидромная тахикардия с антероградным проведением по дополнительному пути и ретроградным проведением (острие стрелки) через АВ-узел-пучок Гиса.
(Г) Ортодромная тахикардия с дополнительным медленным путем проведения (острие стрелки).
(Д) Фибрилляция предсердий, не зависящая от дополнительного пути.
(Е) Антероградное проведение через часть АВ-узла и нодовентрикулярный путь (НВ) и ретроградное проведение через АВ-узел (острия стрелок).
II — поверхностное отведение; А — предсердие; AV — атриовентрикулярный; LA — левое предсердие; RА — правое предсердие;
V — желудочек; АВУ — атриовентрикулярный узел; ДП — дополнительный путь; ЭКГ — электрокардиограмма.
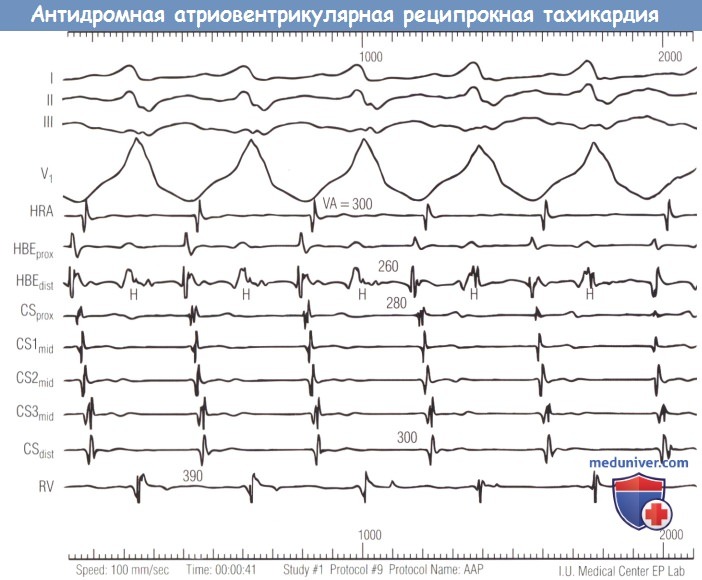
Тахикардия в данном примере вызвана антероградным проведением по дополнительному пути (обратите внимание на патологический комплекс QRS левого заднего дополнительного пути)
и нормальной ретроградной последовательностью активации предсердия (электрограмма дистальной области пучка Гиса, HBEdist),
которая вызывается ретроградным проведением через АВ-узел. Длина цикла при тахикардии равна 390 мсек,
при этом BA-интервал равен 300 мсек в отведении от верхней части правого предсердия (HRA),
260 мсек — в отведении от HBEdist 280 мсек — в отведении от проксимальной области коронарного синуса (CSprox).
Потенциал: Н — пучок Гиса. I, II, III, V1 — поверхностные отведения; VA — вентрикулоатриальный;
CSdist— дистальная область коронарного синуса; CS1mid, CS2mid,
CS3mid — средние области коронарного синуса; НВЕprox—электрограмма проксимальной области пучка Гиса; RV — правый желудочек.
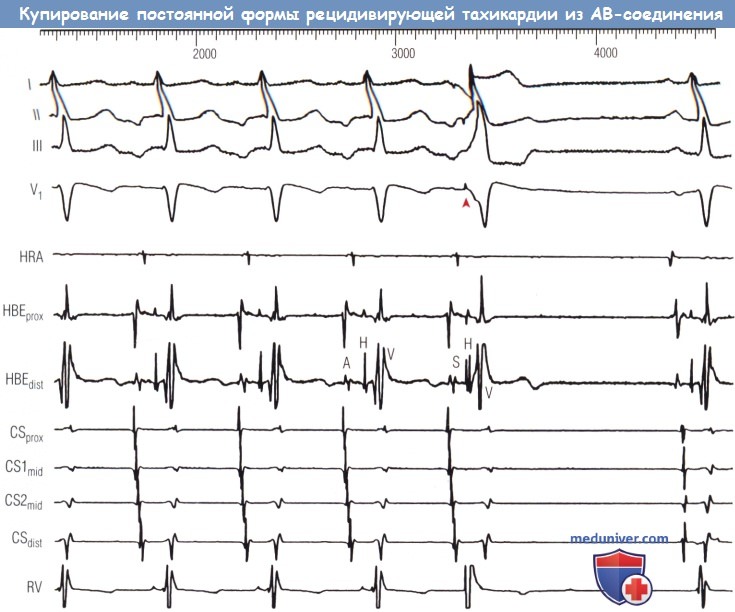
В левой части рисунка присутствует PJRT. Последовательность активации предсердия отмечается от атипичной АВ-узловой re-entry тахикардии и предсердной тахикардии,
берущей начало в нижней части правого предсердия. Ответ на преждевременную стимуляцию (S) помогает отличить PJRT.
Преждевременная желудочковая стимуляция (острие стрелки) происходит, когда пучок Гиса рефрактерен после деполяризации во время тахикардии (второй Н).
Таким образом, преждевременная желудочковая стимуляция не может проникнуть в АВ-узел и не попадает в предсердие, но купирует тахикардию.
Этот факт можно объяснить только тем, что ПЖК входит и блокирует ретроградно проводящий дополнительный путь.
I, II, III, V1 — поверхностные отведения; CSdist — дистальная область коронарного синуса; CSprox — проксимальная область коронарного синуса;
CS1mid и CS2mid — средние области коронарного синуса; НВЕdist, — электрограмма дистальной области пучка Гиса;
НВЕprox — электрограмма проксимальной области пучка Гиса; HRA — верхняя часть правого предсердия; RV — правый желудочек.
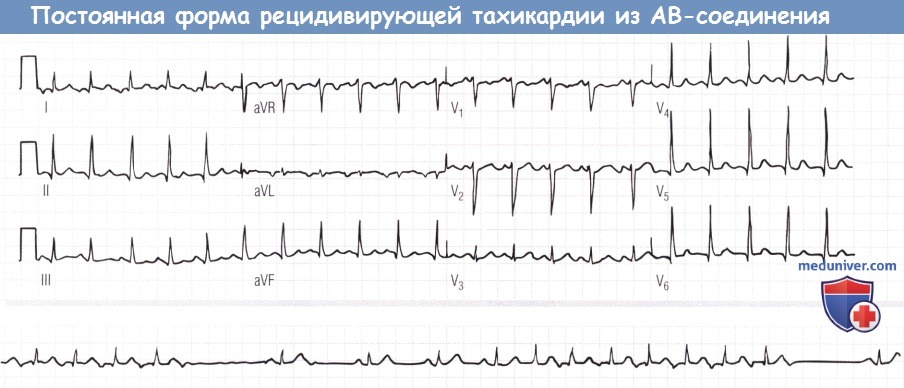
ЭКГ в 12 отведениях демонстрирует тахикардию по типу длинный интервал RP—короткий интервал PR.
Она, в отличие от обычной формы PJRT, имеет отрицательные зубцы Р в отведениях I и aVL.
Запись ритма внизу (отведение I) свидетельствует о том, что, когда бы ни возникала непроводимая P-волна, тахикардия всегда купируется,
чтобы возобновиться через несколько синусовых импульсов. Данная модель тахикардии сильно отличается от представленной на рисунке ниже, которая продолжается, несмотря на непроводимые Р-волны.
- Читать "Тахикардии при синдроме WPW не связанные с дополнительными проводящими путями"
Оглавление темы "Аритмии сердца":- Варианты синдрома преждевременного возбуждения
- Электрофизиология синдрома преждевременного возбуждения сердца
- Тахикардии при синдроме WPW не связанные с дополнительными проводящими путями
- Симптомы синдрома преждевременного возбуждения WPW
- Лечение синдрома преждевременного возбуждения WPW
- ЭКГ признаки преждевременных желудочковых комплексов (ПЖК)
- Симптомы преждевременных желудочковых комплексов и их лечение
- Симптомы ускоренного идиовентрикулярного ритма на ЭКГ и его лечение
- Симптомы желудочковой тахикардии (ЖТ) на ЭКГ
- Электрофизиология желудочковой тахикардии (ЖТ) при ЭФИ
