Эхокардиография (ЭхоКГ) у плода при врожденном пороке сердца
а) Общие принципы. В настоящее время ЭхоКГ плода перешла из области интереса узких специалистов в область рутинного обследования. Уже на 16-й неделе гестации можно получить качественное изображение структур сердца плода при трансабдоминальном доступе в сочетании с оценкой физиологических свойств сердца и плаценты с помощью допплерографии. Более новым подходом является проведение ЭхоКГ через трансвагиналъный доступ уже на 13-14-й неделях гестации.
Появляется все больше данных о целесообразности такого подхода, хотя общепризнанной остается необходимость скрининговой ЭхоКГ на 18-й неделе гестации. Несмотря на то что этот метол можно применять при высоком риске повторных ВПС (например, обструктивных поражений левых отделов сердца), его надежность еще не определена. Частично это обусловлено фиксированным положением датчика, что ограничивает количество эхокардиографических позиций. К проведению ЭхоКГ плода есть специальные показания, но в большинстве случаев ЭхоКГ плода выполняют при выявлении анатомических или функциональных изменений во время рутинного акушерского обследования.
Обследование с целью выявления анатомических аномалий плода постепенно становится стандартом акушерской практики во всем мире, что служит колоссальным толчком для специалистов в области ЭхоКГ плода к совершенствованию стандартов скринингового обследования сердца в пренатальном периоде. Соответственно, резко увеличилось число аномалий, выявляемых специалистами в области ультразвуковой диагностики во время беременности, что позволило своевременно направлять пациентов к детским кардиологам. Частота рутинного выявления патологий в общей популяции в настоящее врямя лишь немного превышает 50%.
б) Значение эхокардиографии плода. Большинство основных врожденных структурных дефектов сердца, выявляемых при ЭхоКГ плода, в настоящее время классифицированы. После выявления порока члены семьи могут получить необходимую информацию о его влиянии на будущее ребенка. Это позволит семье принять решение о сохранении или прерывании беременности в каждом конкретном случае. Хотя прерывание беременности — один из результатов пренатальной диагностики, оно не является основной целью.
В литературе начали появляться данные, которые демонстрируют, что пренатальная диагностика некоторых значимых пороков сердца оказывает прямое влияние на исходы (от выживаемости и заболеваемости до экономических затрат). Частично это обусловлено тем, что постановка диагноза в пренатальном периоде позволяет соответствующим специалистам подготовиться к постнатальным последствиям порока. Например, при синдроме гипоплазии левых отделов сердца и других проток-зависимых пороках терапию ПГ-Е1 можно начать сразу после рождения, причем в стационаре с доступной специализированной педиатрической кардиологической помощью.
Кроме того, ЭхоКГ плода улучшила понимание развития определенных ВПС.
Например, к моменту пренатального сканирования сердце плода уже полностью сформировано, но ожидается значительный рост структур сердца. Вследствие этого полость сердца, кажущаяся на 16-й неделе гестации лишь немного гипоплазированной, может быть значительно изменена к моменту родов. Подобная информация имеет существенное значение как для ведения новорожденного, так и для консультации на 16-й неделе беременности.
в) Непосредственные вмешательства у плода. Непосредственные вмешательства по поводу некоторых пороков сердца первоначально касаются обструктивных поражений, ограниченных главным образом ЛЖ.
Данный подход основан на предположении, что устранение обструкции выходного отдела будет способствовать развитию пораженного желудочка, потенциально изменяя путь от унивентрикулярной циркуляции к бивентрикулярной. Хирургические вмешательства у плода — дело будущего, в настоящее время проводят большое количество экспериментов на животных для оценки результатов таких операций.
г) Сегментарный подход к эхокардиографии при врожденных пороках сердца (ВПС). Для любых пациентов с ВПС принципиальными являются четыре основных этапа сегментарного анализа. Начиная исследование со стандартной субкостальной позиции, необходимо определить расположение верхушки сердца, положение предсердий, а также атриовентрикулярные и вентрикулоартериальные взаимоотношения.
1. Расположение верхушки сердца. Из стандартной субкостальной позиции следует определить, направлена ли верхушка сердца вправо (декстрокардия), влево (левокардия) или расположена по срединной линии (мезокардия).
2. Положение предсердий. ПП и ЛП различаются морфологически относительно их ушек. Морфологически правое предсердие характеризуется широким ушком, тогда как морфологически левое предсердие имеет ушко с узким основанием. Однако при ТТЭхоКГ затруднительна визуализация ушек предсердий и нередко для определения их расположения приходится полагаться на расположение органов брюшной полости (подобное соответствие наблюдается в 70-80% случаев). Из стандартной субкостальной позиции, когда датчик направлен под прямым углом к позвоночному столбу, можно увидеть брюшную часть аорты, НПВ и позвоночный столб.
Если аорта находится слева от него, а НПВ — справа, органы брюшной полости располагаются в позиции situs solitus и, скорее всего, будет такой же предсердный статус (т.е. морфологически правое предсердие — справа, а морфологически левое — слева). Когда аорта находится справа от позвоночного столба, а НПВ — слева, органы брюшной полости располагаются в позиции situs inversus и, скорее всего, предсердный статус будет situs inversus (т.е. ПН — слева, а ЛП — справа). Когда и аорта, и НПВ находятся слева от позвоночного столба, отмечается левый изомеризм органов брюшной полости и предсердий (оба предсердия имеют морфологические признаки ЛП). Когда и аорта, и НПВ находятся справа от позвоночного столба, отмечается правый изомеризм органов брюшной полости и предсердий (оба предсердия имеют морфологические признаки ПП).
3. Взаиморасположение предсердий и желудочков. После определения расположения предсердий необходимо выяснить позицию желудочков по отношению к предсердиям.
Известны 4 основных морфологических признака ПЖ: (1) трабекулярность верхушки; (2) модераторный тяж; (3) септальное прикрепление трехстворчатого клапана; (4) более низкое (апикальное) расположение трехстворчатого клапана.
Трехстворчатый клапан всегда «связан» с морфологически правым желудочком. Морфологические признаки ЛЖ: (1) гладкая верхушка; (2) отсутствие модераторного тяжа; (3) отсутствие септального прикрепления МК; (4) более высокое (базальное) расположение МК. МК всегда «связан» с морфологически левым желудочком. После определения позиции желудочков можно установить характер взаиморасположения предсердий и желудочков. Если ПП дренируется в ПЖ, а ЛП — в ЛЖ, то речь идет об атриовентрикулярной конкордантности. В случае, когда ПП дренируется в ЛЖ, а ЛП — в ПЖ, говорят об атриовентрикулярной дискордантности. Если оба предсердия соединяются с единственным желудочком (правым или левым), его называют двуприточным (правым или левым) желудочком.
4. Взаиморасположение желудочков и магистральных артерий. После определения атриовентрикулярных взаимоотношений необходимо определить расположение магистральных артерий относительно желудочков. ЛА характеризуется ранним делением на правую и левую; пульмональный клапан всегда «связан» с ЛА. Аорту также можно определить по характерной форме “candy сапе” (леденец), а также по наличию трех отходящих от нее сосудов головы и шеи (безымянной, сонной и подключичной артерий). АК всегда «связан» с аортой.
После того как позиция магистральных артерий определена, можно установить их взаиморасположение с желудочками. Если ПЖ выбрасывает кровь в ЛА, а ЛЖ — в аорту, говорят о вентрикулоартериальной конкордантности. В случаях, когда ПЖ выбрасывает кровь в аорту, а ЛЖ — в ЛА, существует вентрикулоартериальная дискордантность. Когда обе магистральные артерии отходят от одного желудочка (правого или левого), говорят о двойном отхождении магистральных артерий от правого (левого) желудочка.
После завершения сегментарного анализа можно переходить к стандартной ЭхоКГ, чтобы определить особенности пороков, а также их гемодинамическую значимость.
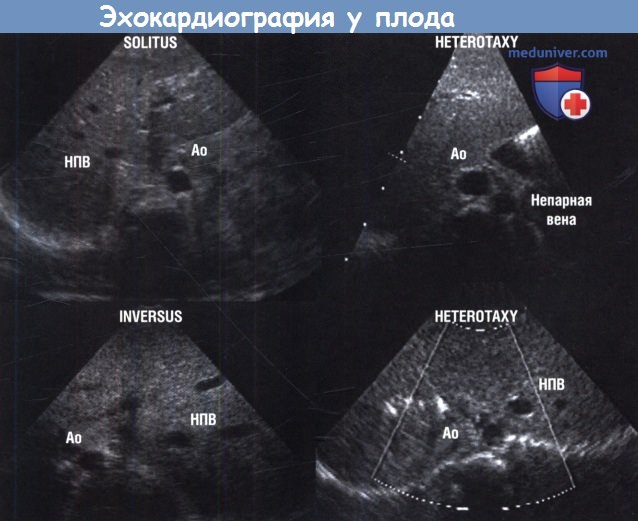
Обратите внимание, что нормальное (solitus) и обратное (inversus) расположение являются зеркальным отображением друг друга.
Правое верхнее изображение — гетеротаксия (heterotaxy) с перерывом нижней полой вены (НПВ) на уровне печени и продолжением через непарную вену слева.
Эта картина наиболее часто наблюдается при левом изомеризме. Правое нижнее изображение — гетеротаксия, но сегмент НПВ на уровне печени располагается ближе к аорте (Ао), чем при нормальном или обратном расположении.
Необходимо также отметить срединное расположение печени. Эта картина наиболее часто наблюдается при правом изомеризме.
- Читать "Эхокардиография (ЭхоКГ) у новорожденного при врожденном пороке сердца"
Оглавление темы "Врожденные пороки сердца (ВПС).":- Кардиальная МРТ при врожденном пороке сердца (ВПС)
- Эхокардиография (ЭхоКГ) у плода при врожденном пороке сердца
- Эхокардиография (ЭхоКГ) у новорожденного при врожденном пороке сердца
- Эхокардиография (ЭхоКГ) у ребенка при врожденном пороке сердца
- Чреспищеводная эхокардиография (ЧПЭхоКГ) при врожденном пороке сердца
- Катетеризация сердца при врожденном пороке
- Дефект межпредсердной перегородки (ДМПП) - клиника, прогноз без лечения
- Методы обследования при дефекте межпредсердной перегородки (ДМПП)
- Методы лечения дефекта межпредсердной перегородки (ДМПП)
- Открытое овальное окно (ООО) - прогноз без лечения, обследование, лечение
